Al nacer, los ojos del niño están formados y listos para mirar el mundo que los rodea. Pero hay una característica de la estructura. globo ocular en un recién nacido, con respecto a la correspondencia entre el tamaño del ojo y la fuerza de su aparato óptico. Si la ecografía se mide en el tamaño de un ojo en un niño recién nacido, entonces su diámetro es de unos 16,2 mm (en un adulto, el tamaño del ojo es de 24 mm). Esto es comprensible, porque el ojo, como cualquier otro órgano del niño, tendrá que crecer.
Al mismo tiempo, en el primer año de vida, la potencia de refracción del aparato óptico del ojo (refracción) no corresponde al tamaño del globo ocular. En el desarrollo normal, es relativamente débil, y esto se llama hipermetropíaes decir, la refracción «+» .
Con hipermetropía La imagen no se enfoca directamente en la retina, pero el foco en sí es como si estuviera detrás del ojo. Tal relación entre el tamaño del globo ocular y el sistema óptico creado por la naturaleza no es justa. Este “stock” de hipermetropía, generalmente de 2 a 4 dioptrías, se consume gradualmente a medida que el ojo del niño crece. Generalmente entre los 7 y 10 años, el globo ocular alcanza su tamaño máximo. Al mismo tiempo, el foco de la imagen se mueve directamente a la retina y, por lo tanto, se logra una correspondencia completa entre el tamaño del ojo y su poder refractivo del aparato óptico. Esta condición se llama emmetropia es decir, cero refracción - no «+» y no «-» .
Si, por alguna razón, el tamaño del ojo continúa aumentando, entonces el foco de la imagen estará frente a la retina y la fuerza del aparato óptico se volverá más fuerte de lo necesario. Este estado se llama miopíao miopía. La refracción tiene un signo. «-» . Esto significa que la imagen de objetos distantes es vaga y la imagen de los seres queridos es clara. Por lo tanto, resulta que una persona miope ve mal en la distancia y muy cerca.
Hay varios tipos de miopía.
El primero se asocia con varios hereditarioo Trastornos congénitos. En esta condición, la miopía es inherentemente una enfermedad y puede llevar a consecuencias graves. Miopía congénitapor lo general, se detecta en el primer año de vida y requiere una observación prolongada por parte de un oftalmólogo.
Miopía hereditariapuede ocurrir a una edad mayor, tiene una naturaleza progresiva y también requiere la observación de seguimiento regular por un oftalmólogo. Pero hay otro tipo de miopía, que está menos asociada con la condición patológica del ojo y no es una enfermedad en su esencia.
¿Cuál es la razón?
Hoy en día, casi cada tercer habitante de nuestro planeta tiene miopía. Casi el 30% de los estudiantes en países desarrollados (incluida Rusia) no ven bien en la distancia y muy cerca, es decir, tienen poca visión de futuro. Y esto se debe a nuestro estilo de vida moderno. Las cargas visuales no reguladas, el incumplimiento de la higiene laboral, así como el entusiasmo excesivo por ver la televisión y los juegos de computadora, aumentando con cada año que pasa, todo esto conduce a una sobrecarga de músculos especiales dentro del ojo y a su espasmo.
Al mismo tiempo, aparecen los primeros signos de miopía:
Gradualmente, la visión comienza a deteriorarse en la distancia;
Al ver objetos distantes, el niño a menudo "entrecierra los ojos";
Puede haber quejas de malestar, fatiga rápida, dolor en los ojos, picazón e incluso dolor de cabeza.
Todos estos son signos de desarrollar una miopía "falsa" o el llamado espasmo de acomodación. Esta condición es reversible, ya que no está conectada con el tamaño del globo ocular. Si toma medidas a tiempo, puede evitar la aparición de una miopía ya verdadera, en la que el tamaño del ojo supera la norma.
¿Qué hacer para evitar la aparición de la miopía?
En primer lugar, necesita un fortalecimiento general del cuerpo, actividad física y una dieta equilibrada. En pocas palabras, un niño no debe sentarse durante horas en un escritorio o detrás de una pantalla de TV y una computadora, sino llevar un estilo de vida saludable.
En segundo lugar, el cumplimiento de los requisitos de higiene ocular y, si es posible, la limitación del trabajo visual a corta distancia.
Estos requisitos son muy simples y se reducen a un lugar de trabajo debidamente organizado y una postura correcta durante el trabajo visual. Todo el mundo sabe que el escritorio debe estar bien iluminado. La luz de la lámpara de mesa debe caer hacia la izquierda (si el niño es diestro). La altura de la mesa y la silla debe coincidir de manera óptima. Pero esto no es lo principal. Lo principal: la postura correcta y la postura del niño en el escritorio. Muy a menudo los niños toman una posición "reclinada" en la mesa. En este caso, la carga en el aparato visual aumenta significativamente y contribuye a la aparición de la miopía "falsa". Enseñe al niño la postura correcta: la espalda está recta, la distancia de la superficie de la mesa al ojo es de 30 a 40 cm. El niño no debe "inclinarse" sobre la mesa con todo su cuerpo, sino sentarse para no tocar siquiera el borde. No permita que un niño lea recostado o en cualquier otra posición.
Ahora unas palabras sobre el tiempo de trabajo visual.
Muchos padres están atormentados por la pregunta: "¿Cuánto puede un niño ver televisión o jugar juegos de computadora?" No hay normas claras. Solo se puede decir con seguridad que, tanto para ver televisión como para jugar con una computadora, es necesario tomar descansos, cada 30-40 minutos, durante 10-15 minutos. Especialmente se trata del juego en la computadora. Al leer o escribir, debe seguir las reglas establecidas por la escuela: la duración de la lección es de 40 a 45 minutos, la duración del cambio es de 10 a 15 minutos.
Si el niño tiene miopía.
La miopía leve (2-3 dioptrías) no es una tragedia. Dado el aumento de las cargas visuales modernas, esta es la adaptación del cuerpo a tales cargas. Un ojo miope es mucho más fácil de trabajar cerca que cualquier otro. Lo principal en esta situación es detener o retardar la progresión de la miopía y prevenir el desarrollo de complicaciones.
La prevención de la progresión de la miopía incluye una serie de ejercicios diferentes diseñados para fortalecer el músculo intraocular. Se llevan a cabo bajo la dirección de un médico. Pero el ejercicio más importante se inventó hace muchos años: “una etiqueta en el vidrio”.
Ejercicio "etiqueta sobre vidrio"
El niño se para frente al vidrio de la ventana y lo sostiene frente a él a una distancia de 30-40 vea cualquier objeto (pluma, lápiz, incluso solo su dedo). Inicialmente, la vista se dirige a través del cristal de la ventana a cualquier objeto en la distancia, mejor aún (coche, casa, árbol, signo).
El objeto seleccionado se fija durante unos segundos, y luego la mirada se transfiere bruscamente a un objeto cercano en la mano del niño. Este objeto cercano también se fija con una mirada durante unos segundos, y luego la fijación visual se transfiere de nuevo al objeto distante. Por lo tanto, el niño enfoca su mirada en un tema distante, luego en un sujeto cercano. Se recomienda este ejercicio para realizar 7-10 minutos varias veces al día.
Además de los métodos enumerados anteriormente, la eliminación de fármacos del espasmo muscular intraocular que surge en respuesta al aumento de las cargas visuales es ampliamente utilizada. Esto se logra mediante la instilación de gotas especiales en el ojo. Prescribe tal tratamiento sólo un médico. Escribe una receta para gotas, determina el momento de la instilación y supervisa el proceso de tratamiento. No uses gotas por tu cuenta.
Muy a menudo, varios trastornos funcionales en el cuerpo de un niño pueden afectar indirectamente la progresión de la miopía. Esto se refiere principalmente a trastornos circulatorios en la columna cervical, que pueden estar asociados con una postura incorrecta, espasmos de los vasos sanguíneos, así como con el estado psicoemocional del niño. Para identificar estos trastornos relacionados, se recomienda someterse a: un examen Doppler de los vasos de la columna cervical, una radiografía de la misma sección, una consulta con un neuropatólogo. Dependiendo de los datos obtenidos, se prescriben procedimientos terapéuticos adicionales: tratamiento fisioterapéutico, ejercicios de fisioterapia, masaje.
¿Qué es la miopía peligrosa?
La mayoría de los padres están asustados por el hecho de que el niño usa gafas. La miopía en sí no es un problema. Lo más importante para la miopía es el desarrollo de complicaciones. En algunos casos, un ojo agrandado conduce al desarrollo de distrofia retiniana.
Distrofia - estas son áreas de una retina debilitada y adelgazada, que tarde o temprano puede llevar a una complicación más formidable - desprendimiento de retina.Esto ya es un problema grave y puede ir acompañado de una pérdida significativa de la visión. Por lo tanto, un niño con miopía necesita examinar el fondo cada seis meses.
Desafortunadamente, en niños menores de 7 años, es casi imposible reconocer la miopía inicial a simple vista. Pero si la visión se reduce en un 70-80%, ya se vuelve obvio. El niño a menudo tropieza, sube mal los escalones, comienza a entrecerrar los ojos. Los padres deben ser conscientes de que los niños a menudo no notan una reducción en la visión, especialmente si esto sucede gradualmente. Por lo tanto, incluso en ausencia de quejas del niño debe mostrarse oftalmólogo pediátrico Al menos una vez al año. Esto le dará tiempo para detectar enfermedades oculares en su bebé y desarrollar tácticas individuales de manejo y tratamiento de seguimiento.
Etapas de desarrollo. En el momento del nacimiento, el ojo tiene todas las membranas si la embriogénesis (Tabla 3) procedía normalmente. El ojo de un recién nacido difiere significativamente en tamaño, masa, estructura histológica, fisiología y funciones del ojo de un adulto.
Etapas de desarrollo. Después del nacimiento del niño, el analizador visual atraviesa ciertas etapas de desarrollo, entre las cuales hay cinco:
- formación del área de la mancha amarilla y fosa central de la retina durante la primera mitad del año de vida; de las 10 capas de la retina, "cuatro permanecen en su mayoría - estas son las células visuales, sus núcleos y sus membranas de borde sin estructura;
- un aumento en la movilidad funcional de las vías visuales y su formación durante la primera mitad del año de vida;
- mejora de los elementos celulares visuales de la corteza y los centros visuales corticales durante los primeros 2 años de vida;
- formar y fortalecer las conexiones del analizador visual con otros analizadores durante los primeros años de vida;
- desarrollo morfológico y funcional de los nervios craneales en los primeros (2-4) meses de vida.
La formación de las funciones visuales del niño se produce de acuerdo con estas cinco etapas de desarrollo.
Globo ocular. El globo ocular (oculus bulbi) de los recién nacidos tiene una forma esférica que se aproxima (Fig. 3). De acuerdo con los datos ecobiométricos promedio, su tamaño anteroposterior (sagital) es de 16.2 mm, y para el año aumenta a 19.2 mm. por 3 años - hasta 20.5 mm, por 7 - hasta 21.1 mm, por 1 - hasta 22 mm, por 15 años es aproximadamente 23 mm y por 20 -25 - aproximadamente 24 mm. El tamaño y la forma del globo ocular dependen en cierta medida del tipo y tamaño de uno u otro tipo de ametropía (miopía, hipermetropía, emetropía). Estas variantes pueden ser determinadas hereditariamente. El conocimiento del tamaño del ojo es de gran importancia para evaluar el tipo y el estadio de la patología (glaucoma congénito, miopía, etc.).
La capa externa, o cápsula, del ojo está representada por un tejido denso y rígido, 9/10 está formado por una parte fibrosa opaca de la esclerótica y 1/10 de la parte transparente es la córnea. El ojo de la cápsula es similar en estructura a la duramadre; realiza una función protectora, determina la constancia de la forma, el volumen y, en cierta medida, el tono del ojo, es un esqueleto para la inserción de los músculos oculares; La cápsula está perforada por los vasos y los nervios, así como el nervio óptico.
Córnea. La córnea (córnea) es la estructura refractiva principal del ojo (fig. 4). Es transparente, liso, brillante, tiene una superficie de espejo, forma esférica, no contiene vasos, es permeable, altamente sensible. La temperatura de la córnea en la fisura palpebral abierta es aproximadamente 20 ° C. El ancho de la córnea, o diámetro horizontal, en los recién nacidos es en promedio de 8 a 9 mm; para el año, 10 mm; a los 11 años, 11,5 mm, que casi corresponde al diámetro de la córnea (adultos. Crecimiento en la córnea, debido a un aumento en su tamaño debido a estiramiento y adelgazamiento del tejido. El grosor de la parte central de la córnea disminuye en promedio de 1.5 a 0.6 mm, y en la periferia de 2.0 a 1.0 mm. El radio de curvatura de la superficie anterior de la córnea de un recién nacido es de 7.0 mm en promedio Con la edad, parte de su aplanamiento ocurre, y durante años, la curvatura promedia 7.5 mm, como en adultos. s. una curvatura córnea sana va de "mm 6.2 a 8.2, que es básicamente consistente con el tipo y tamaño de refracción clínica.
El poder refractivo de la córnea varía según la "edad inversamente proporcional al radio de curvatura: en los niños en el primer año de vida, tiene un promedio de 46 dptr, y en 7 años, como en los adultos, es de aproximadamente 44 dptr. El poder refractivo en el meridiano vertical es casi siempre 0.5 dioptrías más que la horizontal, lo que provoca el llamado astigmatismo fisiológico.
La capa superficial de la córnea. - Epitelio anterior (plano, multicapa) - es esencialmente una continuación de la conjuntiva. Sus dos capas superficiales se regeneran bien y rápidamente en caso de daño, sin dejar nubes. El epitelio tiene una función protectora y es un regulador del contenido de agua en la córnea. A su vez, lo protege de la influencia del ambiente externo por la llamada capa líquida o precorneal.
Bajo el epitelio de la córnea se localiza y se conecta libremente con él la membrana del borde anterior (cáscara del hombre del arco); no tiene estructura, es inelástica, con daños que no es capaz de regenerar, por lo tanto, la turbidez permanece en el lugar del daño.
Estroma (propia, la sustancia principal) de la córnea se encuentra debajo de la membrana del borde anterior y se fusiona con ella sin un borde pronunciado. Esta es la capa más importante y masiva con un grosor de hasta 0,5 mm.
Detrás del estroma se encuentra la membrana marginal posterior (membrana de Descemet); Es muy duradero, elástico, se regenera en caso de daño. A la periferia, el grosor de esta membrana aumenta, en el área del limbo se difunde y participa en la formación del esqueleto de trabéculas del ángulo de la cámara anterior.
Dentro de la córnea se cubre con endotelio. Consiste en una sola capa de células hexagonales prismáticas, se regenera rápidamente en caso de daño. Al igual que las membranas de borde externo e interno, el endotelio realiza una función de barrera, participa en la formación del aparato trabecular del ángulo de la cámara anterior.
La córnea contiene aproximadamente el 18% del colágeno definitivo de origen mesenquimático, aproximadamente el 2% de mucodolisacáridos, proteínas (albúmina, globulina), lípidos, vitaminas C, B2, etc. y hasta el 80% de agua.
La nutrición de la córnea se realiza principalmente por el grueso plexo circulatorio perilymbalous. Hasta cierto punto, la viabilidad de la córnea es causada por la penetración de nutrientes de la humedad de la cámara anterior.
La inervación sensible de la córnea se lleva a cabo por el nervio trigémino. El número de terminaciones nerviosas es especialmente grande en las capas superficiales, lo que causa su sensibilidad muy alta.
En los primeros meses de vida de un niño, la córnea es insensible debido al desarrollo funcional de los nervios craneales que aún no ha terminado. Durante este período, golpe particularmente peligroso en el saco conjuntival. cuerpos extrañosque no causan irritación ocular, dolor y ansiedad en el niño y, por lo tanto, pueden causar un daño severo a la córnea (queratitis) hasta su destrucción. En este sentido, durante el primer año de vida del niño, el médico en el proceso de patrocinio pediátrico a menudo debe realizar un examen completo del saco conjuntivo y la córnea. En un niño de un año, la sensibilidad de la córnea es casi la misma que en un adulto.
La inervación trófica de la córnea es proporcionada por los nervios tróficos presentes en la composición de los nervios trigémino y facial. El sistema nervioso simpático también está involucrado en la regulación del metabolismo corneal.
Microftalmos: una enfermedad ocular rara, caracterizada por una disminución en el tamaño del globo ocular. Muy a menudo el problema es congénito y fácil de diagnosticar. Determinar su presencia es importante a cualquier edad y en cualquier etapa, ya que es importante saber qué consecuencias puede causar y si es posible eliminarlas.
Como regla general, los oftalmólogos diagnostican microftalmos en caso de que la longitud del eje del globo ocular sea inferior a la normal. En este caso, por lo general no excede de veintiún milímetros en un adulto y diecinueve en un niño. En muchos casos, en el contexto de la patología se observa hasta su pérdida completa.
 Microphthalmus es una reducción en el tamaño del globo ocular. Usualmente combinado con defectos en los ojos.
Microphthalmus es una reducción en el tamaño del globo ocular. Usualmente combinado con defectos en los ojos. Causas
Entre las principales causas de los microftalmos se encuentran los procesos patológicos en el útero. Pueden ser de naturaleza inflamatoria y degenerativa y a menudo ocurren durante el desarrollo de enfermedades infecciosas. La mayoría de las veces la enfermedad se hereda de forma dominante.
 La enfermedad también puede ser adquirida. Entre las principales razones en este caso:
La enfermedad también puede ser adquirida. Entre las principales razones en este caso:
- Toxoplasmosis;
- Cirugía de los órganos de la visión en la infancia;
- Fibroplasia retrolental;
- Irradiación de rayos X en la infancia.
Los síntomas
El síntoma más pronunciado de la enfermedad es un tamaño diferente del globo ocular, diferente de la norma. Además, la patología a menudo causa los siguientes síntomas:

En algunos casos, junto con la microftalmía, se pueden observar otras patologías del desarrollo.
En relación con la naturaleza compleja de las patologías del desarrollo en un niño, en el caso de al menos una, se recomienda monitorear cuidadosamente y revisar periódicamente al paciente para detectar la presencia y progresión de los demás.
Posibles complicaciones
En el caso de que el desarrollo de la enfermedad no se detenga a tiempo, puede haber una alta probabilidad de pérdida completa de la visión. Por lo tanto, es necesario un diagnóstico oportuno, especialmente etapas tempranas. En el grado avanzado de progresión, la enfermedad puede perjudicar gravemente la apariencia.
Tratamiento
Lejos de todos los casos, el tratamiento microftálmico puede ser eficaz. Sin embargo, en las primeras etapas de la progresión de la patología se puede detener. Si el paciente pierde completamente la vista, le ofrecen prótesis cosméticas. Al principio, generalmente se muestra una corrección con gafas telescópicas. 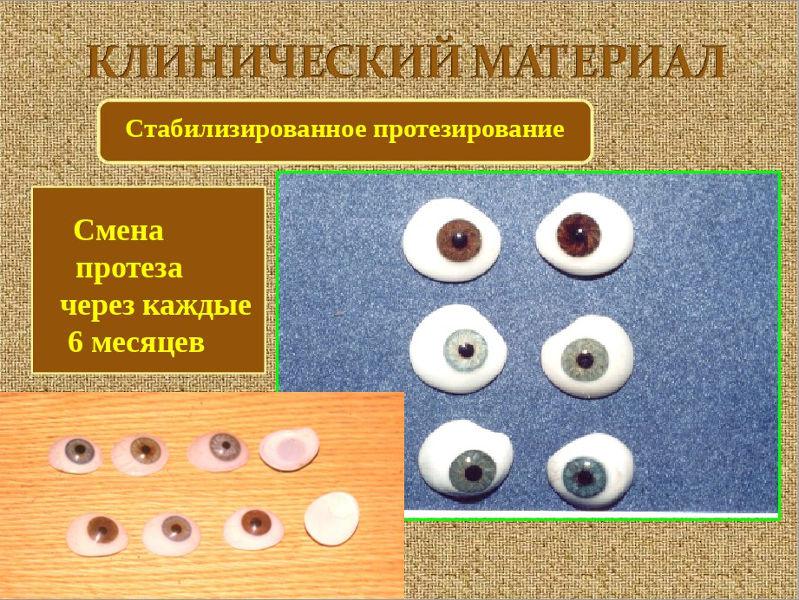
Método de medicación
Los medicamentos para el tratamiento de la microftalmía se usan solo como un medio adicional. Entonces, en este caso, aplique soluciones antisépticas:
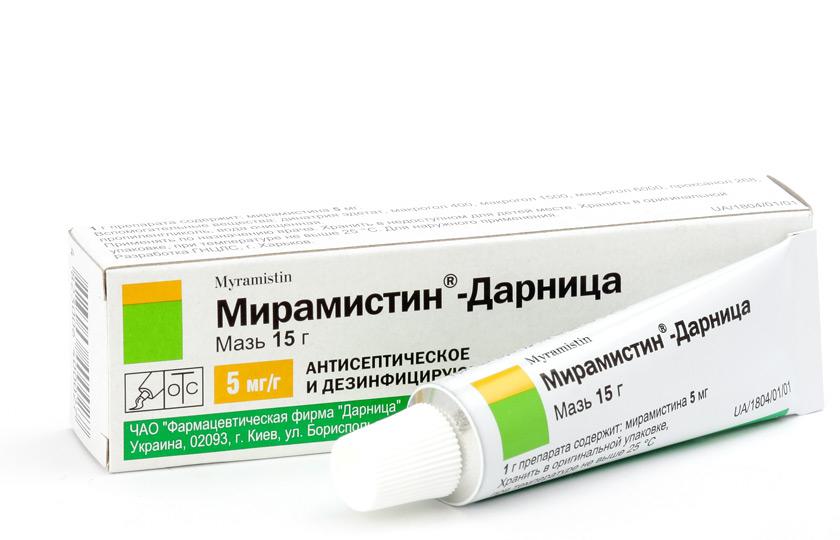
Al usar las soluciones de prótesis debe utilizarse con precaución. Para dentadura gotas para los ojos no recomendado
Quirurgico
El tratamiento quirúrgico de la enfermedad, por regla general, se prescribe no antes de la edad de siete a ocho años. Se realiza en presencia de glaucoma, desprendimiento de retina y catarata. También es posible realizar una cirugía plástica para mejorar la apariencia con la posterior instalación de la prótesis.
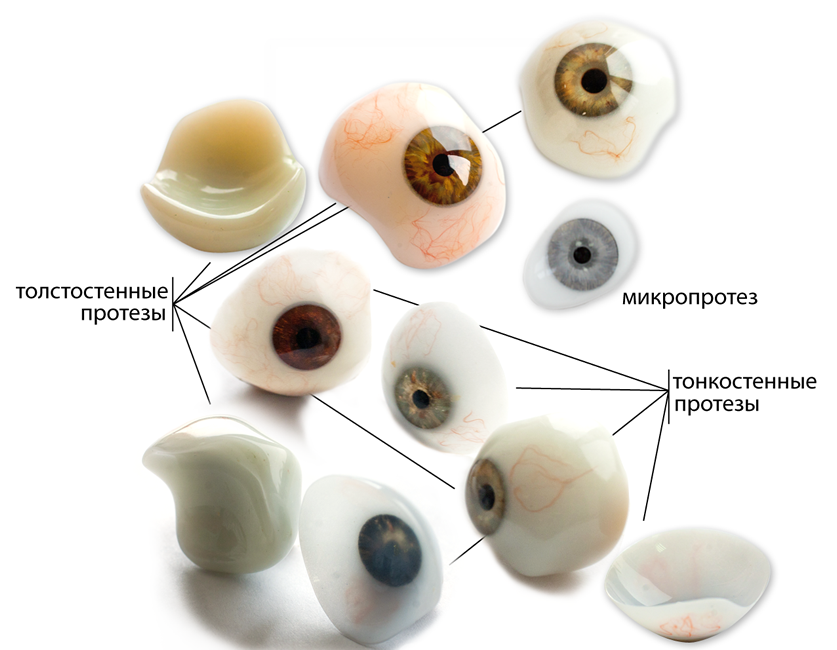
Prevención
El principal método preventivo para prevenir el desarrollo de la microftalmía es visitar periódicamente el hospital y realizar un seguimiento con un oftalmólogo. En análisis de Agen de cada etapa de la enfermedad y cambios en los órganos de visión, que esta genera.
Para evitar la aparición de microftalmia congénita, durante el embarazo es importante observar la dieta, cuidar la salud general del cuerpo y ser atendido por un médico. Después del nacimiento de un niño, es necesario un examen periódico por parte de los médicos de todas las especializaciones, incluido un oculista. Esto ayudará a evitar las posibles causas de la aparición de patologías.
El video
Conclusiones
Microphthalmus es una de las patologías graves de los órganos de la visión que casi no son susceptibles de ser tratadas con la restauración completa de las funciones. Sin embargo, la prevención de esta enfermedad es posible incluso antes del nacimiento de un niño, así como en la primera infancia. En caso de daño ocular con esta dolencia, el tratamiento se reduce a detener la progresión de los síntomas, así como a mejorar la apariencia del paciente con la posibilidad de prótesis.
El globo ocular del recién nacido y durante los primeros años de vida es relativamente grande en relación con todo el cuerpo.
El crecimiento más intenso del globo ocular se observa durante el primer año de vida de un niño. A los dos años, el globo ocular aumenta aproximadamente en un 40% y en el año 20-21, en 1,5 veces, en comparación con un recién nacido. Un ojo recién nacido pesa 2,3 g, y en un adulto pesa más de 3 veces, 7,5 g. Por lo tanto, en un recién nacido, la masa de ambos ojos en relación con el peso corporal es de 0.24%, y solo en una persona adulta. 0.02%.
Luego, el crecimiento del globo ocular se ralentiza un poco, a partir de los 12-14 años de edad vuelve a crecer intensamente hasta los 20-21 años.
La cámara anterior del ojo del recién nacido es superficial y normalmente no mide más de 2 mm, alcanzando una profundidad de 3 mm, como en un adulto en los primeros meses de vida con el inicio del funcionamiento activo de la coroides.
Dinámica de crecimiento y desarrollo de la córnea.
En los recién nacidos, el diámetro de la córnea alcanza un promedio de 9,4 mm, aumentando gradualmente a 11-11,5 mm, es decir, al tamaño de un adulto. A 1 año de vida, alcanza los 11,25 mm. La formación del grosor y la curvatura de la córnea termina en el segundo año de vida de un niño. El poder de refinación de la córnea en un recién nacido es de más de 50 dioptrías y disminuye en los próximos 3 a 5 años. El cambio en el poder de refracción de la córnea se asocia con su aplanamiento y el aumento del radio de curvatura. En un recién nacido, la curvatura del radio externo de la córnea suele ser de unos 7-7.3 mm, y en un adulto de 7.8-8.0 mm. En adultos, el diámetro de la córnea emetrópica es en promedio de 11,6 a 11,7 mm. El área total de la córnea en su superficie es de 1.3 cm2, que es el 7% del plano completo de la superficie de la cápsula externa del globo ocular. La masa total de la córnea es de unos 180 mg. La relación del área de la superficie anterior de la córnea y la superficie total de la cápsula externa del globo ocular con un diámetro de 24 mm corresponde a 1: 15.6.
El radio medio de curvatura de la córnea alcanza los 8 mm, y en los hombres es un 1,5% más que en las mujeres. El grosor de la córnea, obtenido sobre la base de estudios in vivo, a la edad de 55 años en la zona central es de 0.539 mm, y en la periferia - 0.676 mm. El grosor de la córnea entre el centro y la periferia varía de 0.1 a 0.3 mm. Ópticamente, la córnea refracta los rayos de luz como una lente convexa fuerte, excediendo la potencia refractiva de la lente en más de 2.5 veces. El poder de refracción de la córnea es más de 40 dptr, la lente, aproximadamente 20 dptr en reposo en el alojamiento.
Dinámica de crecimiento y desarrollo de la lente.
La lente del recién nacido es de forma casi esférica, de textura muy suave, transparente e incolora. Durante toda la vida, las nuevas fibras de la lente encerradas en el espacio cerrado de la bolsa de la lente (cápsulas) crecen y se agregan. Esto conduce a un aumento gradual en la densidad relativa de la lente, su masa y volumen. La densidad relativa de la lente a la edad de 20 años es 1.034, a 50 años - 1.072, a 90 años - 1.113.
En adultos, el diámetro ecuatorial de la lente alcanza 9-10 mm, el tamaño sagital es 3.7-5.0 mm. El grosor de la cápsula delantera es de 11 a 15 micrones, la parte posterior es de 4 a 5 micrones. La superficie interna de la cápsula anterior contiene un epitelio cúbico transparente de una sola capa, la cápsula del epitelio posterior está vacía. La intensidad del tono amarillento de la lente aumenta con la edad.
A la edad de 40-45, el núcleo de la lente se vuelve denso, pierde su elasticidad. En este momento, hay un debilitamiento significativo de la acomodación y aparecen fenómenos de presbicia. A la edad de 60 años, la capacidad de acomodarse se pierde casi en su totalidad debido a la esclerosis pronunciada del núcleo de la lente cristalina - facosclerosis. Durante este período de la vida, se observa un engrosamiento de la cápsula de la lente anterior de hasta 17 micrones, y en la zona paracentral de hasta 25 micrones. La zona ecuatorial (enzimática) no sufre cambios significativos en su espesor debido a la edad.
Una de las enfermedades más comunes en los niños es la miopía o miopía. La mayoría de las veces, se manifiesta en la edad escolar del niño, que generalmente se asocia con un aumento de la carga en los ojos.
En el primer año de vida, la miopía aparece en el 4-6% de los niños. Debido al crecimiento del globo ocular en niños en edad preescolar, la miopía es menos común, pero en niños de 11 a 13 años de edad, la miopía se observa en el 14% de los casos.
La miopía puede ser congénita o adquirida.
La causa directa de la miopía es una violación de la proporción entre la fuerza de refracción (refracción) y la longitud del eje anterior-posterior del ojo.
Debido a la violación de la proporción del tamaño del ojo y la refracción, la imagen de los objetos no cae en la retina (como debería), sino delante de ella. Por lo tanto, esta imagen será borrosa. Y solo las lentes negativas o la aproximación de un objeto al ojo pueden dar una imagen en la retina, es decir, una clara.
Los factores de riesgo para el desarrollo de la miopía son:
- herencia
- prematuridad del feto;
- anomalía congénita del globo ocular, cristalino o córnea;
- glaucoma congénito (aumento de la presión intraocular);
- cargas visuales aumentadas;
- trastornos de la higiene visual;
- enfermedades infecciosas (incluyendo neumonía frecuente);
- mala nutrición del niño;
- algunas enfermedades comunes (diabetes, síndrome de Down, etc.).
El factor hereditario es de gran importancia para el desarrollo de la miopía, pero no es la enfermedad en sí lo que se hereda, sino una predisposición a ella. Además, aumenta significativamente si la miopía está presente en ambos padres.
La miopía congénita puede no progresar si no hay predisposición hereditaria (debilidad o alta extensibilidad de la esclerótica). Pero, como regla general, se combinan y conducen a una pérdida pronunciada de la visión y una progresión constante. Estos cambios irreversibles en el ojo pueden incluso causar discapacidad. La miopía también se desarrolla en el caso de una combinación de glaucoma y debilidad de la esclerótica.
En casos raros, los bebés tienen miopía temporal y transitoria. El 90% de los bebés nacidos a término tienen "hipermetropía con un margen" de 3-3.5 dioptrías. La hipermetropía es por lo tanto la norma para los bebés. Esto se debe al pequeño tamaño del ojo: el eje anterior-posterior del ojo en un bebé es de 17–18 mm, a los 3 años alcanza los 23 mm, en adultos es de 24 mm.
Se ve que el mayor crecimiento del globo ocular se produce hasta 3 años, y su formación completa se alcanza en 9-10 años. Durante este período, la "reserva" de la hipermetropía se gasta y, finalmente, se forma la refracción normal.
Pero si al nacer hay una hipermetropía de 2.5 dioptrías (y menos) o una refracción normal en general, entonces la probabilidad del desarrollo de miopía en un niño es muy alta: este “stock” no es suficiente para crecer con la edad del globo ocular.
En los bebés prematuros, la miopía se desarrolla en 30-50% de los casos.
Pero aún más a menudo, los niños desarrollan miopía adquirida, progresando durante los años de estudio en la escuela.
Esto es facilitado por:
Algunos padres creen erróneamente que los anteojos recetados a un niño contribuyen a la progresión de la miopía. No lo es La miopía aumentará solo con lentes emparejadas incorrectamente.
Los síntomas
 Un niño con miopía disminuye la agudeza visual, es difícil para él examinar objetos que están muy lejos.
Un niño con miopía disminuye la agudeza visual, es difícil para él examinar objetos que están muy lejos. El primer signo de miopía en un niño es una disminución de la agudeza visual a distancia, lo que causa que el niño entrecierre los ojos. A veces esta discapacidad visual es temporal, transitoria, reversible.
El síntoma de miopía también es una rápida fatiga del ojo al leer, al ver objetos cercanos. Los niños pueden intentar acercar sus ojos al texto mientras leen o escriben.
La miopía detectada en esta etapa puede detenerse, por lo que es muy importante mostrar al niño a un oculista con regularidad, independientemente de la presencia de quejas.
El estrabismo divergente en un bebé de 6 meses (o mayor) también puede ser una manifestación de miopía. En este caso, también es necesaria la consulta con un oculista.
Después de un año, el parpadeo frecuente del bebé y su deseo de acercar cualquier tema a los ojos pueden ser evidencia de miopía.
En la edad escolar, es posible que los niños no vean el texto escrito en la pizarra y, desde el primer grado, vean mejor. La visión de cerca permanece normal. Los chicos también notan fatiga ocular rápida.
Tal condición puede causar no solo miopía, sino también un espasmo de acomodación (es decir, con un espasmo de músculos intraoculares que regulan el poder refractivo del ojo). Un espasmo puede ser una manifestación, un aumento de la excitabilidad nerviosa o aparecer cuando se violan las reglas durante la lectura (iluminación insuficiente, postura incorrecta, etc.).
La aparición de "moscas flotantes" ante los ojos puede indicar una complicación de la miopía: cambios destructivos en el cuerpo vítreo.
Hay tales tipos de miopía:
- fisiológico: aparece en el periodo de crecimiento del ojo;
- patológico: es en realidad la enfermedad miope; Se diferencia de la miopía fisiológica por un curso progresivo;
- lenticular: asociado con un alto poder refractivo de la lente cuando se daña debido a cataratas congénitas o los efectos de ciertos medicamentos.
En el curso de la miopía no es progresiva y progresiva.
La severidad de la miopía es:
- débil (hasta 3 dioptrías);
- medio (3-6 dioptrías);
- fuerte (por encima de 6 dioptrías).
Diagnósticos
- Encuesta del niño y los padres: le permite averiguar la presencia de quejas y el momento de su aparición, durante el embarazo y el parto, las enfermedades concomitantes y transferidas previamente, los factores familiares o hereditarios, los cambios en la agudeza visual en la dinámica, etc.
- El examen del niño incluye:
- examen ocular externo: permite determinar la posición y la forma de los globos oculares;
- examen utilizando un oftalmoscopio: determinación de la forma y el tamaño de la córnea, evaluación de la cámara anterior del ojo, cristalino y cuerpo vítreo, examen del fondo de ojo; con miopía alrededor de la cabeza del nervio óptico, se detecta un cono miope, se pueden observar cambios atróficos en el fondo de ojo, pigmentación y hemorragias, e incluso un desprendimiento de retina con alta miopía;
- skiascopia (utilizando un oftalmoscopio y una regla skiascopic) para determinar el tipo de refracción y el grado de miopía;
- La ecografía ayuda a determinar el tamaño del eje anterior-posterior del ojo, para detectar la presencia de complicaciones;
Hasta 3 años, solo se utilizan los métodos mencionados, pero los resultados se comparan con los datos anteriores (a los 3 y 6 meses).
A partir de los 3 años, la agudeza visual también se verifica mediante tablas especiales. Con una agudeza visual reducida, se seleccionan lentes para corregir la visión a distancia: esto le permite determinar el grado de miopía.
Es posible reemplazar la skiascopia con autorefractometría: después de una atropinización de los ojos durante 5 días (instilación de la solución de atropina en los ojos), examen con una lámpara de hendidura. 2 semanas después de la atropinización, se vuelven a determinar las lentes correctivas necesarias.
Los escolares están en riesgo de desarrollar miopía, por lo que su agudeza visual debe verificarse anualmente. La reducción de la agudeza visual en ellos puede ser tanto una manifestación de miopía como un espasmo de acomodación.
Por lo tanto, la redeterminación de la agudeza visual y la refracción se lleva a cabo después de una atropinización de 5 días. En el caso de espasmos de acomodación, se detectan refracción normal y agudeza visual. En este caso, el tratamiento se prescribe y se recomienda un examen por un neurólogo.
En el caso de la miopía, un examen repetido volverá a revelar una violación de la refracción y la agudeza visual, y la corrección se logra solo con la ayuda de lentes negativos. La miopía en los escolares suele ser leve o moderada. Por lo general no progresa y no conduce a complicaciones.
Pero estos niños deben ser observados por un oculista cada 6 meses para no perderse la progresión del proceso y el desarrollo de complicaciones (cambios atróficos de la retina e incluso su desprendimiento). Por lo tanto, los resultados de cada una de las siguientes inspecciones deben compararse con los datos anteriores.
Un aumento en la miopía de 0.5 a 1 dioptrías por año indica una progresión lenta del proceso, y más de 1 dioptría indica una progresión rápida. Puede conducir a una disminución brusca e incluso a una pérdida completa de la visión, complicaciones irreversibles en la retina (hemorragias, desgarros, desprendimiento, cambios destructivos). Por lo general, la progresión se produce de 6 a 18 años.
Tratamiento
 La selección adecuada de los puntos y su uso continuo ayudan a retardar la progresión de la enfermedad.
La selección adecuada de los puntos y su uso continuo ayudan a retardar la progresión de la enfermedad. Curar la miopía en la infancia es imposible. Puedes deshacerte de él después de 18-20 años. El tratamiento depende del grado de miopía, el tipo (progresivo o no progresivo), las complicaciones existentes.
Los objetivos del tratamiento de la miopía en la infancia:
- ralentizar o detener la progresión;
- prevención de complicaciones;
- corrección de la visión.
Con la miopía progresiva, cuanto antes comience el tratamiento, mayor será la oportunidad de salvar la vista del niño. Se permite la amplificación de la miopía de menos de 0.5 dioptrías por año.
En el tratamiento de la miopía se utilizan tales métodos:
- gimnasia ocular;
- corrección de la visión;
- método de ortoqueratología;
- tratamiento farmacológico;
- tratamiento de fisioterapia;
- fortalecimiento general del cuerpo y corrección de los trastornos de la postura;
- tratamiento quirurgico
En la etapa inicial del desarrollo de la miopía, ejercicios diarios de un especial gimnasia ocular , lo que aliviará el estrés y la fatiga ocular. Existen muchas técnicas para fortalecer los músculos intraoculares. Un optometrista le ayudará a elegir un conjunto específico de ejercicios. Dichos ejercicios no son difíciles, deben realizarse en casa al menos 2 p. por dia
Algunos médicos realizan el entrenamiento del músculo ciliar en el gabinete ocular: las lentes negativas y positivas se insertan alternativamente en lentes especiales.
Con la miopía débil, el médico a veces selecciona lentes "relajantes" con lentes débilmente positivas. Los programas de computadora también se utilizan para relajar el alojamiento en casa.
También se utilizan gafas especiales de visión láser (Laser Vision). Estas gafas perforadas se denominan "gafas de entrenamiento": proporcionan la carga deseada a los músculos debilitados de los ojos y la relajación es demasiado tensa. Necesitas usarlos durante 30 minutos al día. Puede utilizarse como medida preventiva para adolescentes que pasan mucho tiempo en la computadora.
Para el propósito de corrección de la visión El optometrista recoge anteojos para el niño, un método tradicional y común de corrección. Y aunque no tienen un efecto terapéutico, debe convencer al niño de que use lentes (o lentes de contacto para niños mayores). Investigaciones de expertos en EE. UU. Y Europa atestiguan qué es exactamente lo que el uso de anteojos conduce a las peores variantes de un curso de una enfermedad miope.
Los anteojos no solo crean comodidad para el niño, sino que también reducen la fatiga visual, lo que reduce la progresión de la enfermedad. En el caso de la miopía congénita, las gafas deben asignarse lo antes posible. Con miopía de leve a moderada, los anteojos se emiten solo por distancia.
El uso constante de lentes es necesario con alta miopía y con progresivo. Usar gafas también es necesario para el estrabismo divergente.
Vistiendo lentes de contacto recomendado para niños mayores en caso de diferencia significativa (por encima de 2 dioptrías) en la refracción en ambos ojos, es decir, en el caso de la anisometropía. La selección de lentes debe ser realizada por un especialista, ya que la óptica y la corrección de baja calidad pueden agravar la miopía.
Con la miopía, es necesario cambiar las gafas de manera oportuna, porque el exceso de estrés en la adaptación contribuirá a la progresión de la miopía. Las desventajas de la corrección de la visión con la ayuda de gafas son: los inconvenientes en los deportes, la limitación de la visión periférica, la percepción espacial deteriorada, el trauma.
La corrección con la ayuda de lentes es más conveniente, pero el uso de lentes está contraindicado en caso de una enfermedad infecciosa. La desventaja es la posibilidad de lesiones en los ojos si se usa incorrectamente o se infecta cuando se colocan lentes no estériles.
Lentes correctoras aplicadas actualmente en modo nocturno. método de ortoqueratología o terapia refractiva de la córnea: use durante 6 a 8 horas de lentes especiales que causan un cambio en la forma de la córnea (aplanarla) por hasta 2 días. Durante este período, se alcanza el 100% de visión sin gafas. Las lentes se usan en la noche, durante el sueño, por lo que este método se llama corrección de la visión nocturna. Luego se restablece nuevamente la forma de la córnea.
El resultado de la corrección nocturna es cercano al láser (cambia el poder de refracción de la córnea) y difiere solo en la corta duración del efecto, que se asocia con la renovación constante de las células de la córnea.
El método seguro de corrección nocturna se puede utilizar en niños a partir de 6 años. Estas lentes especiales no solo eliminan completamente el espasmo de acomodación en los niños, sino que también inhiben el desarrollo de la miopía y su progresión.
Para reducir la tensión de los músculos intraoculares, las gotas para los ojos a veces se recetan (generalmente Atropina) en un ciclo de 7 a 10 días. Pero auto aplica tratamiento de drogas no sigue Además, con la miopía débil, se pueden usar complejos vitamínicos que contienen luteína. Por ejemplo, LUTEIN-KOMPLEX® Children's, especialmente desarrollado para la salud ocular, es un producto de componentes múltiples, que consiste en sustancias necesarias para el funcionamiento normal de los órganos de visión de un estudiante de escuela a partir de los 7 años: luteína, zeaxantina, licopeno, extracto de arándano, taurina , vitaminas A, C, E y zinc. Una combinación de componentes biológicamente activos cuidadosamente seleccionados para satisfacer las necesidades de los órganos de la visión protege los ojos del niño, lo cual es especialmente importante a partir de los 7 años de edad, cuando las primeras cargas visuales serias comienzan en la escuela primaria. y reduce el riesgo de enfermedades oculares.
Para la prevención de las complicaciones y la progresión del proceso, se prescriben ácido nicotínico, trental y calcio. En las manifestaciones iniciales de distrofia, se utilizan Emoksipin, Ditsinon, Ascorutin. En algunos casos, es recomendable usar medicamentos de resorción (Lidasa, Fibrinolizina, Kollalizina).
Desde los métodos fisioterapéuticos, el uso de Dibazol en forma de electroforesis da un buen efecto. La llamada “mezcla miope” también se puede administrar de la misma manera: difenhidramina, novocaína y cloruro de calcio. En algunos casos, reflexología efectiva.
Los dispositivos fisioterapéuticos para el tratamiento en el hogar también se utilizan para mejorar la visión. El principio de su acción es diferente: “masajee la pupila” (estrechándola y ensanchándola), mejorando el suministro de sangre a los tejidos oculares, la estimulación eléctrica, la terapia magnética, la terapia de ultrasonido, etc. Tal vez un tratamiento alternativo con la ayuda de varios dispositivos.
Uno de los dispositivos efectivos permitidos para niños mayores de 3 años se llama "gafas Sidorenko". El dispositivo combina los siguientes métodos de exposición al ojo: neumomassage, fonoforesis, terapia de color e infrasonido. No tiene efectos secundarios, y en muchos niños permite evitar la cirugía para la miopía progresiva. El dispositivo es ampliamente utilizado en el tratamiento complejo de niños.
En calidad tratamiento restaurador se recomienda observar el régimen diario, la dosificación de las cargas visuales (incluido el tiempo regulado para ver programas de televisión y las lecciones de computadora), la nutrición equilibrada con vitaminas del niño, las caminatas diarias al aire libre y la natación. Con un alto grado de miopía, y más aún con la aparición de complicaciones, los deportes activos están contraindicados (correr, saltar, etc.). Los niños con esta patología deben elegir un conjunto especial de ejercicios.
Las indicaciones para él son:
- miopía 4 dioptrías y más;
- progresión rápida del proceso (más de 1 dioptría por año);
- rápido crecimiento del eje anterior-posterior del globo ocular;
- falta de complicaciones del fondo de ojo.
Durante la operación, el polo posterior del ojo se fortalece, lo que no permite que el ojo crezca más. Para mejorar el suministro de sangre a la esclerótica, son posibles 2 opciones de intervención: hacer un injerto con un injerto de una esclerótica (silicona o colágeno) o introducir una suspensión líquida de tejido triturado en el polo posterior del globo ocular. La operación no conduce a una cura, solo reduce la progresión de la enfermedad.
La corrección de la visión con láser es el tipo de operación más seguro para la miopía, que dura unos 60 segundos bajo anestesia local y proporciona un efecto de por vida, eliminando la necesidad de usar anteojos o lentes. Pero, desafortunadamente, tales operaciones están contraindicadas para niños (menores de 18 años).
El mejor resultado en la miopía es el uso de todos los métodos de tratamiento conservador en el complejo y con una progresión rápida, en combinación con la cirugía.
Pronóstico
La miopía débil y moderada en los escolares tiene un curso favorable: no progresa y no da complicaciones, está bien corregida con gafas.
Un alto grado de miopía conduce a una disminución de la agudeza visual incluso con la corrección de la lente.
La falta de corrección de la miopía puede estar cargada con la aparición de estrabismo divergente.
Con la miopía progresiva y congénita, con la aparición de complicaciones, especialmente en la parte de la retina, el pronóstico es malo, hay una disminución significativa en la agudeza visual.
Prevención
Desde una edad muy temprana, uno debe enseñar a un niño a observar al leer algunas reglas simples:
- la distancia del libro a los ojos no es inferior a 30 cm.
- siga la postura correcta en la mesa;
- no leas acostado;
- leer solo con luz suficiente.
Se debe tener cuidado para asegurar que la mesa (escritorios) crezca en tamaño. Debemos prestar atención a la silla: las piernas dobladas en las rodillas en un ángulo de 90 grados deben alcanzar el piso. La luz al leer, dibujar y escribir siempre debe estar a la izquierda para la persona diestra y la derecha para la persona zurda. Incluso en la sala de juegos de los niños, se debe proporcionar una buena iluminación.
Antes de comenzar la escuela, debe consultar a un oftalmólogo y aclarar en qué mesa de la escuela debe sentarse el niño, si necesita corrección ocular.
Debería limitar razonablemente el tiempo para ver la televisión y jugar juegos en la computadora. No permita ver la televisión en la oscuridad.
Una dieta equilibrada y el uso periódico de complejos vitamínicos para los ojos ayudarán no solo en el tratamiento, sino también en la prevención de la miopía en los niños.
Currículum para padres
La miopía en un niño puede llevar al desarrollo de una reducción persistente de la agudeza visual y la aparición de complicaciones graves. Mucho depende de la corrección oportuna de la visión y el tratamiento. Por lo tanto, es importante que cada año (y los niños del grupo de riesgo 2 veces al año) visiten al niño con un oculista.
En el caso de la miopía, es necesario seguir inmediatamente todas las recomendaciones del médico para eliminar la rápida progresión de la enfermedad, para evitar la intervención operativa.
Existen varios métodos de tratamiento conservador de la miopía. Incluso la gimnasia para los ojos puede tener un buen efecto con su uso regular.
Si al niño se le recetan anteojos, es necesario controlar el cumplimiento de los lentes y cambiarlos de manera oportuna.
- Vkontakte 0
- Google+ 0
- Ok 0
- Facebook 0