در هنگام تولد، چشم های کودک شکل گرفته و آماده نگاه کردن به جهان اطرافشان هستند. اما یک ویژگی از ساختار وجود دارد ابرو در یک نوزاد، در ارتباط بین اندازه چشم و قدرت دستگاه نوری آن است. اگر سونوگرافی در اندازه یک چشم در یک نوزاد تازه متولد شده باشد، قطر آن حدود 16.2 میلی متر است (در بزرگسالان، اندازه چشم 24 میلی متر است). این قابل درک است، زیرا چشم، مانند هر ارگان دیگر کودک، باید رشد کند.
در همان زمان، در اولین سال زندگی، قدرت شکستن دستگاه نوری چشم (refraction) به اندازه چشم چشم بسته نیست. در توسعه طبیعی، آن نسبتا ضعیف است، و این نامیده می شود دوربینییعنی انکسار «+» .
با دوربینی تصویر به طور مستقیم بر روی شبکیه چشم تمرکز نمی کند، اما تمرکز خود را مانند پشت چشم است. چنین ارتباطی بین ابعاد چشم و سیستم نوری که توسط طبیعت ایجاد شده است، تنها نیست. این "سهام" دوربینی، معمولا 2-4 دیوپتر، به تدریج به عنوان چشم کودک رشد می کند مصرف می شود. معمولا تا 7-10 سالگی، ابرو به ابعاد کامل می رسد. در عین حال، تمرکز تصویر به طور مستقیم به شبکیه منتقل می شود و بنابراین، بین اندازه چشم و قدرت انکسار دستگاه نوری، مکاتبات کامل حاصل می شود. این شرایط نامیده می شود emmetropia، emmetropia یعنی بازتاب صفر - نه «+» و نه «-» .
اگر به هر دلیلی، اندازه چشم افزایش یابد، سپس تمرکز تصویر در مقابل شبکیه قرار می گیرد و قدرت دستگاه نوری قوی تر از ضرورت است. این حالت نامیده می شود نزدیک بینییا نزدیک بینی. انعکاس نشانه ای دارد «-» . این به این معنی است که تصویر از اشیاء دور، مبهم است و تصویر عزیزان روشن است. به این ترتیب، معلوم می شود که یک فرد بینظیر به ضعف در فاصله و به خوبی نزدیک است.
وجود دارد انواع مختلفی از نزدیک بینی.
اولین ارتباط با انواع مختلف است ارثییا اختلالات مادرزادی در این وضعیت، نزدیک بینی به طور ذاتی یک بیماری است و می تواند منجر به عواقب جدی شود. نزدیک بینی مادرزادیمعمولا در اولین سال زندگی تشخیص داده می شود و نیاز به مشاهدات پزشکی طولانی توسط چشم پزشک دارد.
نزدیک بینی ارثیممکن است در سن بالاتر رخ دهد، دارای طبیعت مترقی و همچنین نیاز به نظارت منظم توسط چشم پزشک است. اما نوع دیگری از نزدیک بینی وجود دارد که کمتر با شرایط پاتولوژیک چشم ارتباط دارد و در ذات خود یک بیماری نیست.
علت چیست؟
امروزه، تقریبا هر سوم ساکنان سیاره ما دارای نزدیک بینی است. تقریبا 30٪ دانش آموزان در کشورهای توسعه یافته (از جمله روسیه) به خوبی در فاصله ای قرار ندارند و به خوبی نزدیک هستند، به این معنی که آنها کوتاه مدت هستند. و این به خاطر شیوه زندگی مدرن ماست. بارهای بصری نا منظم، عدم رعایت بهداشت حرفه ای، و همچنین شور و شوق بیش از حد برای تماشای تلویزیون و بازی های رایانه ای، با افزایش هر ساله، این امر منجر به اضافه بار عضلات خاص داخل چشم و اسپاسم آنها می شود.
در عین حال، اولین علائم نزدیک بینی ظاهر می شود:
به تدریج بینایی شروع به رو به زوال می کند؛
در هنگام مشاهده اشیاء دور، کودک اغلب "چسبیده"؛
ممکن است شکایات ناراحتی، خستگی سریع، درد در چشم، خارش و حتی سردرد وجود داشته باشد.
همه این ها نشانه هایی از ایجاد "نزدیک بینی" یا "اسپاسم" به اصطلاح خوابیدن است. این وضعیت برگشت پذیر است، زیرا آن را با ابعاد متصل نمی کند. اگر در زمان اقدام کنید، می توانید از نزدیک شدن نزدیک بینی نزدیک شوید، که در آن اندازه چشم بیش از حد معمول است.
چه کاری باید انجام دهیم تا از بروز نزدیک بینی جلوگیری کنیم؟
اول از همه، شما نیاز به یک تقویت کلی بدن، فعالیت بدنی و یک رژیم متعادل دارید. نگران نباشید، یک کودک نباید ساعت ها در یک میز یا پشت صفحه نمایش تلویزیون و رایانه نشسته و زندگی سالم داشته باشد.
ثانیا، رعایت الزامات بهداشت چشم و، در صورت امکان، محدودیت کار بصری در محدوده نزدیک.
این الزامات بسیار ساده هستند و به محل کار به درستی سازماندهی شده و وضعیت درست در طول کار بصری به کار می روند. همه می دانند که دسکتاپ باید روشن باشد. نور از لامپ جدول باید به سمت چپ (اگر کودک راست دست است) سقوط کند. ارتفاع میز و صندلی باید به طور مطلوب هماهنگ باشد. اما این اصلی ترین چیز نیست. نکته اصلی این است که وضعیت درست و وضعیت کودک در میز است. اغلب بچه ها در موقعیتی قرار می گیرند که "میزبان" هستند. در این مورد، بار بر روی دستگاه بصری به طور قابل توجهی افزایش می یابد و به ظاهر "نزدیک بینی" "نادرست" کمک می کند. کودک را به موقعیت صحیح آموزش دهید: پشت راست است، فاصله از سطح میز به چشم 30-40 سانتی متر است. کودک نباید روی تمام میز با تمام بدن خود لایه کند، بلکه نشسته تا لبه آن را لمس نکنید. اجازه ندهید فرزند خواندن را در حالت خوابیدن یا در جای دیگر انجام دهد.
حالا چند کلمه در مورد زمان کار بصری.
بسیاری از والدین با این سؤال مواجه می شوند: "چقدر کودک می تواند تلویزیون را تماشا کند یا بازی های کامپیوتری را بازی کند؟" هیچ هنجاری روشن نیست. تنها می توان گفت که هر دو در تماشای تلویزیون و بازی کامپیوتری لازم است که قطع شود - هر 30 تا 40 دقیقه به مدت 10-15 دقیقه. به خصوص آن مربوط به بازی در کامپیوتر است. هنگام خواندن یا نوشتن، باید قوانینی را که توسط مدرسه تعیین شده است دنبال کنید: مدت زمان درس 40 تا 45 دقیقه است، مدت زمان تغییر 10-15 دقیقه است.
اگر کودک دارای نزدیک بینی است
نزدیک بینی (2-3 دیوپتر) یک فاجعه نیست. با توجه به بارهای بصری افزایش بصری - این سازگاری بدن با چنین بارهای است. یک چشم مینوپیک خیلی راحت تر از نزدیک کار می کند. مهمترین مسئله در این وضعیت این است که پیشرفت نزدیک بینی را متوقف یا کند کند و مانع توسعه عوارض شود.
جلوگیری از پیشرفت نزدیک بینی شامل تعدادی از تمرین های مختلف طراحی شده برای تقویت عضلات داخل چشم. آنها تحت هدایت یک دکتر قرار می گیرند. اما مهم ترین تمرین چند سال پیش اختراع شد - "برچسب بر روی شیشه".
ورزش "برچسب بر روی شیشه"
کودک در مقابل شیشه پنجره ایستاده و در مقابل او در فاصله 30-40 نگه می دارد هر جسم (قلم، مداد، حتی انگشت خود را) مشاهده کنید. در ابتدا این دیدگاه از طریق شیشه پنجره به هر جسم در فاصله هدایت می شود، بهتر است (ماشین، خانه، درخت، علامت).
شیء انتخاب شده برای چند ثانیه ثابت می شود، و سپس نگاه به شدت به یک شی نزدیک در دست کودک منتقل می شود. این شی نزدیک نیز با یک نگاه به چند ثانیه ثابت می شود، و پس از آن، تصحیح بصری به شیء دور منتقل می شود. بنابراین، کودک چشم خود را در یک دور، و سپس در یک موضوع نزدیک قرار می دهد. این تمرین توصیه می شود که 7 تا 10 دقیقه چند بار در روز انجام شود.
به علاوه روش های ذکر شده در بالا، حذف دارو از اسپاسم عضلانی داخل چشم که ناشی از افزایش بارهای بصری است، به طور گسترده ای مورد استفاده قرار می گیرد. این امر با تزریق قطرات خاص به چشم انجام می شود. چنین درمان فقط یک دکتر را تجویز می کند. او یک نسخه از قطره ها را می نویسد، زمان تزریق را تعیین می کند و پروسه درمان را نظارت می کند. قطره ها را از خودتان استفاده نکنید.
اغلب، اختلالات عملکردی مختلف در یک کودک کودک می تواند به طور غیر مستقیم بر پیشرفت نزدیک بینی تاثیر می گذارد. این امر به طور عمده بر اختلالات گردش خون در ستون فقرات گردن است که می تواند با نگرش نادرست، اسپاسم عروق خونی، و همچنین وضعیت روحی-احساسی کودک همراه باشد. برای شناسایی این اختلالات مرتبط، توصیه می شود که تحت بررسی قرار گیرد: بررسی دوپلر عروق ستون فقرات گردن، اشعه ایکس از همان بخش، مشاوره با یک نوروپاتولوژیست. بسته به داده های به دست آمده، روشهای درمانی اضافی تجویز می شود: درمان فیزیوتراپی، تمرینات فیزیوتراپی، ماساژ.
نزدیک بینی خطرناک است؟
اکثر والدین از این حقیقت که کودک عینک می پوشد، ترسناک است. تقریبا دوزیستی یک مشکل نیست مهمترین مسئله نزدیک بینی، توسعه عوارض است. در برخی موارد، چشم بزرگ شده منجر به ایجاد دیستروفی شبکیه می شود.
دیستروفی - اینها مناطقی از شبکیه ضعیف و نازک است که دیر یا زود ممکن است منجر به عوارض پیچیده تر شود - جدایی شبکیهاین در حال حاضر یک مشکل جدی است و ممکن است با کاهش قابل توجه بینایی همراه باشد. بنابراین، یک کودک مبتلا به نزدیک بینی نیاز به بررسی فوندوس هر شش ماه دارد.
متأسفانه، در کودکان زیر 7 سال تقریبا غیرممکن است که نزدیک بینی را با چشم غیر مسلح تشخیص دهیم. اما اگر بینایی 70-80٪ کاهش یابد، در حال حاضر آشکار می شود. اغلب کودک اغراق می کند، صعود می کند به آرامی از مراحل، شروع به خارش می کند. والدین باید آگاه باشند که کودکان اغلب کاهش بینایی را متوجه نمی شوند، به ویژه اگر این اتفاق می افتد به تدریج. بنابراین، حتی در صورت عدم شکایت از کودک باید نشان داده شود چشم پزشک متخصص اطفال حداقل یک بار در سال. این اجازه می دهد زمان برای تشخیص بیماری چشم در کودک شما و توسعه تاکتیک های فردی از پیگیری مدیریت و درمان.
مراحل توسعه. در هنگام تولد، اگر جنین شناسی (قرص) چشم خود را به طور کلی ادامه داشته باشد، تمام غشاء به دست می آید. چشم نوزاد یک تفاوت چشمگیر با اندازه، جرم، ساختار بافتی، فیزیولوژی و عملکرد از چشم بزرگسال دارد.
مراحل توسعه. پس از تولد کودک، تحلیلگر بصری از طریق مراحل خاصی از پیشرفت ادامه می یابد، که در میان آنها پنج نفر وجود دارد:
- شکل گیری ناحیه نقطه زرد و مرز مرکزی شبکیه در نیمه اول سال زندگی؛ از 10 لایه شبکیه، "چهار بیشتر باقی می ماند - این سلول های بصری، هسته های آنها و غشاهای مرئی ساختار است؛
- افزایش تحرک عملکردی مسیرهای بصری - و شکل گیری آنها در نیمه اول سال زندگی؛
- بهبود عناصر بصری سلول های قشر و مرکز های بصری قشر در طی 2 سال اول زندگی؛
- تشکیل و تقویت ارتباطات آنالیز بصری با دیگر آنالیزورها در طول سالهای اول زندگی؛
- رشد مورفولوژیک و عملکردی اعصاب جمجماتی در اولین (2-4) ماه زندگی.
شکل گیری توابع تصویری کودک براساس این پنج مرحله توسعه می باشد.
چشم چشم. چشم چشم (گلبول چشم) نوزادان شکل شبیه به کروی است (شکل 3). با توجه به میانگین داده های اکو بیومتریک، اندازه آن قبل و بعد از زایمان (ساجیتال) 16.2 میلی متر است؛ در سال به 19.2 میلی متر می رسد. به 3 سال - تا 20.5 میلیمتر، 7 - تا 21.1 میلیمتر، 1 - تا 22 میلی متر، 15 سال طول می کشد - 23 میلی متر و 20 - 25 - حدود 24 میلی متر. اندازه و شکل چشم به میزان معینی بستگی به نوع و اندازه یک یا چند نوع آمتروپیا (نزدیک بینی، پرفرومترپوپی، emmetropia) دارد. این گونه ها می توانند به صورت ارثی تعیین شوند. شناخت اندازه چشم در تعیین نوع و مرحله آسیب شناسی (گلوکوم مادرزادی، نزدیک بینی و غیره) اهمیت زیادی دارد.
پوسته بیرونی و یا کپسول چشم با یک بافت متراکم و سخت است، 9/10 از یک قسمت فیبری ماتیکی اسکلرا ساخته شده است و 1/10 قسمت شفاف قرنیه است. کپسول چشم در ساختار مشابه با دوام است؛ یک عملکرد محافظی را انجام می دهد، ثابت می کند که شکل، حجم و تا حدودی تن از چشم، یک اسکلت برای اتصال عضلات چشم است؛ کپسول توسط عروق و اعصاب، و همچنین عصب بینایی سوراخ شده است.
قرنیه. قرنیه (قرنیه)، ساختار اصلی شکستگی چشم است (شکل 4). این شفاف، صاف، براق، دارای سطح آینه، شکل کروی است، حاوی عروق، نفوذپذیری، بسیار حساس است. دمای قرنیه در شکاف شکم باز حدود 20 درجه سانتیگراد است. عرض قرنیه یا قطر افقی در نوزادان به طور متوسط 8-9 میلی متر است؛ تا سال - 10 میلی متر؛ 11 سال - 11.5 میلی متر، که تقریبا با قطر قرنیه در بزرگسالان است. رشد قرنیه، افزایش اندازه آن به دلیل کشش و نازک شدن بافت. ضخامت قسمت مرکزی قرنیه به طور متوسط از 1.5 تا 0.6 میلی متر کاهش می یابد و در محدوده از 2.0 تا 1.0 میلیمتر است. شعاع انحنای سطح قدام قرنیه نوزاد به طور میانگین 7.0 میلی متر است ، با سن، برخی از مسطح شدن آن اتفاق می افتد - و برای سال ها، منحنی به طور متوسط 7.5 میلی متر، همانطور که در بزرگسالان است. بازدید کنندگان یک انحنای قرنیه سالم از محدوده "6.2-8.2 میلی متر، که اساسا با نوع و اندازه از شکست بالینی منطبق.
قدرت انقباض قرنیه بسته به "سن در مقابل متناسب با شعاع انحنا متفاوت است: در کودکان در سال اول زندگی، آن را به طور متوسط 46 dptr، و 7 سال، به عنوان در بزرگسالان، آن است که در حدود 44 dptr است. قدرت انکسار در نصف عمودی است تقریبا همیشه 0.5 دیوپتر بیشتر از افقی است که باعث آستیگماتیسم به اصطلاح فیزیولوژیکی می شود.
لایه سطحی قرنیه - اپیتلیوم قدامی (تخت، چند لایه) - اساسا یک پیوند از ملتحمه است. دو لایه سطحی آن به خوبی و به سرعت آسیب می بینند، بدون ابر. اپیتلیوم یک عملکرد محافظتی دارد و یک تنظیمکننده محتوای آب در قرنیه است. این به نوبه خود آن را از نفوذ محیط خارجی توسط لایه به اصطلاح مایع یا preorneal محافظت می کند.
تحت اپیتلیوم قرنیه قرار گرفته است و به راحتی با آن غشاء مرز قدام (پوسته پوسته) مرتبط است؛ آن است ساختار، ناپیوسته، با آسیب است که قادر به بازسازی نیست، بنابراین کثیفی در محل آسیب باقی می ماند.
استروما (خود، ماده اصلی) قرنیه در زیر غشای مرز قدام قرار دارد و با آن بدون مرز مشخصی ادغام می شود. این لایه مهم ترین و عظیم با ضخامت تا 0.5 میلی متر است.
در پشت استروما غشاء حاشیه خلفی (غشای دزمتی) قرار دارد. آن بسیار با دوام، الاستیک، در صورت آسیب، بازسازی می شود. ضخامت این غشا به سمت حاشیه افزایش می یابد، در ناحیه لومبوس آن منتشر می شود و در تشکیل اسکلت ترابکولا از زاویه اتاق قدامی تشکیل می شود.
درون قرنیه اندوتلیوم پوشیده شده است. این شامل یک لایه از سلول های شش ضلعی منشوری است، آن را به سرعت در صورت آسیب بازسازی. اندوتلیوم مانند غشاهای مرزی خارجی و داخلی، یک تابع مانع را ایجاد می کند، در تشکیل دستگاه تربکولار زاویه اتاق قدامی شرکت می کند.
قرنیه شامل حدود 18 درصد از کلاژن قطعی مزانشیمی مایع، حدود 2 درصد از mucodolysaccharides، پروتئین ها (آلبومین، گلوبولین)، چربی ها، ویتامین C، B2 و غیره و تا 80 درصد آب است.
تغذیه قرنیه عمدتا به دلیل التهاب غشاء غلیظ غشاء ثانویه انجام می شود. تا حدودی، زنده ماندن از قرنیه ناشی از نفوذ مواد مغذی از رطوبت اتاق قدام است.
غربالگری حساس قرنیه توسط عصب سه بعدی انجام می شود. تعداد انتهای عصبی به ویژه در لایه های سطحی بسیار زیاد است که باعث حساسیت بسیار بالا می شود.
در اولین ماههای زندگی یک کودک، قرنیه ناشی از توسعه عملکردی اعصاب جمجماتی است که هنوز به پایان نرسیده است. در طول این دوره، به ویژه خطرناک در کیسه های ملتحمه ضربه. بدن خارجیکه باعث تحریک چشم، درد و اضطراب کودک نمیشود و بنابراین میتواند موجب آسیب جدی به قرنیه شود (کراتیت) تا زمان تخریب آن. در این راستا، در طول اولین سال زندگی کودک، دکتر در فرایند حمایت از کودکان باید اغلب بررسی کامل کیسه های ملتحمه و قرنیه را انجام دهد. در یک کودک یک ساله، حساسیت قرنیه تقریبا همانند یک بالغ است.
غدد درون ریز قرنیه توسط اعصاب طوفیک موجود در ترکیب اعصاب سهگانه و صورت ارائه شده است. سیستم عصبی سمپاتیک نیز در تنظیم متابولیسم قرنیه دخیل است.
Microphthalmos - یک بیماری چشم نادر است که با کاهش اندازه چشم صورت می گیرد. اغلب مشکالت مادرزادی و به راحتی تشخیص داده می شود. تعیین حضور آن در هر سنی و در هر مرحله مهم است، زیرا مهم است بدانیم عواقب آن چه می تواند باشد و اینکه آیا ممکن است از آن خلاص شود.
به طور معمول، چشم پزشکان تشخیص microphthalmos در مورد طول محور ابی کمتر از حد نرمال است. در این مورد، معمولا در یک بالغ و بیست و یکم در یک کودک بیش از بیست و یک میلیمتر نخواهد بود. در بسیاری از موارد، در برابر پس زمینه آسیب شناسی مشاهده می شود تا زمانی که از دست دادن کامل خود را.
 Microphthalmus کاهش اندازه چشم است. معمولا با نقصهای چشم همراه است
Microphthalmus کاهش اندازه چشم است. معمولا با نقصهای چشم همراه است علل
در میان علل اصلی میکرو فتالموز، فرایندهای آسیب شناختی در رحم است. آنها می توانند در طبیعت التهابی و دژنراتیو باشند و اغلب در طول بیماری های عفونی رخ می دهند. اغلب بیماری به روش غالب به ارث برده می شود.
 بیماری نیز می تواند به دست آورد. از جمله دلایل اصلی در این مورد:
بیماری نیز می تواند به دست آورد. از جمله دلایل اصلی در این مورد:
- توکسوپلاسموز؛
- جراحی در اندام های بینایی در دوران کودکی؛
- فیبروپلاستی Retrolental؛
- اشعه ایکس در دوران کودکی.
علائم
علائم برجسته ترین بیماری یک اندازه متفاوت چشم است که متفاوت از عادت است. علاوه بر این، آسیب شناسی اغلب علل زیر را ایجاد می کند:

در بعضی موارد، همراه با میکروفتالمی، سایر آسیب شناسی های رشد مشاهده می شود.
در ارتباط با ماهیت پیچیده پاتولوژی های پیشرفت در یک کودک، در صورت حداقل یکی، توصیه می شود به دقت نظارت و دوره ای از بیمار برای حضور و پیشرفت دیگران را بررسی کنید.
عوارض احتمالی
در صورتی که پیشرفت بیماری در زمان متوقف نشود ممکن است احتمال بالقوه از بین بردن کامل بینایی وجود داشته باشد. بنابراین، تشخیص به موقع ضروری است، به ویژه مراحل اولیه. در درجه پیشرفته پیشرفت، بیماری به طور جدی می تواند ظاهر را مختل کند.
درمان
از همه موارد، درمان میکرو فتالمی می تواند موثر باشد. با این حال، در مراحل اولیه پیشرفت آسیب شناسی می تواند متوقف شود. اگر بیمار به طور کامل چشم خود را از دست بدهد، او پروتز لوازم آرایشی را پیشنهاد می کند. در ابتدا، تصحیح با عینک تلسکوپی معمولا نشان داده می شود. 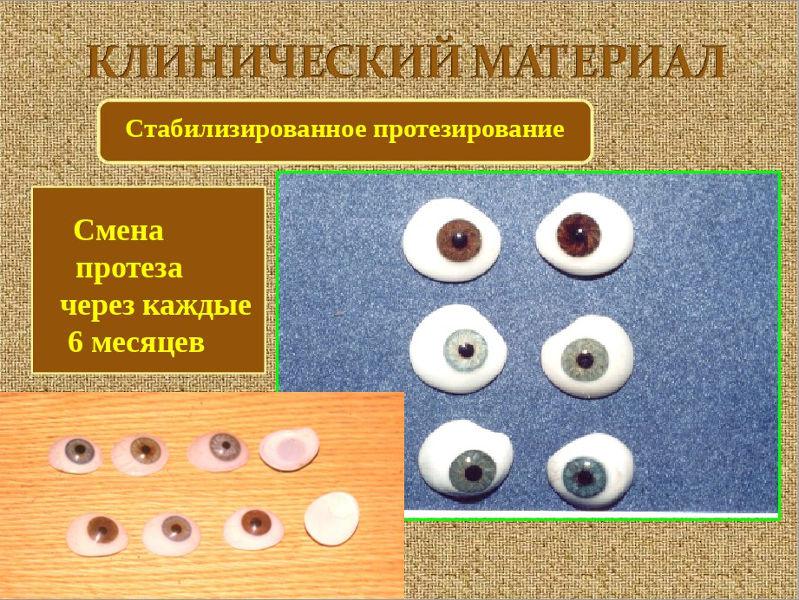
روش دارو
داروها در درمان میکرو فتالمی تنها به عنوان یک وسیله اضافی مورد استفاده قرار می گیرند. بنابراین، در این مورد، راه حل های ضد عفونی را اعمال کنید:
هنگام پوشیدن پروتز باید با احتیاط استفاده شود. برای پروتز قطره چشم توصیه نمی شود.
جراحی
درمان جراحی این بیماری، به عنوان یک قاعده، پیش از سن هفت تا هشت سال تجویز نمی شود. این در صورت وجود گلوکوم، جداسازی شبکیه و آب مروارید انجام می شود. همچنین ممکن است عمل جراحی پلاستیک را انجام داده و به منظور بهبود ظاهر با نصب پروتز بعد از آن انجام شود.
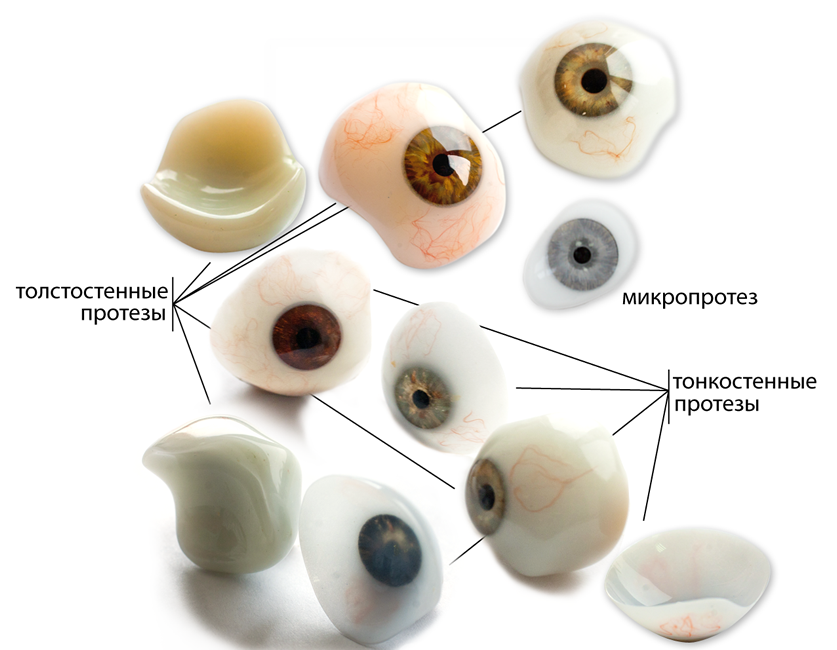
پیشگیری
روش پیشگیری اولیه برای جلوگیری از ایجاد میکرو فتالمی، به صورت دوره ای از بیمارستان و با چشم پزشک متخصص چشم می باشد. در تجزیه Agen هر مرحله از بیماری و تغییر در اندام های بینایی که تولید می کند.
برای جلوگیری از ظهور میکروفتالمی مادرزادی، در دوران بارداری، توجه به رژیم غذایی، مراقبت از سلامت کلی بدن و همچنین در نظر پزشک مشاهده می شود. پس از تولد کودک، معاینه دوره ای توسط پزشکان تمام تخصص ها، از جمله یک چشم پزشک ضروری است. این به اجتناب از علل احتمالی ظهور آسیب شناسی کمک خواهد کرد.
ویدئو
نتیجه گیری
Microphthalmus یکی از آسیب های جدی اندام های بینایی است که تقریبا به درمان با بازسازی کامل عملکردها نمی انجامد. با این وجود پیشگیری از این بیماری حتی قبل از تولد یک کودک و همچنین در دوران کودکی امکان پذیر است. در صورت آسیب چشم با این بیماری، درمان به توقف پیشرفت علائم، و همچنین بهبود ظاهر بیمار و احتمال مصدوم شدن کاهش می یابد.
چشم در نوزادان و در طول سالهای اول زندگی نسبت به کل بدن نسبتا بزرگ است.
رشد شدید چشم در طول اولین سال زندگی یک کودک مشاهده می شود. با دو سال، چشم تقریبا حدود 40 درصد افزایش می یابد، و تا سال 20-21 - به میزان 1.5 برابر نسبت به نوزادان افزایش می یابد. چشم نوزاد تازه وزن 2.3 گرم است و در بزرگسالان آن بیش از 3 بار - 7.5 گرم سنگین تر است. بنابراین در نوزادان، وزن هر دو چشم در رابطه با وزن بدن 0.24٪ و در فرد بالغ تنها 0.02٪.
پس از آن، رشد چشم تا حدودی کاهش می یابد، از حدود 12-14 سالگی آن دوباره رشد می کند تا 20-21 سال.
اتاق قدامی چشم نوزاد، کم عمق است و به طور معمول بیش از 2 میلیمتر است و به عمق 3 میلیمتر می رسد، همانطور که در یک ماه اول زندگی با ابتدای فعالیت فعال کروئید، بزرگسال است.
دینامیک رشد و رشد قرنیه
در نوزادان، قطر قرنیه به طور متوسط 9.4 میلی متر است و به تدریج به 11-11.5 میلی متر افزایش می یابد، یعنی به اندازه یک بالغ. با یک سال زندگی، آن به 11.25 میلی متر می رسد. شکل گیری ضخامت و انحنای قرنیه در سال دوم زندگی یک کودک به پایان می رسد. قدرت دفع قرنیه در یک نوزاد بیش از 50 دیوپتر است و تا 3-5 سال آینده کاهش می یابد. تغییر در قدرت انکسار قرنیه با تطبیق آن و افزایش شعاع انحنای مرتبط است. در یک نوزاد، انحنای شعاع بیرونی قرنیه به طور معمول در حدود 7-7.3 میلیمتر و در بزرگسالان - 7.8-8.0 میلی متر است. در بزرگسالان، قطر قرنیه ممتوقی به طور متوسط 11.6-11.7 میلی متر است. سطح کل قرنیه روی سطح آن 1.3 سانتی متر است که 7٪ کل سطح سطح کپسول بیرونی چشم است. جرم کل قرنیه حدود 180 میلی گرم است. نسبت سطح ناحیه قدام قرنیه و سطح کل کپسول بیرونی چشم با قطر 24 میلی متر مربوط به 1: 15.6 است.
شعاع متوسط انحنای قرنیه به 8 میلیمتر می رسد و در مردان 1.5 درصد بیشتر از زنان است. ضخامت قرنیه که براساس مطالعات in vivo به دست می آید، در سن 55 سالگی در ناحیه مرکزی 0.539 میلی متر و در حاشیه - 0.676 میلی متر است. ضخامت قرنیه بین مرکز و حاشیه از 0.1 تا 0.3 میلی متر است. اپتیکی، قرنیه اشعه های نور را به عنوان یک لنز محدب قوی رها می کند و بیش از 2.5 برابر قدرت لرزش لنز را از بین می برد. قدرت انکسار قرنیه بیش از 40 dptr است، لنز - حدود 20 dptr در استراحت در محل اقامت.
دینامیک رشد و توسعه لنز
لنز تازه متولد شده تقریبا کروی است و بافت نرم بسیار شفاف و بی رنگ است. در تمام طول عمر، فیبرهای لنز جدید بسته شده در فضای بسته کیسه لنز (کپسول) رشد می کنند و اضافه می شوند. این منجر به افزایش تدریجی تراکم نسبی لنز، حجم و حجم آن می شود. تراکم نسبی لنز در سن 20 سالگی 1034، در 50 سال - 1.072، در 90 سال - 1.113.
در بزرگسالان، قطر استوایی لنز به 9 تا 10 میلی متر می رسد، اندازه ساجیتال 5-7 میلی متر است. ضخامت کپسول جلو 11-15 میکرون، پشت - 4-5 میکرون است. سطح داخلی کپسول قدام حاوی یک لایه، اپیتلیوم مکعبی شفاف است، کپسول اپیتلیومی خلفی از بین رفته است. شدت سایه زرد لنز با سن افزایش می یابد.
در سن 40-45 سال، هسته لنز متراکم می شود، کشش آن را از دست می دهد. در این زمان، تضعیف قابل ملاحظه ای از محل خواب و پدیده های پیش دیابتی وجود دارد. در سن 60 سالگی، توانایی جایگزینی تقریبا به طور کامل به علت اسکلروز منتشر شده از هسته لنز بلورین - فائو اسکلروز از بین رفته است. در طول این دوره زندگی ضخیم شدن کپسول لنز قدامی تا 17 میکرون مشاهده شده و در ناحیه پاراکتانالی تا 25 میکرون است. ناحیه استواوری (آنزیمی) با توجه به سن، تغییرات قابل توجهی در ضخامت آن ندارد.
یکی از شایع ترین بیماری ها در کودکان، نزدیک بینی یا نزدیک بینی است. اغلب، آن را در سن مدرسه کودک نشان می دهد، که معمولا با افزایش بار در چشم همراه است.
در اولین سال زندگی، نزدیک بینی در 4-6٪ از کودکان ظاهر می شود. با توجه به رشد چشم در کودکان پیش دبستانی، نزدیک بینی کمتر رایج است، اما در کودکان 13-13 ساله، نزدیک بینی در 14٪ موارد مشاهده می شود.
نزدیک بینی ممکن است مادرزادی باشد یا بدست آید.
علت مستقیم نزدیک بینی نقض نسبت بین قدرت رفراسیون (refraction) و طول محور قدامی-پشتی چشم است.
با توجه به نقص نسبت اندازه چشم و انکسار، تصویر اشیاء بر روی شبکیه چشم (به عنوان آن باید) نیست، بلکه در مقابل آن. بنابراین، این تصویر تار می شود. و فقط لنزهای منفی یا رویکرد یک شی به چشم می توانند یک تصویر بر روی شبکیه ایجاد کنند، یعنی یک واضح است.
عوامل خطر برای توسعه نزدیک بینی عبارتند از:
- وراثت؛
- پیش از تولد جنین؛
- ناهنجاری مادرزادی چشم، لنز یا قرنیه؛
- گلوکوم مادرزادی (افزایش فشار داخل چشم)؛
- بارهای بصری افزایش یافته است
- اختلالات بهداشتی بصری؛
- بیماری های عفونی (از جمله مکرر، پنومونی)؛
- تغذیه نامناسب کودک
- برخی از بیماری های شایع (دیابت، سندرم داون، و غیره).
عامل موروثی برای ایجاد نزدیک بینی بسیار مهم است، اما این بیماری نیست که به ارث برده شود، بلکه مستعد آن است. علاوه بر این، اگر نزدیک بینی در هر دو والد وجود دارد، آن را به طور قابل توجهی افزایش می دهد.
نزدیک بینی می تواند پیشرفت کند اگر سمیت مزمن وجود نداشته باشد (ضعف یا انقباض زیاد اسکلرا). اما، به عنوان یک قاعده، آنها ترکیب شده و منجر به از دست دادن بینایی و پیشرفت دائمی می شود. این تغییرات برگشت ناپذیر در چشم حتی می تواند ناتوان کننده باشد. نزدیک بینی نیز در مورد ترکیبی از ضعف گلوکوم و اسکلرا توسعه می یابد.
در موارد نادر، نوزادان موقت کوتاه مدت دارند. 90٪ از نوزادان تمام وقت دارای "دوربینی با حاشیه" 3-3.5 دیوپتر هستند. بنابراین، Hyperopia عادت برای نوزادان است. این به دلیل اندازه کوچکی از چشم است: محور قدامی چشم نوزاد در نوزاد 17-18 میلی متر است، 3 سال طول می کشد تا 23 میلی متر، در بزرگسالان 24 میلی متر است.
دیده می شود که بزرگترین رشد چشم، تا 3 سالگی رخ می دهد و شکل گیری کامل آن در 9-10 سال به دست می آید. در طول این دوره "ذخایر" دورنگاری صرف شده است و در نهایت، انشعاب طبیعی شکل می گیرد.
اما اگر دوربینی در بدو تولد در 2.5 دیوپتر (یا کمتر) و یا حتی شکست طبیعی وجود دارد، پس از آن احتمال توسعه نزدیک بینی در یک کودک بسیار بالا است: این "ذخیره" است به اندازه کافی با افزایش سن از کره چشم است.
در کودکان نارس، نزدیک بینی در 30-50٪ موارد ایجاد می شود.
اما هنوز هم اغلب، کودکان مبتلا به نزدیک بینی می شوند، پیشرفت در طول سال تحصیلی در مدرسه.
این توسط:
بعضی از والدین به اشتباه معتقدند که عینک های تجویز شده به کودک باعث پیشرفت نزدیک بینی می شوند. این نیست نزدیک بینی فقط با عینک ناهمگونی افزایش می یابد.
علائم
 کودک مبتلا به نزدیک بینی دچار آسیب دیدگی است، برای او سخت است که اشیایی که دور هستند بررسی شود.
کودک مبتلا به نزدیک بینی دچار آسیب دیدگی است، برای او سخت است که اشیایی که دور هستند بررسی شود. اولین علامت نزدیک بینی در یک کودک، کاهش چشمگیر بینایی است که باعث می شود که کودک به کمرنگی برسد. گاهی اوقات این اختلال بینایی موقتی، گذرا و برگشت پذیر است.
علائم نزدیک بینی نیز خستگی چشم هنگام خواندن، هنگام مشاهده هر اشیاء نزدیک است. بچه ها می توانند سعی کنند چشمان خود را در هنگام خواندن یا نوشتن چشم انداز کنند.
نزدیک بینی تشخیص داده شده در این مرحله می تواند متوقف شود، بنابراین مهم است که به طور منظم، به طور منظم کودک به طور منظم، بدون توجه به حضور شکایات، نشان دهد.
استرابیسم واگرا در یک کودک 6 ماهه (و یا بزرگتر) نیز ممکن است نمایشی نزدیک بینی باشد. در این مورد، مشورت با چشم پزشک نیز ضروری است.
پس از یک سال، چشمک زدن مکرر کودک و تمایل او برای آوردن هر موضوع به چشم، می تواند شواهدی از نزدیک بینی باشد.
در سن مدرسه کودکان ممکن است متن را روی تخته سیاه نبینند و از درجه اول آنها بهتر می بینند. نزدیک دید طبیعی است. بچه ها همچنین خستگی چشم را سریع می دانند.
چنین شرایطی می تواند نه تنها نزدیک بینی بلکه اسپاسم محل قرار گیری (یعنی اسپاسم عضلات داخل چشم که تنظیم کننده قدرت شکستن چشم است) می شود. اسپاسم می تواند یک تظاهر باشد، تحریک پذیری عصبی را افزایش می دهد، یا زمانی که قوانین در هنگام خواندن نقض می شوند (نور کافی، وضعیت نادرست و غیره) ظاهر می شود.
ظاهر "مگس شناور" قبل از چشم ممکن است یک عارضه نزدیک بینی - تغییرات مخرب در بدن شیشه ای را نشان دهد.
این نوع نزدیک بینی وجود دارد:
- فیزیولوژیکی: در دوره رشد چشم ظاهر می شود؛
- پاتولوژیک: در واقع بیماری متورم است؛ نزدیک بینی از نظر فیزیولوژیکی با یک دوره پیشرفته؛
- لنزیکال: به علت آب مروارید مادرزادی یا اثرات داروهای خاص، با انکساری بالا لنز همراه است.
در جریان نزدیک بینی، پیشرفته و پیشرفته نیست.
شدت نزدیک بینی:
- ضعیف (تا 3 دیوپتر)؛
- متوسط (3-6 دیوپتر)؛
- قوی (بیش از 6 دیوپتر).
تشخیص
- بررسی فرزند و والدین: به شما امکان می دهد که شکایات و زمان ظهور آنها، در طول بارداری و زایمان، قبلا انتقال یافته و همراه با همدردی، عوامل خانوادگی یا ارثی، تغییرات دشواری بینایی در پویش و غیره پیدا کنید.
- بررسی کودک شامل موارد زیر است:
- معاینه چشم خارجی: اجازه می دهد موقعیت و شکل چشمها را تعیین کنید
- معاینه با استفاده از چشم پزشکی: تعیین شکل و اندازه قرنیه، ارزیابی محوطه قدامي چشم، لنز و بدن شیشه ای، بررسی فوندوس؛ با نزدیک بینی اطراف سر عصبی بینایی، یک مخروط مینوپی تشخیص داده می شود، تغییرات آتروفیک در فوندوس، رنگدانه و خونریزی ها و حتی جدایی شبکیه با نزدیک بینی می تواند مشاهده شود؛
- اسکیزو کاپی (با استفاده از چشم پزشکی و خط کش) برای تعیین نوع شکست و درجه نزدیک بینی.
- سونوگرافی برای اندازه گیری محور قدامی-پشتی چشم کمک می کند تا تشخیص حضور عوارض باشد.
تا 3 سال، تنها روش های نامیده می شود، اما نتایج با داده های قبلی مقایسه می شود (در 3 و 6 ماه).
از سن 3 سالگی، دقت بینایی نیز با استفاده از جداول ویژه بررسی می شود. با کاهش دقت بینایی، لنز ها برای اصلاح بینایی فاصله انتخاب می شوند: این به شما امکان می دهد تا میزان نزدیک بینی را تعیین کنید.
ممکن است اسکواسکوپی را با استفاده از اتورفراکتومتری جایگزین کنید: بعد از 5 روز آتورپینیزاسیون چشم (تزریق محلول آتروپین به چشم)، آزمایش با یک لامپ شکاف. 2 هفته پس از اتوپینیزاسیون لنزهای اصلاح کننده مورد نیاز دوباره تعیین می شود.
دانش آموزان در معرض خطر نزدیک شدن به نزدیک بینی هستند، بنابراین باید حدت بینایی آنها سالانه بررسی شود. ضعف بینایی در آنها می تواند منعکس نزدیک بینی و اسپاسم محل سکونت باشد.
بنابراين، بعد از 5 روز آتورپينيزاسيون مجدد تعيين حدت بينايي و رفركتور انجام مي شود. در مورد اسپاسم محل اقامت، انکسار طبیعی و حدت بینایی تشخیص داده می شود. در این حالت، درمان تجویز می شود و یک متخصص مغز و اعصاب توصیه می شود.
در مورد نزدیک بینی، یک معاینه تکراری دوباره نقض refraction و بینایی را نشان می دهد و اصلاح تنها با کمک لنزهای منفی به دست می آید. مریضی در دانش آموزان اغلب خفیف یا متوسط است. این معمولا پیشرفت نمی کند و به عوارض منجر نمی شود.
اما این کودکان باید هر 6 ماه یک چشم پزشک را مشاهده کنند تا پیشرفت روند و توسعه عوارض (تغییرات آتروفیک شبکیه و حتی انزوا) را از دست ندهد. بنابراین، نتایج هر بازرسی بعدی باید با داده های قبلی مقایسه شود.
افزایش نزدیک بینی توسط 0.5-1 دیوپتر در سال نشان دهنده پیشرفت آهسته ای از روند است و بیش از 1 دیوپتر نشان دهنده پیشرفت سریع است. این می تواند منجر به کاهش شدید و حتی از بین رفتن کامل بینایی، عوارض غیر قابل برگشت در شبکیه (خونریزی، اشک، جدایی، تغییرات مخرب) شود. معمولا، پیشرفت از 6 تا 18 سال رخ می دهد.
درمان
 انتخاب مناسب نقاط و استفاده مداوم آنها به کاهش پیشرفت بیماری کمک می کند.
انتخاب مناسب نقاط و استفاده مداوم آنها به کاهش پیشرفت بیماری کمک می کند. برای درمان نزدیک بینی در دوران کودکی غیر ممکن است. بعد از 18 تا 20 سال می توانید از آن خلاص شوید. درمان بستگی به درجه نزدیک بینی، نوع (پیشرفته یا غیر مترقی)، عوارض موجود است.
اهداف درمان نزدیک بینی در دوران کودکی:
- کند شدن یا توقف پیشرفت؛
- پیشگیری از عوارض؛
- اصلاح دید
با نزدیک بینی مترقی، درمان زودتر شروع می شود، بیشتر فرصت برای نجات تصویر کودک است. افزایش نزدیک بینی کمتر از 0.5 دیوپتر در سال مجاز است.
در درمان نزدیک بینی از روش های زیر استفاده می شود:
- ژیمناستیک چشم؛
- تصحیح بینایی؛
- روش OrthoCeratology؛
- درمان دارویی
- درمان فیزیوتراپی؛
- تقویت کلی بدن و اصلاح اختلالات موضعی؛
- درمان جراحی.
در مرحله اولیه توسعه نزدیک بینی، تمرینات روزانه از یک خاص ژیمناستیک چشم ، که باعث کاهش استرس و خستگی چشم می شود. تکنیک های زیادی برای تقویت عضلات داخل چشم وجود دارد. یک متخصص اپتومیست به شما کمک خواهد کرد تا یک مجموعه خاص از تمرینات را انتخاب کنید. چنین تمرینی دشوار نیست، باید حداقل 2 عدد در خانه انجام شود. در روز
بعضی از پزشکان آموزش عضله سلیاری را در کابینه چشم انجام می دهند: لنز های منفی و مثبت به طور متناوب به عینک های ویژه وارد می شوند.
با نزدیک بینی ضعیف، پزشک گاهی اوقات عینک های "آرامش بخش" را با لنزهای ضعیف مثبت انتخاب می کند. برنامه های کامپیوتری نیز برای استراحت محل اقامت در خانه استفاده می شود.
عینک های مخصوص لیزر چشم نیز استفاده می شود (چشم انداز لیزری). این عینک های سوراخ شده "عینک های آموزشی" نامیده می شود: آنها بارهای مورد نظر را به عضلات تضعیف چشم و آرامش بیش از حد فشار می دهند. شما باید از آنها برای 30 دقیقه در روز استفاده کنید. می تواند به عنوان یک اقدام پیشگیرانه برای نوجوانانی که مدت زمان طولانی را در رایانه صرف می کنند، استفاده شود.
برای هدف اصلاح دید اپتومتریست عینک برای کودک - یک روش سنتی و معمول تصحیح را بر می دارد. و اگر چه آنها اثرات درمانی ندارند، شما باید کودک را به لباس عینک (یا لنزهای تماسی برای کودکان بزرگتر) متقاعد کنید. تحقیقات کارشناسان در ایالات متحده آمریکا و اروپا نشان می دهد دقیقا همان چیزی که عینک های پوشیدن را به بدترین گونه های یک دوره بیماری معده می رساند.
شیشه ها نه تنها راحتی را برای کودک ایجاد می کنند، بلکه موجب کاهش فشار خون می شوند که پیشرفت بیماری را کاهش می دهد. در مورد نزدیک بینی مادرزادی، عینک باید در اسرع وقت تعیین شود. با تقریبا بینایی خفیف تا متوسط، عینک ها فقط برای فاصله ای صادر می شوند.
پوشیدن مداوم عینک ها با نزدیک بینی نزدیک و پیشرفته است. عینک های باریک نیز برای استراسبیمس متفاوت است.
پوشیدن لنزهای تماسی در مورد بزرگتر (در بیش از 2 دیوپتر)، اختلال در شکستگی در هر دو چشم توصیه می شود، به عنوان مثال، در مورد anisometropia. انتخاب لنزها باید توسط متخصص انجام شود، به عنوان اپتیک با کیفیت پایین و تصحیح می تواند نزدیک بینی را تشدید کند.
با نزدیک بینی، ضروری است که عینک را به موقع تغییر دهید، زیرا استرس بیش از حد در محل اقامت باعث پیشرفت نزدیک بینی می شود. معایب اصلاح بینایی با کمک عینک عبارتند از: ناراحتی در ورزش، محدودیت دید محیطی، اختلال در درک فضایی، تروما.
تصحیح با استفاده از لنز ها راحت تر است، اما استفاده از لنز ها در صورت وقوع بیماری عفونی ممنوع است. ناسازگاری ممکن است صدمه به چشم در صورت استفاده نادرست و یا آلوده در هنگام قرار دادن در لنزهای غیر استریل.
لنز اصلاح شده در حال حاضر در حالت شبانه - روش OrthoCeratology یا درمان انکساری قرنیه - برای 6-8 ساعت از لنزهای مخصوص استفاده کنید که باعث ایجاد تغییر در شکل قرنیه (مسطح کردن آن) تا 2 روز می شود. در طول این دوره 100٪ چشم انداز بدون عینک به دست می آید. لنزها در شب، در طول خواب استفاده می شود، بنابراین این روش اصلاح شباهت شبانه است. سپس شکل قرنیه دوباره بازسازی می شود.
نتیجه اصلاح شب نزدیک به لیزر است (قدرت شکستن قرنیه را تغییر می دهد) و فقط در مدت کوتاهی از اثر، که با بازسازی ثابت سلول های قرنیه همراه است، متفاوت است.
روش ایمن تصحیح شب را می توان در کودکان 6 ساله استفاده کرد. این لنزهای ویژه نه تنها به طور کامل اسپاسم محل در کودکان را حذف می کنند، بلکه مانع توسعه نزدیک بینی و پیشرفت آن می شوند.
برای کاهش تنش عضلات داخل چشم، قطره چشم گاهی اوقات تجویز می شود (معمولا آتروپین) با یک دوره 7-10 روزه. اما خود اعمال می شود درمان دارویی پیروی نمی کند علاوه بر این، با نزدیک بینی ضعیف، می توان از مجتمع های ویتامین حاوی لوتئین استفاده کرد. به عنوان مثال، LUTEIN-KOMPLEX® Children، مخصوصا برای سلامتی چشم ها، یک محصول چند منظوره است که شامل مواد لازم برای عملکرد طبیعی اندام های بینایی دانش آموزان مدرسه ای از سن 7 سالگی می باشد: لوتیئن، زاکسانتیین، لیکوپن، عصاره ماهی قزل آلا، تائورین ، ویتامین A، C، E و روی. ترکیبی از اجزای فعال بیولوژیکی که به دقت انتخاب شده اند تا نیازهای ارگان های بینایی را برآورده می سازد، چشم های کودک را حفظ می کند، که مخصوصا برای انجام مهمات، از 7 سالگی شروع می شود، زمانی که اولین بارهای بصری جدی در مدرسه ابتدایی آغاز می شود. و خطر بیماری های چشم را کاهش می دهد.
برای جلوگیری از عوارض و پیشرفت روند، اسید نیکوتینیک، ترنتال، داروهای کلسیم تجویز می شود. در تظاهرات اولیه دیستروفی، Emoksipin، Ditsinon، Ascorutin استفاده می شود. در بعضی موارد، توصیه می شود از داروهای رزوریپتیک (لیاداز، فیبرینولیزینا، کلدیزاینا) استفاده کنید.
از روش های فیزیوتراپی، استفاده از دیابازول به صورت الکتروفورز اثر خوبی دارد. همچنین به اصطلاح "مخلوط مایوپیک" نیز می تواند به همان شیوه مصرف شود: دیفن هیدرامین، نوکاکائین و کلرید کلسیم. در برخی موارد، رفلکسولوژی موثر.
دستگاه های فیزیوتراپی برای درمان خانگی نیز برای بهبود بینایی استفاده می شود. اصل عمل آنها متفاوت است: "ماساژ دانش آموز" (تنگ شدن و گسترش آن)، بهبود خون رسانی به بافت های چشم، تحریک الکتریکی، درمان مغناطیسی، سونوگرافی و غیره. شاید درمان متناوب با کمک دستگاه های مختلف باشد.
یکی از وسایل موثر برای استفاده کودکان 3 ساله به عنوان "عینک سیدورنکو" نامیده می شود. دستگاه ترکیبی از روش های زیر قرار گرفتن در معرض چشم: pneumomassage، phonophoresis، رنگ درمان و infrasound. این عوارض جانبی ندارد و در بسیاری از کودکان اجازه می دهد تا از جراحی برای نزدیک بینی مترقی جلوگیری شود. دستگاه به طور گسترده ای در درمان پیچیده کودکان استفاده می شود.
در کیفیت درمان ترمیم رعایت رژیم روزانه، دوز بارهای بصری (از جمله زمان تنظیم برنامه تماشای برنامه های تلویزیونی و درس های کامپیوتر)، تغذیه متعادل ویتامین مند شده کودک، پیاده روی روزانه در هوای تازه و شنا، توصیه می شود. با افزایش درجه نزدیک بینی، و حتی بیشتر با ظهور عوارض، ورزش های فعال غیرمجاز (در حال اجرا، پریدن، و غیره). کودکان مبتلا به این آسیب شناسی باید یک مجموعه خاص از تمرینات را انتخاب کنند.
نشانه های او عبارتند از:
- نزدیک بینی 4 دیوپتر و بیشتر؛
- پیشرفت سریع روند (بیش از 1 دیوپتر در سال)؛
- رشد سریع محور قدامی-عقب چشم
- فقدان عوارض از فوندوس چشم.
در طول عمل، قطب خلفی چشم تقویت می شود، که اجازه نمی دهد که چشم رشد کند. برای بهبود خون رسانی به اسکلرا، ممکن است دو راهکار مداخله ای وجود داشته باشد: یک پیوند از یک اسکلراسیون دهنده (سیلیکون یا کلاژن) یا یک سوسپانسیون مایع از بافت خرد شده در قطب خلفی چشم. این عملیات منجر به درمان نمی شود، بلکه پیشرفت بیماری را کاهش می دهد.
تصحیح بینایی لیزر امن ترین نوع عملیات برای نزدیک بینی است که حدود 60 ثانیه طول می کشد در حالی که بیهوشی محلی است و اثر مادام العمر را از بین می برد و نیاز به استفاده از عینک یا لنز را دارد. اما، متاسفانه، چنین عملیاتی برای کودکان (زیر 18 سال) ممنوع است.
بهترین نتیجه در نزدیکی، استفاده از تمام روش های محافظه کارانه در مجموعه را می دهد و با پیشرفت سریع همراه با عمل جراحی.
پیش بینی
نزدیک بینی متوسط و متوسط در دانش آموزان دوره ای مناسب دارد: پیشرفت نمی کند و عوارض را نمی دهد، با عینک درست می شود.
درجه بالایی از نزدیک بینی باعث کاهش چشمگیر بینایی حتی با اصلاح لنز می شود.
عدم اصلاح نزدیک بینی ممکن است با ظهور استرابیسم واگرا باشد.
با نزدیک بینی مترقی و مادرزادی، با بروز عوارض، به ویژه در قسمت شبکیه، پیش آگهی ضعیف است، کاهش چشمگیری در بینایی وجود دارد.
پیشگیری
از یک دوره بسیار جوان، کودک هنگام خواندن چند قاعده ساده باید یک کودک را یاد بگیرد:
- فاصله از کتاب تا چشم کمتر از 30 سانتیمتر نیست.
- وضعیت صحیح را در جدول دنبال کنید
- دروغ گفتن را مطالعه نکنید
- خواندن تنها با نور کافی.
مراقبت باید اطمینان حاصل شود که میز (میز) بزرگ می شود. ما باید به صندلی توجه کنیم: پاها که زانوها در زاویه 90 درجه خم می شوند، باید به زمین برسند. نور هنگام خواندن، نقاشی و نوشتن باید همیشه برای سمت راست دست راست و راست برای چپ دست باشد. حتی در اتاق بازی کودکان، باید روشنایی خوب ارائه شود.
قبل از شروع مدرسه، شما باید با چشم پزشک مشورت کنید و در صورتی که نیاز به تصحیح چشم دارید، باید در صندلی مدرسه ای که کودک باید بنشیند روشن شود.
باید منطقی زمان تماشای تلویزیون و بازی کردن در رایانه را محدود کنید. اجازه ندهید تلویزیون را در تاریکی تماشا کنید.
یک رژیم متعادل و استفاده دوره ای از مجتمع های ویتامین برای چشم ها نه تنها در درمان، بلکه در پیشگیری از نزدیک بینی در کودکان کمک می کند.
رزومه برای والدین
نزدیک بینی در یک کودک می تواند منجر به کاهش مداوم در گرسنگی و بروز عوارض جدی شود. بسیار بستگی دارد به تصحیح به موقع بینایی و درمان. بنابراین، هر ساله (و بچه ها از گروه ریسک 2 بار در سال) برای دیدار با کودک یک چشم پزشک مهم است.
در صورت نزدیک بودن، لازم است بلافاصله به دنبال تمام توصیه های پزشک برای از بین بردن پیشرفت سریع بیماری، برای جلوگیری از مداخله عملیاتی.
چندین روش درمان محافظه کارانه نزدیک بینی وجود دارد. حتی ژیمناستیک برای چشم می تواند اثر خوبی با استفاده منظم از آن داشته باشد.
اگر کودک عینک تجویز می شود، لازم است که انطباق لنزها را در آنها کنترل کنید و آنها را به موقع تغییر دهید.
- Vkontakte 0
- + Google 0
- خوب 0
- فیس بوک 0