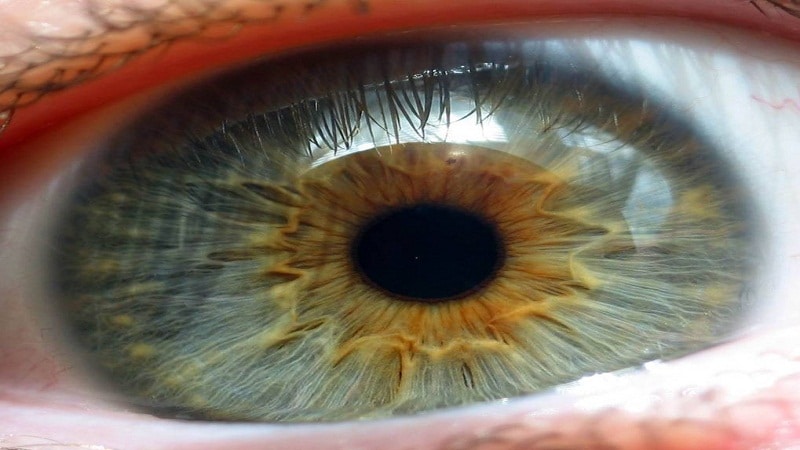
Ретината е началната част на зрителния анализатор, която осигурява възприемането на светлинните вълни, трансформирането им в нервните импулси и предаването им към зрителния нерв. Фотоприемането е един от най-важните и сложни процеси, които позволяват на човек да вижда света наоколо.
Днес патологията на ретината е актуален проблем на офталмологията. Диабетната ретинопатия, острата обструкция на централната артерия, различните отклонения и ретините са чести причини за необратима слепота в развитите страни.
Аномалии в структурата на ретината са свързани, нощната слепота (лошо осветление на помещението не позволява на човек да вижда нормално) и някои други зрителни нарушения. Познаването на анатомията и физиологията на ретината е необходимо за разбиране на механизма на развитие на патологичните процеси в него, принципите на тяхното лечение и профилактика.
Какво представлява ретината
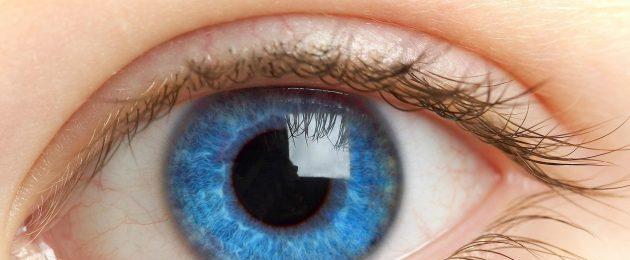
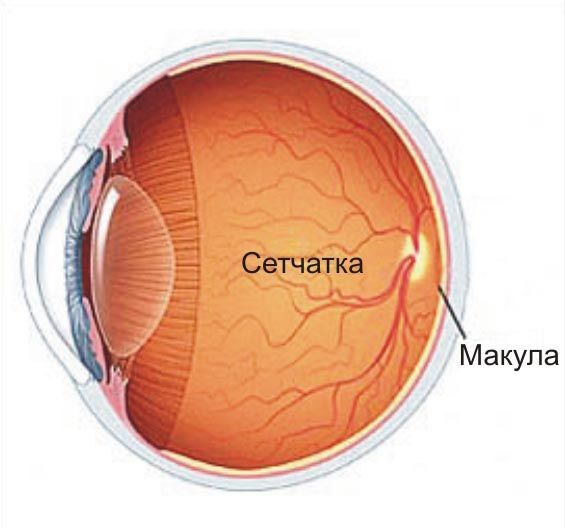
Ретината е вътрешната облицовка на окото, която облицова вътрешността на очната ябълка. Кнутри от него е стъкловидното тяло, навън - хороидеята. Ретината е много тънка - обикновено дебелината му е само 281 микрона. Трябва да се отбележи, че в областта на макулата тя е малко по-тънка, отколкото в периферията. Площта му е около 1206 mm2.
Ретикуларната мембрана обхваща приблизително 3/4 от вътрешната повърхност на очната ябълка. Тя се простира от главата на зрителния нерв до зъбната линия, където преминава в пигментния епител и се извива от вътрешната страна на цилиарното тяло и ириса. В зъбната линия и диска на зрителния нерв ретината е прикрепена много здраво, във всички останали места тя е свързана свободно с пигментния епител, който го отделя от хороидеята. Това е липсата на тясна връзка, която прави такова лесно развитие на отлепванията на ретината.
Слоевете на ретината имат различни структури и функции и заедно образуват сложна структура. Благодарение на тясния контакт и взаимодействието на различните части на визуалния анализатор хората могат да различават цветовете, да виждат обкръжаващите ги предмети и да определят техните размери, да оценяват разстоянията и адекватно да възприемат заобикалящия ги свят.
Влизайки в окото, входящите лъчи преминават през всичките му пречупващи среди - роговицата, влагата на камерата, лещата, стъкловидното тяло. Поради това, при хора с нормална рефракция, изображението на околните обекти е фокусирано върху ретината - редуцирано и обърнато. Освен това, светлинните импулси се трансформират и влизат в мозъка, където се формира картината, която човек вижда.
функции
Основната функция на ретината е фоторецепция - верига от биохимични реакции, по време на които светлинните стимули се превръщат в нервни импулси. Това се дължи на разграждането на родопсин и йодопсин - визуални пигменти, които се образуват, когато има достатъчно витамин А в организма.
Ретикуларната мембрана на окото осигурява:
- Централно зрение , Тя позволява на човек да чете, да изпълнява работа отблизо и ясно да вижда обекти, разположени на различни разстояния. Конусите на ретината, които се намират в областта на макулата, са отговорни за него.
- Периферно зрение , Необходима за ориентация в пространството. Предоставя се чрез пръчки, които са локализирани и са разположени на периферията на ретината.
- Цветна визия , Той прави възможно различаването на цветовете и техните нюанси. За него са отговорни три различни вида конуси, всеки от които възприема светли вълни с определена дължина. Това дава възможност на човек да прави разлика между зелен, червен и син цвят. Нарушаването на цветовото възприятие се нарича цветна слепота. Някои хора имат такова явление като четвъртото, допълнително конус. Това е типично за 2% от жените, които могат да различат до 100 милиона цвята.
- Нощно виждане , Осигурява възможността да се вижда в условия на слаба светлина. Извършва се благодарение на пръчиците, тъй като конусите на тъмно не функционират.
Структура на ретината
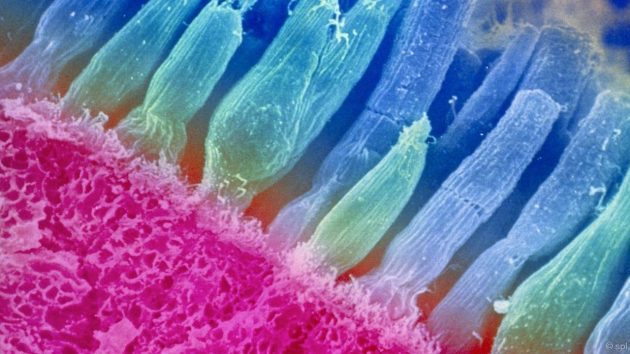
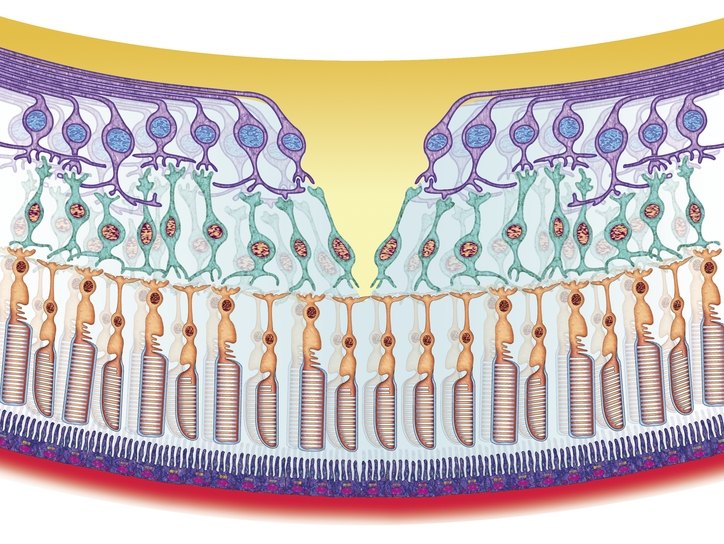
Структурата на ретината е много сложна. Всичките му елементи са тясно свързани и увреждането на който и да е от тях може да доведе до сериозни последици. Ретината има мрежа от три нервни рецептори, необходима за визуално възприятие. Тази мрежа се състои от фоторецептори, биполярни неврони и ганглиозни клетки.
Пластини на ретината:
- Пигментния епител и мембраната на Bruch , Извършване на бариера, транспорт, трофични функции, предотвратяване на проникването на светлинна радиация, фагоцитни (абсорбиращи) сегменти от пръчки и конуси. При някои заболявания в този слой се образуват твърди или меки друзи - малки петна от жълто-бял цвят. .
- Фотосензитивен слой , Съдържа рецептори на ретината, които са израстъци на фоторецепторите - високо специализирани невроепителни клетки. Всеки фоторецептор съдържа визуален пигмент, който абсорбира светлинни вълни с определена дължина. Пръчките съдържат родопсин, шишарки съдържат йодопсин.
- Външна гранична мембрана , Формирани от крайни плочи и плоски лепилни контакти на фоторецепторите. Също така тук са локализирани външни процеси на клетките на Млеровски. Последните изпълняват светловодната функция - те събират светлина върху предната повърхност на ретината и я провеждат към фоторецепторите.
- Външен ядрен слой , Той съдържа самите фоторецептори, а именно техните тела и ядра. Техните външни процеси (дендрити) са насочени по посока на пигментния епител, а вътрешните - към външния мрежов слой, където са в контакт с биполярни клетки.
- Външен мрежов слой , Създаден от междуклетъчни контакти (синапси) между фоторецепторите, биполярните клетки и асоциативните неврони на ретината.
- Вътрешен ядрен слой , Тук лежат телата на Mullerian, биполярни, амакринни и хоризонтални клетки. Първите са клетки на невроглията и са необходими за поддържане на нервната тъкан. Всички останали обработват сигналите, идващи от фоторецепторите.
- Вътрешен мрежест слой , Съдържа вътрешни процеси (аксони) на различни нервни клетки на ретината.
- Ганглийни клетки получават импулси от фоторецепторите чрез биполярни неврони и след това ги провеждат в зрителния нерв. Тези нервни клетки не са покрити с миелин, поради което са напълно прозрачни и лесно предават светлината.
- Нервни влакна , Те са аксони на ганглиозни клетки, които предават информация директно на зрителния нерв.
- Вътрешна гранична мембрана , Разделя ретината от стъкловидното тяло.
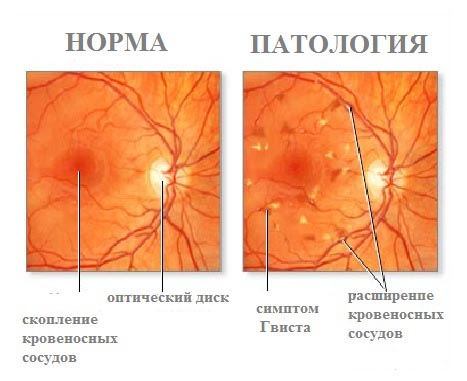
Малко медиално (по-близо до средата) и нагоре от центъра на ретината във фундуса на окото е главата на зрителния нерв. Той е с диаметър 1,5-2 мм, розов цвят, а в центъра му се забелязва физиологичен разкоп - пробив с малък размер. В областта на оптичния диск има сляпо петно, лишено от фоторецептори и нечувствително към светлината. При определяне на зрителните полета, тя се дефинира под формата на физиологичен скотом - загуба на част от зрителното поле.
В централната част на главата на зрителния нерв има малка депресия, през която преминават централната артерия и вената на ретината. Съдове на ретината лежат в слоя на нервните влакна.
Приблизително 3 mm странично (по-близо до външната страна) на диска на оптиката, има жълто петно. В центъра му се намира централната ямка - местоположението на най-голям брой конуси. Тя е отговорна за високата зрителна острота. Патологията на ретината в тази област има най-неблагоприятни ефекти.
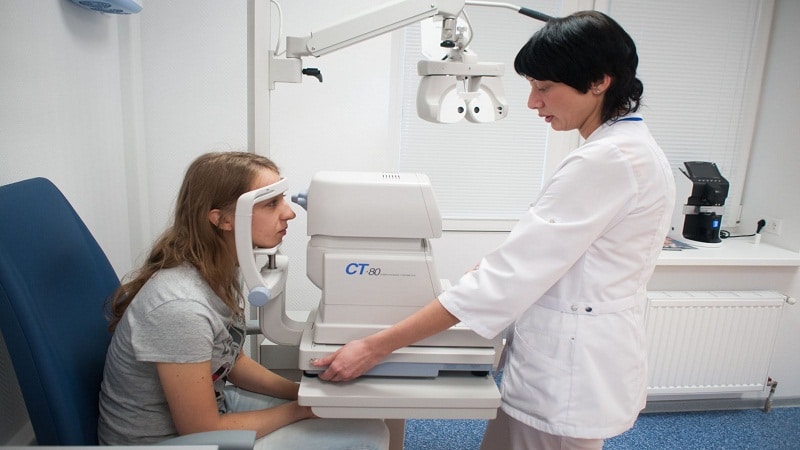
Методи за диагностика на заболявания
Стандартната диагностична програма включва измерване на вътреочното налягане, проверка на зрителната острота, определяне на рефракция, измерване на зрителните полета (периметрия, кампиметрия), биомикроскопия, директна и индиректна офталмоскопия.
Диагнозата може да включва следните методи:
- изучаване на контрастна чувствителност, цветово възприятие, цветни прагове;
- електрофизиологични диагностични методи (оптична кохерентна томография);
- флуоресцеинова ангиография на ретината - позволява да се оцени състоянието на съдовете;
- фотографиране на фундуса - необходимо за по-нататъшно наблюдение и сравнение.
Симптоми на заболявания на ретината
Най-характерният признак на лезия на ретината е намаляването на остротата или стесняване на зрителните полета. Възможно е и появата на абсолютно или относително животно от различна локализация. Различни форми на цветна слепота и нощна слепота могат да означават дефект на фоторецептора.
Явното влошаване на централното зрение показва увреждане на макуларната област, а периферната - на периферията на фундуса. Появата на скотома предполага локално увреждане на определена зона на ретината. Увеличаването на размера на сляпото петно и силното намаляване на зрителната острота могат да говорят за патологията на зрителния нерв.
Оклузията на централната ретинална артерия изглежда неочаквана и рязко (в рамките на няколко секунди) слепота на едното око. При сълзи и откъсвания на ретината е възможно появата на светлинни вълни, светкавици, отблясъци пред очите. Пациентът може да се оплаче от появата на мъгла, черни или цветни петна в зрителното поле.
Заболявания на ретината
Според етиологията и патогенезата, всички заболявания на ретината се разделят на няколко големи групи:
- съдови разстройства;
- възпаление;
- дистрофични лезии;
- травма;
- доброкачествени и злокачествени новообразувания.
Лечението на всяко заболяване на ретината има свои характеристики.
За борба с патологичните промени на ретината могат да се използват:
- антикоагуланти - хепарин, фраксипарин;
- ретинопротектори - емоксипин;
- ангиопротектори - Ditsinon, Troxevasin;
- вазодилататори - Sermion, Cavinton;
- витамини от група В, никотинова киселина.
Лекарствата се прилагат парабулбарно (очни инжекции), по-рядко използвани капки за очи. В случай на разкъсвания, откъсвания и тежки ретинопатии, може да се извърши лазерна коагулация, циркулация, еписклерално пълнене, криопексия.
Възпалителни заболявания са ретинити с различна етиология. Възпалението на ретината се развива поради проникването на микроби в него. Ако всичко е просто, тогава трябва да кажете повече за други групи заболявания.
Съдова патология
Едно от най-честите съдови заболявания на ретината е поражението на съдове от различен калибър. Причината за неговото развитие може да бъде хипертония, диабет, атеросклероза, травма, васкулит, остеохондроза на шийните прешлени.
Първоначално пациентите могат да имат дистония или ангиоспазъм на ретината, да се развие по-късно хипертрофия, фиброза или съдово разреждане. Това води до исхемия на ретината, която причинява ангиоретинопатия при пациента. При хора с хипертония се появява артерио-венозен кръст, симптоми на медна и сребърна тел. Диабетната ретинопатия се характеризира с интензивна неоваскуларизация, патологична пролиферация на кръвоносни съдове.
Ангиодистония на ретината се проявява чрез намаляване на зрителната острота, мигащи мухи пред очите и зрителна умора. Артериоспазъм може да настъпи с повишено или понижено артериално налягане, някои неврологични нарушения. Паралелно с поражението на артериалните съдове, пациентът може да развие флебопатия.
Честа съдова патология е оклузия на централната ретинална артерия (OCAC). Заболяването се характеризира с блокиране на съда или един от неговите клони, водещо до тежка исхемия. Най-често емболията на централната артерия се среща при индивиди с атеросклероза, хипертония, аритмия, невроциркулаторна дистония и някои други заболявания. Лечението на патологията трябва да започне възможно най-рано. Ако медицинската помощ не е предоставена навреме, оклузията на централната артерия на ретината може да доведе до пълна загуба на зрението.
Дистрофии, наранявания, малформации
Една от най-често срещаните малформации е колобома - отсъствието на част от ретината. Често има макулна (главно в напреднала възраст), централна, периферна. Последните са разделени на различни видове: решетка, малка кистозна, замръзнала, "охлюв", "калдъръмена настилка". При тези заболявания във фундуса можете да видите дефекти, наподобяващи отвори с различни размери. Също така е открита пигментна дегенерация на ретината (причината за нея - преразпределението на пигмента).
След тъпи наранявания и контузии на ретината често се появява мътност в Берлин. Лечение на патология е използването на антихипоксанти, витаминни комплекси. Често се предписват сесии на хипербарна оксигенация. За съжаление, лечението не винаги има очаквания ефект.
неоплазми
Туморът на ретината е относително честа офталмологична патология - тя е 1/3 от всички неоплазми на очната ябълка. Обикновено пациентите се диагностицират с ретинобластом. Невус, ангиома, астроцитен хамартом и други доброкачествени новообразувания са по-чести. Най-често ангиоматозата се комбинира с различни малформации. Тактиката на лечение на неоплазми се определя индивидуално.
Ретината е периферната част на зрителния анализатор. Той извършва фоторецепция - възприемането на светлинни вълни с различна дължина, превръщането им в нервен импулс и провеждането му към зрителния нерв. При лезиите на ретината хората изпитват голямо разнообразие от зрителни нарушения. Най-опасното последствие от увреждането на ретината е слепотата.
Патологичните състояния на ретината и зрителния нерв често са предопределени от сърдечно-съдови, неврологични и други заболявания, както и от ендокринни нарушения, което налага общо координирано лечение на такива пациенти от офталмолог и лекар по съответната специалност. В допълнение, промените във фундуса придават голяма диагностична и прогностична стойност.
Трябва да се отбележи, че заболяванията на ретината, предимно съдови и дистрофични лезии, днес са една от основните причини за слепота и зрителните увреждания, което показва необходимостта от ранна диагностика и навременно комплексно лечение както на офталмолог, така и на общопрактикуващ лекар.
Анатомия на ретината
ретина(ретина) периферна част на зрителния анализатор. Тя се развива от предната част на мозъка на пикочния мехур, тъй като може да се счита за част от мозъка, пренесена в периферията. Разграничава 10 слоя: 1) слой от пигментния епител; 2) слой от пръчки и конуси; 3) външна гранична мембрана; 4) външен ядрен слой; 5) външния ретикуларен слой; 6) вътрешен ядрен слой; 7) вътрешния ретикуларен слой; 8) слой от многополюсни (ганглийни) клетки; 9) слой от нервни влакна; 10) вътрешна гранична мембрана. В ретината има 3 специфични зрителни неврони:
1. Палки и конуси (\\ t cellula optíca bacíllіformіs et conіformіs).
2. Биполярни клетки (\\ t neurocytus blue polaris).
3. Ганглийни клетки ( neurocytus ganglionarіs).
Пръчките имат много висока светлинна чувствителност, осигуряват полумрак и периферно зрение, много от тях (около 130 милиона), те са разположени по цялата периферия на ретината до границата на оптичната му част ( ora serrata).
Конусите са разположени предимно в областта на централната ямка на жълтата петна, има около 7 милиона от тях, осигуряват еднакво виждане и цветово възприятие.
Първият неврон лежи върху слоя на пигментния епител, здраво свързан с хороидеята, което осигурява непрекъснато възстановяване на молекулите на визуалните пигменти (родопсин и йодопсин), необходими за фотохимичния процес на зрителния акт. По този начин функцията на ретината е тясно свързана със състоянието на самата хороида.
Вторият неврон е асоциативен.
Третият неврон има дълги процеси, които образуват зрителния нерв.
Междуядрените ретинални слоеве са съставени от влакнести структури и образуват ядрото на ретината. Процесите на ганглиозните клетки образуват зрителния нерв, който излиза от орбитата през оптичния отвор. В средната черевна ямка, в района на турската седловина, се появява частично пресичане на оптичните нервни влакна на двете очи (само междинните влакна се пресичат). След пресичането на така наречения оптичен тракт, който съдържа влакна от ретината на двете очи. Подкорковият център на зрителния анализатор е art външните съчленени тела, а кортикалната орная спорична бразда в тилния лоб на мозъка ( фисура калкарина).
Кръвоснабдяването на ретината се извършва от централната артерия на ретината, трофичността на нейните външни секции се осигурява от хориокапиларния слой на хороидеята. Ретината няма чувствителна инервация, така че поражението не причинява болка.
Нормалният фундус на окото има следната форма: главата на зрителния нерв е розова, нейните граници са ясни, артериите и вените на ретината са с еднакъв калибър, съотношението на калибъра на артерията към калибра на вената е 2: 3, няма фокални промени.
диагностика заболявания на ретината на базата на офталмоскопия, флуоресцентна ангиография, функционални и електрофизиологични изследвания (зрителна острота, зрително поле, цветово възприятие, тъмна и светлинна адаптация, електроретинография, електрическа чувствителност на зрителния нерв за фосфен, оптична кохерентна томография).
Жалбите на пациентите са неспецифични и се състоят от дисфункция на централното зрение (фотопсия, метаморфоза, намалена зрителна острота, централна скотома, нарушено цветово усещане) или периферно зрение (ограничаване и загуба на зрението, намаляване на адаптацията на тъмни).
Офталмоскопските промени могат да бъдат както следва:
1. Смяна на габарит, стени и ход на съдове.
2. Хеморагии с различни форми, размери и изобилие.
3. Дифузни или локални опакации на ретината (огнища).
4. Пигментни депозити (огнища, петна).
Патологията на ретината е изключително разнообразна. Сред заболяванията на ретината са следните основни форми:
1. Заболявания, свързани с общи заболявания на организма.
2. Възпалителни заболявания.
3. Дистрофични промени.
4. Отлепване на ретината.
5. Нови израстъци.
6. Аномалии на развитие.
Да спрем на тези заболявания на ретината, които най-често срещат, лекарите от всички специалности трябва да са запознати с тях.
Сърдечно-съдовите заболявания водят до различни промени във фундуса. Така, при хипертония, тези промени отразяват патогенезата на съдовите заболявания, които настъпват в организма, и са от голяма диагностична и прогностична стойност. Според класификацията А.Я. Vilenkina, MM Краснов, разграничава: хипертонична ангиопатия, хипертонична ангиосклероза, хипертонична ретинопатия, хипертонична невроретинопатия.
при хипертонична ангиопатияима разширяване, изкривени вени, стесняване на артериите, неравномерен калибър. Наблюдавано на I-II стадий И хипертонична болест.
при хипертоничен ангиосклероза В допълнение към описаните по-горе явления на ангиопатия, неравномерен светлинен рефлекс, симптоми на медна и сребърна тел, симптом на артериовенозна хиазъм (Salius-Gunn I, II и III степен) се появяват по удебелените стени на артериите.
Симптом Salus-Gunn I: конично стесняване на вената от двете страни на артерията в точката на тяхното пресичане, вената е под формата на пясъчен часовник. Симптом Salus-Gunn II: на мястото на артериовенозната връзка, вената се извива дъговидно и се избутва в дебелината на ретината. Симптом Salus-Gunn III: не може да се различи вена на мястото на пресичане, тъй като тя е покрита от оточната ретина. Такова явление е характерно за II и III стадий на хипертония.
при хипертонична ретинопатия появяват се огнища и кръвоизливи в ретината, зрението намалява. Наблюдава се с III степен на хипертония.
Хипертонична невроретинопатия Prog неблагоприятен прогностичен знак. Процесът включва зрителния нерв. Около нея се появяват оток на главата на зрителния нерв, кръвоизливи и оток на ретината. Зрителната острота намалява, полето на видимост се стеснява. Наблюдава се с III степен на хипертония.
Възможно е обаче да няма пълен паралел между клиничното протичане на хипертонията и картината на фундуса.
Лечение. Те лекуват основното заболяване. В ретинопатията се прилага и резорбционна терапия (фибринолизин, парабулбарен хемаза), ангиопротектори, антиоксиданти (емоксипин, дицинон, доксиум), с невроретинопатия ии също диуретични и осмотични средства.
при бъбречна хипертониястесняване на артериите, дилатация на вените на ретината без изразени склеротични промени, с голям брой ексудативни огнища и плазморагия. Типична е формата на звездите в макуларната област. Това е лош прогностичен знак, по думите на стари автори похорон "смъртен звън" за пациента. Преди това се смяташе, че продължителността на живота с появата на такива промени във фундуса е 1-3 години, но сега, благодарение на ефективното лечение, в много случаи е възможно да се постигне значително подобрение на общото състояние на пациента с пълно или частично обратното развитие на хипертоничните промени в фундуса.
Захарен диабет е често срещана причина за тежки увреждания на ретината, които се наричат диабетна ретинопатия, Те се състоят в появата на микроаневризми, кръвоизливи, ексудативни огнища; в крайната фаза of развитие на пролифериращи процеси, поява на новообразувани съдове, пролиферация на съединителната тъкан, развитие на вторично отлепване на ретината.
лечение е използването на ангиопротектори, абсорбируеми агенти, анаболни хормони. През последните години са използвани фото- и лазерна коагулация, криотерапия. Прогнозата е неблагоприятна.
Общата съдова патология на организма води до развитие на такива заболявания на ретината като остра обструкция на централната ретинална артерия и нейната централна венозна тромбоза.
Обструкция на централната ретинална артерия причинени от спазъм (50%), тромбоза (45%) или емболия (5%) на артерията. Това се случва, в допълнение към пациенти с хипертония, при млади хора, страдащи от ендокардит, по-специално, ревматични, хронични инфекциозни заболявания.
Пациентите се оплакват от внезапна загуба на зрение, до светлинно възприятие. Във фундуса се определя рязкото стесняване на артериите, подуване на ретината, симптом на „черешовото семе”. В резултат на заболяването се развива атрофия на зрителния нерв.
лечение: вазодилататори (0,1% разтвор на атропин ретробулбар, интравенозна in никотинова киселина, аминофилин, трентал; сублингвален нитроглицерин), тромболитични средства, антикоагуланти.
перспектива неблагоприятно. Лечението е ефективно, когато се лекува през първите 2-4 часа след заболяването.
Тромбоза на централната ретинална вена Mainly се среща главно при възрастни хора, страдащи от хипертония, атеросклероза. Пациентите се оплакват от внезапно рязко намаляване на зрението, но пълна слепота не се случва. Множествени кръвоизливи, плазморагии, разширяване и изкривяване на вените, прекъсване на хода им, оток на ретината и изтъняване на границите на главата на зрителния нерв (така нареченият симптом на „натрошен домат”) се виждат на фундуса на окото.
Прогноза за зрение лошо, но по-благоприятно, отколкото при обструкция на централната артерия на ретината. След резорбция на кръвоизливи се образуват атрофични огнища в ретината, при някои пациенти се развива вторична глаукома.
Лечение: антикоагуланти на пряко и непряко действие, тромболитични и абсорбиращи се лекарства.
Възпалителни заболявания на ретината
Те включват метастатичен ретинит, хориоретинит, Те възникват в резултат на контакт с притока на кръв от микроорганизми от всякакъв гноен фокус.
Жалбите на пациента зависят от процеса на локализация. Лезии на централните части на ретината са съпроводени с метаморфоза, намалена зрителна острота, поява на едър рогат добитък, с отсъствие на периферна локализация на оплакванията.
Диагнозата с офталмоскопия. На фундуса се виждат жълтеникаво-бели лезии с размити граници, които се издигат над ретината, а с времето се развиват атрофични хориоретинални лезии.
лечение: противовъзпалителни и резорбционни терапии, цялостен преглед на пациента за установяване на етиологията на заболяването.
Дистрофични промени в ретината
Има следните видове дегенеративни промени в ретината:
1. Наследствени генерализирани дистрофии (пигментна дистрофия на ретината, вродена Leuro amaurosis).
2. Наследствена периферна дистрофия на ретината.
3. Наследствена централна дистрофия на ретината.
4. Възрастна дистрофия на ретината.
Пигментна дистрофия на ретината (PDS). Заболяването е фамилно с наследствено рецесивно наследяване.
Жалби на пациенти: намаляване и загуба на зрението при здрач (хемелопия), след това се развива стесняване на зрителното поле, в крайния стадий остр зрителната острота намалява, до пълна слепота.
Когато PDS във фундуса се появят, започвайки от периферията, пигментните лезии са под формата на костни тела, които впоследствие улавят и централните области. Съдовете на ретината рязко намаляват. Главата на зрителния нерв става бледа, с восъчен оттенък, пълната му атрофия се развива в крайната фаза. Прогнозата е неблагоприятна.
лечение: вазодилататори, метаболитни лекарства, витамини, тъканна терапия, хормони, анаболни стероиди, реваскуларизационни операции, ретросколероза, физиотерапевтично лечение (ултразвук, фонофореза, електрофореза, електростимулация с "фосфен", магнитна терапия).
Наследствена макулна дистрофия.Съществуват голям брой клинични форми, които се различават по модела на фундуса и естеството на клиничното протичане.
Заболяванията са семейно-наследствени по природа, предават се от рецесивен или доминиращ тип и се отличават с постоянно прогресивен курс. Дистрофията на жълтото петно се появява в предучилищна или училищна, понякога в юношеска възраст. Трябва да се помни, че дегенерацията на макулата при децата се наблюдава и през първата година от живота на болестите на Tay-Sachs, Niemann-Pick.
Болестта на Tay-Sachs (фамилна амавротична идиотия) се характеризира със слепота с типични промени в жълтото петно (сиво-бял фокус с „черешова кост” в центъра), страбизъм и нистагъм, умствено изоставане до пълна деменция, прогресивна мускулна слабост. Летален изход е до две години.
При болестта на Ниман-Пик (ретикулоендотелиална сфингомиелиноза) са характерни сиво-бели фокуси с "черешова кост" в макулата, жълтеникава глава на зрителния нерв, екзофталмоз, нистагъм, разширяване на черния дроб, далак и умствено и физическо развитие. Летален изход е до две години.
Възрастна дистрофия на ретинатаса периферни и централни. Периферните дистрофии могат да доведат до разкъсване и отлепване на ретината. Профилактично провеждане на криопекси, лазерна коагулация.
Макуларните дистрофии са изключително чести, според различни автори, тяхната честота сред лица над 50 години е 15% 29%. Пациентите се оплакват от постепенно намаляване на зрението, в резултат на което зрението намалява до стотина, появява се централен абсолютен скотом.
Клинично се разграничават две форми на склеротична макулна дистрофия: “суха” и ексудативно-хеморагична. Когато "сухата" форма на фундуса на окото има атеросклеротични промени в ретината съдове, депозити в ретината на липиди, холестерол, хиалин (drusen), депигментация, атрофични лезии.
При ексудативния хеморагичен ход на заболяването във фундуса се появява жълтеникаво-бяла дискоидна лезия, обградена от кръвоизливи. Впоследствие, лезията ще се попълни в стъкловидното тяло, така че трябва да се диференцира от неоплазма на хориоидеята (меланобластома) - това е така нареченият псевдотуморен фокус.
лечение: в случай на “суха” макулна дистрофия methods физиотерапевтични методи на лечение, витаминна терапия, метаболити, вазодилататори, антиоксиданти, реваскуларизационни операции, лигатура във времева артерия, ретросколероза. При едематозна форма, ангиопротектори, антиоксиданти, резорбционна терапия, лазерна коагулация, криопексия.
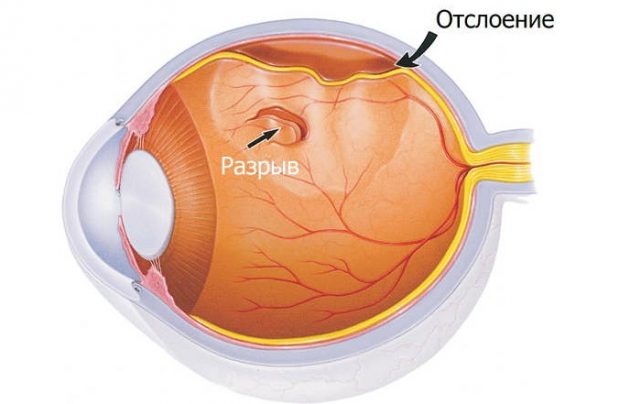
Дистрофия на ретината е фактор, който може да доведе до развитие отлепване на ретинатаособено при разтягане на окото (с висока миопия). Отстраняването на ретината може да възникне и под въздействието на цикатриални промени в стъкловидното тяло. Най-често пряката причина за това е нараняване или физически стрес. Развитието на отлепването на ретината се дължи на факта, че ретината е анатомично тясно свързана с подлежащата тъкан само на две места: близо до зъбната линия в плоската част на цилиарното тяло и близо до главата на зрителния нерв.
Пациентите се оплакват от появата на светкавици или "светкавици" (фотопсии) по периферията на зрителното поле в зоната, противоположна на счупването на ретината. Тогава се появява усещане за “воал”, което идва от същата страна, от периферията на зрителното поле до неговия център, настъпва стесняване на зрителното поле, най-често отгоре.
Когато офталмоскопия област на отлъчване има външен вид на балон или платно сивкав цвят, срещу които ретината съдове изглеждат тъмни, и почивките ярко червено.
Преди хоспитализация такъв пациент трябва да бъде снабден с почивка на легло, за предпочитане с бинокулярна превръзка. Показана е спешна хоспитализация.
лечение Ical хирургически. Извършва се операция на депресии на склерата с диатермокоагулация или криопекси за развитието на тъкан, която задържа отделената ретина. През последните години при лечението на отлепване на ретината се използват широко лазерна коагулация, както и интравитреални хирургични интервенции. При тези операции се извършва витректомия (премахване на промененото стъкловидно тяло, витреоретинални свръзки и пролиферативни епиретинални мембрани). За да се изравни ретината към хороида, се инжектират газове, които се разширяват (флуорирани съединения) или силиконово масло. Ако е необходимо, се извършва дисекция на скъсената отделена ретина и се изправя с фиксиране на краищата чрез крио- или ендолазерна коагулация. В някои случаи се използват микроскопични нокти на ретината и магнити.
Ретинобластом (глиома)Злокачествено новообразуване на ретината, което настъпва през първите месеци или години от живота на детето. В хода му има 4 етапа.
Етап I - начален. Определя се ограниченото място на тумора в ретината.
Етап II - поникване в очната кухина, под ъгъла на предната камера. Характерният симптом е „амаротично котешко око”, зеницата е разширена, жълтеникава, вътреочното налягане се увеличава.
Етап III - поникване на тумора в орбита. Може да се появи екзофталмос. Туморът се разраства бързо напред, има вид на карфиол.
Етап IV метастази в отдалечени органи, поникване в черепната кухина.
Диференциалната диагноза се провежда с ретролентна фиброплазия, при която вътреочното налягане е нормално, както и с изход на гнойно-септичен ендофталмит, който обикновено се придружава от хипотония на окото. Най-информативни са следните диагностични методи: ултразвук, компютърна томография, радиоизотопни изследвания. Диафаноскопията е по-малко информативна.
лечение: в І и ІІ степен ation енуклеация; в ІІІ и ІV експандиране на орбитата с последваща рентгенова и химиотерапия.
перспективанеблагоприятна.
Ретинопатия на недоносеност
Според съвременните концепции, ретинопатията (РН) е съдова пролиферативна лезия на ретината, която се проявява предимно при недоносени бебета и в някои случаи води до необратима слепота.
В средно 20% от преждевременно родените бебета, 5–7% от тях патологични промени водят до пълна загуба на зрението.
Доказано е, че РН се развива в соматично, неврологично и перинатално усложнени деца. Най-важните и постоянни рискови фактори обаче са ниското тегло при раждане (1500g и по-малко), гестационната възраст при раждане 32 седмици или по-малко, както и кислородна терапия, която отнема повече от 30 дни.
С PH се разграничават активната фаза и фазата на регресия. Активната фаза е разделена на пет етапа:
І етап - на границата на васкуларизираната и аваскуларната област на ретината се образува демаркационна линия от бял цвят, която е натрупване на мезенхимална тъкан, образуваща съда.
Етап II - в областта на демаркационната линия се образува издатина, която може да придобие розов цвят в резултат на интраретинална неоваскуларизация. Издатината започва да мига над нивото на ретината.
Етап III- на мястото на издатината се образува влакнеста васкуларна екстраретинална пролиферация.
IV етап непълно отлепване на ретината.
Етап V - общо отлепване на ретината.
Понастоящем общоприето е, че няма достатъчно ефективни методи за консервативно лечение на PH (Световния форум на детските офталмолози, Лондон, 2000 г.).
Хирургичното лечение на РН включва криотерапия, лазерна фотокоагулация и лещивитректомия в комбинация със склерално пълнене.
Изисквания за работа на неонатолог и офталмолог са необходимостта от своевременно информиране на родителите на недоносени новородени, особено на тези с ниско и изключително ниско тегло при раждане, за потенциала за възникване и тежест на РН, потенциалната сериозност на това заболяване и значението на навременните офталмологични изследвания.
Ретината (ретината) е една от най-сложните структури на зрителния орган. Тя е отговорна за прожектирането на изображения и предаването им под формата на електрически импулси през зрителния нерв към мозъка. Ето защо, всички заболявания на ретината водят главно до влошаване на зрението. За да се запази зрителната способност и да се избегнат радикални мерки за нейното възстановяване, е важно да се идентифицират незабавно болестите и да се третират на ранен етап. Но днес има около десет патологии на ретината: как да ги разграничим един от друг?
Ретината е многопластова мембрана на очната ябълка, която я облича отвътре до краищата на зеницата. Той е с дебелина около 0,4 мм и се състои от нервни клетки, които получават визуални сигнали от външния свят и ги предават на зрителните центрове на мозъка. Това е периферен елемент на зрителния анализатор, включително фоточувствителни рецептори, отговорни за централното и периферното зрение.
Видове рецептори:
- Пръчките са фоторецептори, отговорни за способността да виждат в тъмното, възприемането на черно-бели нюанси и периферно зрение.
- Конусите са фоторецептори, отговорни за цветовото възприемане на света, когато се осветяват и централно зрение.
Очите на ретината над цялата област подхранват малките кръвоносни съдове, стегнати до черупката и оплетка на очната ябълка.
Заболявания на ретината
Заболяванията на ретината се класифицират в три групи:
- Дистрофични. Такива патологии могат да бъдат вродени или придобити и са свързани със структурни промени в фоточувствителната мембрана.
- Съдова. Обикновено такива заболявания на ретината се развиват на фона на вече съществуващите патологии, засягащи кръвоносната система.
- Възпалителни. Когато инфекциозно увреждане на визуалния апарат при възпалителния процес понякога включва ретината.
Разгледайте основните заболявания на ретината, причините за тяхното развитие, съпътстващи симптоми, методи на лечение и възможни последствия.
ангиопатия
Едно от най-честите заболявания на ретината е ангиопатия. Тази патология, засягаща съдовата мрежа на мембраната, се развива, когато:
- Диабет (забавяне на притока на кръв и запушване на съдовете на ретината);
- Хипертония (вените се разширяват, увеличава се броят на венозните клони, се появяват кръвоизливи на точки и помътняване в очната ябълка);
- Хипотония (капилярите са пълни с кръв поради намаляване на тонуса на стените на кръвоносните съдове, рискът от кръвни съсиреци се увеличава);
- Травма на шийните прешлени, мозъка или гръдния кош (кръвоснабдяването е нарушено на фона на нарушенията на нервната регулация).
Важно е! Има и друга, неизследвана патология на ретината - юношеска ангиопатия. Опасно е от чести кръвоизливи в очната ябълка и стъкловидното тяло, образуването в обвивката на съединителната тъкан. Причините за този тип заболявания са неизвестни.
Ангиопатия се среща във всички възрастови групи на населението, но по-често при хора над 30-годишна възраст.
Симптоми на ангиопатия на ретината:
- Дистрофични промени;
- Светкавица в очите;
- кръвотечение от носа;
- прогресия;
- Влошаване или пълна загуба на зрението.
Последствия от ангиопатия на ретината:
- Частична или пълна загуба на зрение;
- катаракта;
- Отлепване на ретината.
Лечението на ангиопатията се състои в подобряване на кръвоснабдяването, почистване на кръвоносните съдове на холестерола и нормализиране на кръвното налягане. Сред физиотерапевтичните процедури са ефективни: магнитна и лазерна радиация, както и акупунктура. Пациентите са показали физически упражнения за укрепване на сърдечно-съдовата система.
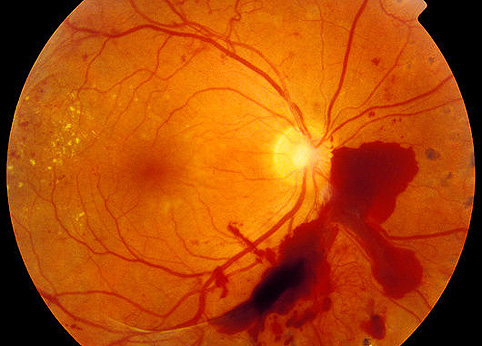
кръвоизлив
В много случаи се наблюдават малки кръвоизливи в склерата. Не е опасно за очите и не изисква посещение на лекар. Но когато се натрупват кръвни форми в ретината, има причина да се потърси медицинска помощ. Кръвоизлив в ретината обикновено възниква на фона на наранявания, различаващи се по тежест:
- Лесно. Външно увреждане на окото отсъства, зрението се възстановява.
- Средна. Настъпва увреждане на ретината и намалява зрителната способност.
- Heavy. Структурата на зрителния орган е необратимо нарушена, възстановяването на зрението може дори да не настъпи частично.
Причините за кръвоизливи също могат да бъдат заболявания на ретината от съдов произход:
- ангиопатия;
- ретинопатия;
- Тромбоза на централната вена на обвивката.
Други причини:
- Рак на ретината;
- късогледство;
- Анормална съдова система;
- Възпалителни заболявания на ириса или хориоидеята.
Възможни последици:
- Отлепване на ретината;
- Бледиране в берлинската ретина;
- Увреждане или загуба на зрение.
Лечението на кръвоизлив в окото е да се спре кървенето и да се елиминира причината, която я е причинила. Радикална мярка - витректомия. Тази операция премахва димните части от стъкловидното тяло и натрупванията на кръв от ретината. Пример за неговото изпълнение може да се види във видеоклипа:
Разкъсване на ретината
Разкъсването на ретината е свързано с нарушаване на целостта на фоточувствителната обвивка. В резултат на това това може да доведе до пълното му откъсване.
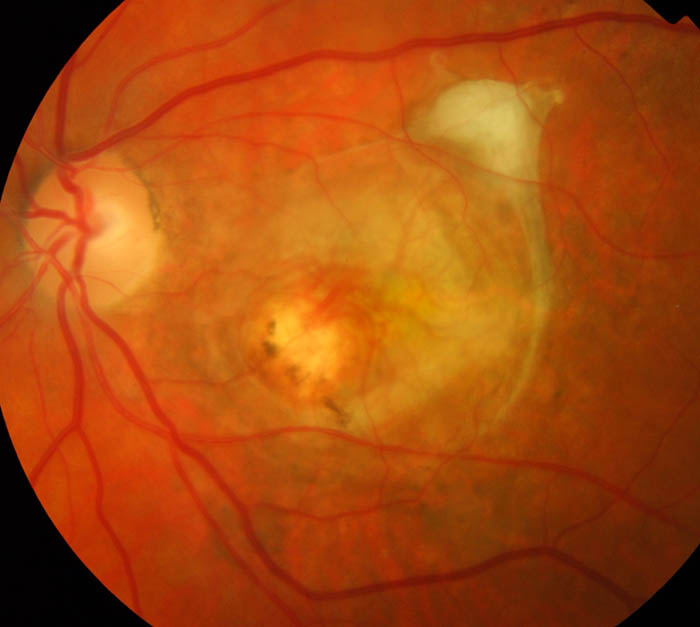
Има следните видове пропуски:
- Перфорирана. Среща се на фона на изтъняване на областите на ретината в периферната област на фона на периферната дистрофия. Обикновено причините за такава пролука са дистрофията под формата на ушна мида върху ретината на окото или решетката.
- Valve. Разкъсването настъпва на фона на сливането на черупката с масата на стъкловидното тяло.
- Макулна. Наблюдавано в областта на централното зрение. Среща се на фона на сливането на макуларната зона на ретината с стъкловидното тяло.
- Зъбчата. Понякога ретината се скъсва по протежение на зъбната линия. Това се случва на фона на силни сътресения и наранявания.
Симптоми на скъсване:
- Светкавица в очите, мига в тъмното;
- Появата на мухи пред очите;
- На едната или двете страни пред очите се появява завеса;
- Зрението е нарушено, образът на обектите е изкривен.
Разкъсването на ретината без началото на отделянето на мембраната се третира чрез лазерна коагулация. Понякога прибягва до витректомия.
Оток на макулата
Отокът на ретината в централната област се нарича макуларен едем, част от ретината, която е с диаметър около 0,5 cm.
На заден план се развива макулен едем:
- Тромбоза на централната ретинална вена;
- Хронично съдово възпаление;
- Рак на ретината;
- Диабетна ретинопатия;
- Частично отделяне на ретината;
- Токсично увреждане на зрителния апарат;
- С ретинит.
Признаци на макулен едем:
- Замъглено централно зрение;
- Прави линии изглеждат вълнообразни;
- Изображението приема розови нюанси;
- Неясно зрение на сутринта;
- Промяна в цветовото възприятие в зависимост от времето на деня.
Отокът на ретината макула рядко води до загуба на зрителната способност. Но ако не се лекува, структурата на ретината се нарушава, което води до необратимо увреждане на зрението.
Елиминиране на макуларен едем:
- Лечение на противовъзпалителни лекарства, използвани под формата на таблетки, капки или инжекции за интравитреално приложение;
- Витректомия за отстраняване на стъкловидното тяло, когато се открият тракция и епиретинални мембрани;
- Коагулация на ретината с лазер. Той помага при оток на макулата на фона на диабета.
При макуларен оток възстановяването на зрението може да отнеме от 2 месеца до 1 и половина години.
Отлепване на ретината
Тази патология на ретината се дължи на счупване на ретината. Деламинираната част на фоточувствителната мембрана престава да получава енергия, което води до разрушаване на фоторецепторите. В джобовете се образуват течни джобове, които причиняват загуба на зрението и продължаване на отлепването на ретината.
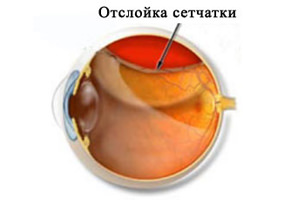
Отделянето на ретината е:
- Регатогенно (разкъсване и откъсване на фона на изтъняване на ретината);
- Тракционно (на фона на напрежението на ретината от страната на стъкловидното тяло по време на образуването на нови съдове или фиброзна тъкан);
- Ексудативна (възниква на фона на инфекциозни заболявания на зрителния анализатор, неоплазми в съдовите или ретикуларните мембрани);
- Травматично (ретината може да се отдели веднага след нараняване или след няколко месеца или дори години след нараняване на очите).
Симптоми на поява на отлепване:
- В една част от зрителното поле се образува воал или сянка;
- Пред очите се появяват черни точки;
- Има ярки искри, светкавици и светкавици.
Отлепването на ретината се третира чрез:
- Лазерна терапия (ефективна само в случай на прекъсване). За предотвратяване на отлепването понякога се получава процедура на лазерно укрепване на ретината;
- Витректомия (ендоскопска хирургия, придружена от инструментално проникване в окото);
- Екстрасклерална хирургия (операция на повърхността на склерата).
Възможни последици: влошаване или загуба на зрението. Възстановяването на зрителната способност е по-ефективно, когато се потърси медицинска помощ веднага след появата на симптомите на отлепване на ретината.
Дистрофия на ретината
Дистрофията на ретината е дегенеративен, необратим процес, протичащ в мембраната. Заболяването прогресира бавно, но води до влошаване на зрението, но загубата на зрение е рядкост. Патологиите са по-податливи на възрастните хора, при които дистрофията е една от честите причини за нарушена зрителна способност.
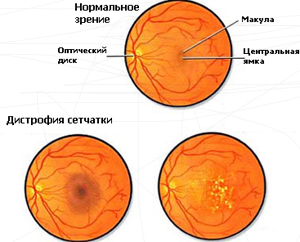
Внимание! Рисковата група включва хора с ясна бяла кожа и сини очи. А жените са по-склонни да срещнат проблем, отколкото мъжете.
Видове дистрофия:
- Централна (засегната средна част на ретината, нарушено централно зрение);
- Периферни (промените засягат само периферните части на черупката, страда само латералното зрение).
Дистрофиите могат да бъдат вродени или придобити. Често те се наследяват от майката на детето (дистрофия на пунктирана или суха светлина, при която са засегнати пръчките на ретината). Развитието на патологията допринася за системни заболявания на организма, както и за заболявания на зрителния анализатор.
Признаци на периферна дистрофия на ретината в ранните стадии отсъстват. А в по-късните има разкъсване на ретината, придружено от светкавици и плуващи мухи пред очите му.
При поражение на централната зона на ретината, някои области изпадат от зрителното поле, както и изкривяването на изображението. Симптоми могат да възникнат:
- зрителни смущения в тъмното;
- промени в цветово възприятие;
- замъглено и замъглено зрение.
Методи на лечение:
- Лазерна коагулация;
- Въвеждането на лекарства, които спират дегенерацията;
- Вазореконструктивна хирургия за възстановяване на храненето на ретината през кръвоносните съдове;
- Физиотерапия (ниска ефективност).
Напредъкът на ретиналната дистрофия може да бъде спрян, но зрението не може да бъде възстановено след като е било нарушено поради дегенеративни процеси.
Внимание! През 2017 г. се планира първата имплантация на изкуствена ретина на човека. Преди това фоточувствителната протеза беше тествана върху животни и даде отлични резултати. Смята се, че използването на изкуствена ретина ще върне зрението на милиони хора.
Най-добра болест
Това е името на дегенеративния процес на жълтото петно на ретината. Заболяването се наблюдава при деца на възраст 5-15 години. Той засяга макуларната област на ретината и води до влошаване на централното зрение.
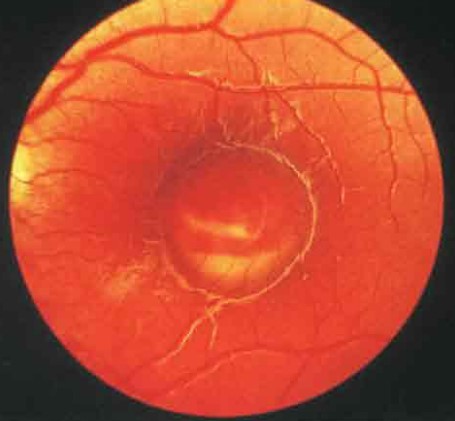
Децата с болест на Бест не наблюдават никакви симптоми отначало. Но понякога започват да се оплакват:
- Невъзможността за четене на текста отпечатан с малък шрифт;
- Замъглено виждане;
- Изкривяване на форми и размери на обекти в изображението.
Тъй като болестта на Бест рядко се придружава от оплаквания от пациенти, тя не се лекува. Възможни са обаче такива последствия като кръвоизлив в ретината и образуване на субретинална мембрана. В този случай е показана лазерна коагулация.
Тромбоза на централната вена
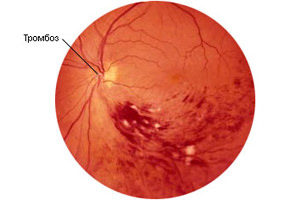
Най-важният съд, който източва кръвта от ретината, е централната вена на ретината. Но понякога се развива оклузия или тромбоза на тази вена. Рисковата група включва хора:
- Средна и старост;
- При съдова атеросклероза, диабет или хипертония;
- Страдащи от тежки инфекции на зъбите или носните синуси.
Етапи на тромбоза:
- Pretromboz. Притока на кръв в съда се забавя, но вената все още не е повредена.
- Започва тромбоза. Има нарушение на притока на кръв в централната вена, проявяващо се с подуване на вътрешните тъкани на съда.
- Пълна тромбоза. Оптичният нерв атрофира, ретината престава да получава храна.
На първия етап на тромбоза, пациентът не забелязва никакви симптоми, те ще бъдат видими само при офталмолога при изследване на фундуса. На втория етап е възможен кръвоизлив в ретината. И ако пациентът има повредена вена, пациентът отбелязва намаляване на зрителната способност.
Тромбоза на централната ретинална вена е податлива на лечение с лекарства:
- Фибринолитици се предписват за възстановяване на нормалното кръвообращение в ретината (прилага се като инжекция);
- Хормоналните лекарства се използват локално за намаляване на подпухналостта и облекчаване на възпалението;
- Ако причината за тромбоза е хипертония, тогава на пациента се предписват антихипертензивни лекарства;
- За предотвратяване на ретромбоза се предписват антитромбоцитни средства за разреждане на кръвта и намаляване на съсирването.
Тромбозата на централната вена е опасна с последствия под формата на глаукома, кръвоизлив в стъкловидното тяло, атрофия на зрителния нерв и дегенерация на макулата.
Изгаряне на ретината
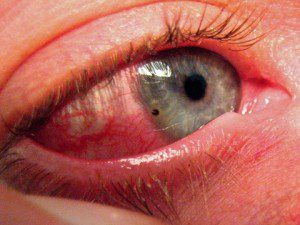
Основната причина за изгаряне на ретината е излагане на големи количества ултравиолетова радиация. Това се случва, когато се изложи на ярка слънчева светлина върху незащитени очи или когато светлината, отразяваща се от сняг или вода, попадне. Рядко изгаряния на ретината, свързани с излагане на лазер. И много рядко те се появяват на фона на контакт със сярна или оцетна киселина в случай на нараняване при професионални условия.
Признаци на ретикуларни изгаряния:
- Тежко зачервяване на очите;
- Болка в очите;
- Замъглено виждане;
- Появата на жълти петна;
- Главоболие;
- сълзене на очите;
- Подуване на клепачите.
Рядко само ретината страда от изгаряния на ретината. Обикновено това е придружено от поражение на много съседни тъкани. Първа помощ за това е измиване (не използвайте вода с химически изгаряне!). Ако лезията е свързана с излагане на ярка светлина, тогава е необходим студен компрес, потъмняване и използване на обезболяващи. Възстановяването на ретината е възможно без влошаване и особено загуба на зрение.
Ангиоспазъм на кръвоносните съдове
Ангиоспазът на ретината се характеризира със стесняване на лумена на централната артерия на ретината или нейните клони. Не се наблюдават органични промени в кръвоносните съдове. В резултат на ангиоспазъм, кръвоснабдяването на ретината е временно ограничено, а понякога изобщо не може да стигне до него.
Ангиоспазмът на ретината е по-податлив на хора, страдащи от:
- Болест на Рейно;
- хипертония;
- еклампсия;
- Захарен диабет;
- Атеросклерозата.
Невъзможно е да се нарече ангиоспазъм на артерията на ретината самостоятелно заболяване. Въпреки това, това може да доведе до сериозни последици: замъглено зрение поради недостатъчно хранене на ретината. С прогресирането на спазъм може да се развие пълна обструкция на централната артерия.
Симптоми на ангиоспазъм:
- Мъгляво виждане;
- В полето на видимост се появяват мухи;
- Нарушения на цветово възприятие.
Лечение на ангиоспазъм на централната артерия на ретината е използването на вазодилататори, както и лекарства със седативно и дехидратиращо действие.
ретинобластом
![]()
Това име е рак на ретината. С тази диагноза се ражда 1 на 20 000 деца. Заболяването засяга един или и двете (в 20-30% от случаите) на очите и се диагностицира в ранна детска възраст. Ретинобластомът обикновено е наследствен, но една трета от случаите са свързани с вътрематочно увреждане на очите, дължащо се на експозиция на генетично модифицирани продукти или лоши условия на околната среда.
Ракът на ретината протича в четири етапа:
- Rest. Малкият пациент не се притеснява. Въпреки това, при изследване на окото може да се отбележи, левкокория - откриване на бял зъбен рефлекс. Това се дължи на факта, че през зеницата се появява тумор. Много рядко на този етап се наблюдава загуба на периферно или централно зрение, а по-често се наблюдава скованост.
- Глаукома. Детето има страх от светлина и увеличено изпускане на сълзи. Съдовете са твърде пълни с кръв, причинявайки очите да станат червени. Очните мембрани се възпаляват.
- Кълняемост. Очите започват да се издуват поради поникването на рака в параназалните синуси и пространството между мембраните на мозъка.
- Метастази. Ракът метастазира мозъка, черния дроб, костната тъкан. Пациентът страда от интоксикация, силно главоболие и постоянна слабост.
Ретинобластом се лекува чрез:
- Химиотерапия на лекарства;
- Лъчева терапия;
- криотерапия;
- Лазерна коагулация;
- термотерапия;
- Провеждане на операции.
Прогнозата за лечение на рак на ретината е благоприятна, когато се установи патология в първите два етапа. С появата на неоплазми и метастази, прогнозата е лоша.
ретинит
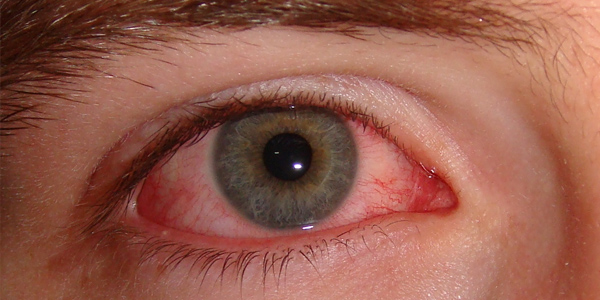
Ретинитът е възпаление на ретината, причинено от инфекция на окото. Причинните агенти са вируси или бактерии. Понякога хориоидалните съдове, захранващи мембраните на окото, участват във възпалителния процес. Тогава заболяването се нарича хориоретинит или ретинохоридит. Заболяването води до смърт на тъканите на ретината, до развитие на лимфоцитна инфилтрация и образуване на белези върху мембраната.
Признаци на ретинит:
- Нарушение на зрителната способност;
- Промяна в цветово възприятие;
- Загуба на отделни зони от зрителното поле;
- Нарушения на зрението при здрач;
- Образът на предметите става замъглено и изкривено;
- В очите се появяват светкавици и светкавици;
- Кръвоизлив се случва в окото.
В резултат на ретинит, зрителният нерв може да бъде атрофиран или ретината може да се отдели. Възпалението може да бъде излекувано, но зрението не може да бъде възстановено.
Лечението на ретинита зависи от причината на заболяването. Обикновено се провежда лекарствена терапия: на пациента се предписват кортикостероиди и антибактериални лекарства. В случай на вирусна инфекция, антивирусните лекарства са ефективни. При комплексна терапия се предписват вазодилататори и спазмолитици, както и витамини за подобряване на кръвообращението в зрителния анализатор.
Ретината е един от най-важните структурни елементи на зрителния анализатор. Но патологиите на ретината често водят до необратимо увреждане на зрението, така че е важно незабавно да се свържете с офталмолога при първите признаци на заболявания на ретината. В този случай ефективността на лечението ще бъде най-висока, а рискът от необратими ефекти - минимален.
Това е ретината на окото, която е най-важна в структурата на човешкото око и има много сложна структура, която осигурява възприемането на светлинните импулси. Тя е отговорна за взаимодействието на зрителните деления, разположени в мозъка и оптичната система на окото, чрез предаване и получаване на визуална информация.
Такова заболяване като ретинална дистрофия се причинява от разстройство в съдовата система на окото. В повечето случаи те са болни, възрастните хора. Заболяването засяга клетките на ретината - фоторецептори, които са отговорни за дългосрочно виждане, както и цветово възприятие.
Хитростта на болестта лежи в неговия асимптоматичен курс за известно време. Понякога пациентът дори не забелязва болестта си.
Видове дистрофия на ретината
Заболяването може да се раздели на:
- наследствено или вродено;
- закупили.
Наследствена ретинална дистрофия
- пигментни - заболяването е свързано с неизправност на фоторецепторите, които са отговорни за мрачното зрение. Това е доста рядко;
- точка-бяла - възниква в ранна детска възраст и напредва с възрастта;
Придобита ретинална дистрофия
Този подтип на заболяването се нарича "сенилна" дистрофия или възраст. Развитието на болестта е на шеста дузина от живота на човека и в повечето случаи се комбинира с катаракта, която се дължи на особеностите в структурата на организма или по-скоро на неговото преструктуриране.
Сред това заболяване има още две групи:
а) Периферна дистрофия - се развива на фона на късогледство или късогледство или в резултат на нараняване на окото. Поради намаляване на кръвообращението в окото, се наблюдава намаляване на нивото на доставяне на кислород, а с него и хранителните вещества към ретината. Именно това състояние на нещата води до най-различни периферни дистрофии. Болестта в тази форма не засяга централната или макуларната област на ретината, което води до „невидимо” заболяване, което се забелязва само след появата на така наречената „муха” пред очите;
б) Централна дистрофия - болестта е плавна промяна, която настъпва в района на макулата, която е мястото на най-ясната визуална представа за обектите. Те включват свързани с възрастта макулна дистрофия и серозна централна ретинопатия. Говорейки за централна дистрофия, два от подвидовете му се различават:
- сух - провокирани от метаболитни продукти, натрупващи се между ретината на окото и неговата хороида под формата на жълто-бели гранули. Заболяването засяга клетъчния слой, който се намира под ретината, а именно клетките на пигментния епител на ретината. Някои лекари предполагат, че 10 или 20 процента от пациентите, страдащи от суха форма на централна дистрофия в напреднала възраст, ще бъдат изхвърляни във влажна форма;
- мокър - проявява се чрез образуване на нискокачествени нови кръвоносни съдове, през стените на които изтича кръв или вътреочна течност, процесът се нарича "изпотяване". Тази форма на болестта драстично намалява качеството на зрението, намалявайки неговата острота. Поради това, огромно количество холестерол и липиди се натрупват под ретината, което провокира "падането" на гледката. Формата е бързо прогресивна. В крайна сметка, ексудативните форми образуват субретинални белези, необратимо разрушаващи ретината, което води до пълна загуба на зрението.
Причини за възникване на дистрофия на ретината
Сред причините за заболяването е нарушение на съдовата система на окото, което води до началото на процеса на образуване на белези в централната част на ретината. Както бе споменато по-горе, това заболяване е свързано с възрастта и засяга хора, които са разменили шестото десетилетие от живота си.
Патологични промени се наблюдават и при пациенти:
- с нарушена диета;
- злоупотребяващи с тютюн;
- злоупотребяващи с алкохол;
- страдащи от промени в имунния статус.
Дистрофията на ретината се проявява от липсата на централно зрение при пациента, а именно чрез наблюдение на обекти, разположени в областта на периферното зрение, и черно петно се наблюдава в центъра. Но страничните обекти не се възприемат ясно. В тази позиция пациентът все още може да различава деня и нощта.
Независимо от факта, че отлепването на ретината и дистрофията на ретината са донякъде подобни, те все още представляват напълно различни понятия и не могат да бъдат идентифицирани.
Симптоми на ретинална дистрофия
Симптомите на заболяването са провал на системата за цветоусещане и при централно зрение. Обобщавайки и групирайки горното, си струва да се отбележи, че дистрофията на ретината е придружена от:
- намалена зрителна острота;
- изкривяване на възприемания обект;
- тъмни петна пред очите;
- замъглено възприемане на очертанията на обектите от засегнатото око;
- нарушение на цветовото възприятие от възпаленото око;
Диагностика на дистрофия на ретината
Диагностицирайте заболяване чрез:
- viziometrii;
- периметрия;
- изследване на очния фундус;
- флуоресцентна ангиография;
- ултразвук на очите;
- електрофизиологични изследвания за определяне на състоянието на зрителния нерв и нервните клетки на ретината;
- лабораторни тестове.
Риск зона
Докато говорим за такова заболяване като дистрофия на ретината, човек не може да не споменава хора, които са изложени на риск от това заболяване.
Така че, повече от други са предразположени към него:
- По-възрастни от 50 години (жените страдат по-често от мъжете);
- Падане под наследствения фактор;
- Страдащи от съдови заболявания;
- Кой не следва правилното хранене;
- Имате проблеми с холестерола;
- Нарушители на тютюн;
- Страдащи от затлъстяване;
- Страдащи от чести стрес;
- Хранене с храна, в която няма достатъчно витамини;
- Получавайте чести слънчеви изгаряния на очите;
- Да живееш в райони с проблематична екология.
Дистрофични заболявания на ретината
Дистрофичните заболявания се състоят в постепенна смърт на клетките на ретината, което води до същото постепенно намаляване на зрителната острота. В повечето случаи те сигнализират за метаболитни нарушения, ендокринни заболявания или митохондриални.
Сред дистрофичните заболявания на ретината са:
- възрастова макуларна дегенерация;
- централна серозна хориопатия;
- диабетна ретинопатия;
- наследствена дистрофия;
- пигментна дистрофия;
Лечение на ретинална дистрофия
Към днешна дата лазерът остава най-популярният метод за лечение. Сред най-големите му предимства:
- Предотвратяване на необходимостта от отваряне на очната ябълка;
- Изключване на всяка инфекция;
- Безкръвна намеса;
- Премахване на стресова ситуация;
- Безконтактен метод на експозиция.
Що се отнася до нашата тема ще бъде третирана с лазер
- дегенерация на макулата;
- периферна дегенерация;
- диабетна ретинопатия.
Макулна дегенерация
В зависимост от формата си, която, както казахме, може да е суха или влажна, се избира метод на третиране:
- лазер;
- хирургия.
С определението на метода ще помогне за цялостна диагностика на пациента.
Диабетна ретинопатия
Това е усложнение, едно от най-трудните в офталмологията, засягащо зрителната острота, което се наблюдава при пациенти, страдащи от диабет. Може да доведе до пълна загуба на зрението поради прогресивно увреждане на ретината. Загубеното виждане не може да бъде възстановено. Достатъчно коварно заболяване. Не може да се види по време на преминаването на офталмоскопия или с други думи, изследване на фундуса. Първите оплаквания на пациента казват, че болестта е отишла много далеч и времето за ефективно лечение е безвъзвратно загубено. Тъй като процесът на лечение е много труден в този разговор, не е възможно да се опише почти нищо. Един човек с диабет трябва да бъде прегледан от офталмолог веднъж годишно.
Периферна дегенерация
В случай на откриване на заболяването е необходимо незабавно да се проведе PPLC или периферна профилактична лазерна коагулация. С негова помощ, здравата очна тъкан се отделя от онези области, които са засегнати от дистрофия. В този случай се образува нова линия на прикрепване към фундуса на ретината и рискът от по-нататъшното му отделяне намалява съответно.
Лечение на ретинална дистрофия народни средства
В този раздел представяме най-често срещаните лечения в традиционната медицина.
пиявици
Лечението се състои в свойствата на тяхната слюнка, която се инжектира в кръвта по време на проникването на кожата. Той съдържа огромно количество ензими и има цял набор от ефекти.
Leech secret има следните действия:
- противовъзпалително;
- аналгетик;
- подобрява имунната система;
- намаляване на налягането;
- понижава нивата на кръвната захар и холестерола;
- детоксикация;
- подобрява микроциркулацията.
Козе мляко
Смесва се в същата пропорция с вода. Погребете по една капка във всяко око. След това носете светлинно-предаваща материя над очите си за 30 минути. Лечението продължава 7 дни. Процедурата е предназначена да предотврати отлепването на ретината.
Бульон от плодове на дива роза, лук кори и игли
Всички горепосочени съставки се разтрошават и смесват в съотношение 2: 2: 5. Сместа се излива с един литър вода и се кипи в продължение на 10 минути. Бульонът се приема в количество от 0,5 литра на ден в продължение на тридесет дни.
Бульон от кимион
Една супена лъжица се налива по 200 мл. кипяща вода и се загрява за 5 минути на слаб огън. След това добавете 1 чаена лъжичка метличина в бульон и разбъркайте. Оставете да изстине. Погребете бульонните очи, две капки, през деня два пъти.
Инфузия на горчица, хвощ, боровинки и листа от бреза
жълтениче
Това е голямо лечебно растение. Една чаена лъжичка жълтениче се раздробява и се излива 100 мл. вода. Съдържанието се държи за няколко секунди на огъня и след това се оставя да се влее. Филтрирайте и поставете съдържанието в хладилника. Погребват очите си три пъти на ден, по три капки за един месец.
Ретикуларната мембрана на очната ябълка е слой, отговорен за визуалното възприятие на околната среда. Заболяванията на ретината имат сериозни последствия, които засягат зрителната острота. В напреднал стадий, без подходящо медицинско лечение, деветдесет процента от случаите водят до пълна слепота.
Определена възрастова група на риска при заболявания на очната ябълка не съществува, тя засяга както възрастните, така и новородените. Рискът от развитие на заболяване, свързано с очната мембрана, съществува при хора, страдащи от късогледство и диабет. Диагнозата на заболяването на ранен етап позволява своевременна медицинска намеса и спиране на развитието на патологията.
Промените, засягащи структурата на очната ябълка, имат различни причини. В някои ситуации не е възможно да се идентифицират заболяванията на ретината в ранните етапи.
Заболяването засяга следните области:
- Централната част - тук са разположени: съдовата система и зрителния нерв.
- Периферната част е областта на фоторецепторите, състоящи се от пръти и конуси.
Причини за заболяването
Увреждане на ретината може да бъде причинено от различни наранявания, възникване на възпалителни процеси, инфекции и миопатия. Наличието на следните заболявания може да доведе до започване на патологични промени:
- хипертония;
- захарен диабет;
- атеросклероза.
Например, ретинопатията - разработена на фона на захарен диабет, заболяване, което не може да се лекува. Прогресирането на заболяването може да бъде блокирано, но не е възможно напълно да се възстанови зрението.
Първите симптоми на заболяването на ретината могат да се проявят под формата на различни "мухи" пред очите, загуба на цветово възприятие и острота на зрението. Въпреки това, в много случаи в началните етапи на заболяването не се проявява.
Дистрофия на ретината на очната ябълка
Характерна особеност на заболяването е нарушение на съдовата система на очната ябълка. Това заболяване на ретината при възрастни хора се диагностицира доста често. В допълнение, високата степен на късогледство може също да доведе до развитието на болестта, тъй като визуалните органи се увеличават. След разширяването на окото, ретината се увеличава, разтяга и изтънява. Симптомите могат да бъдат следните:
- загуба на острота на възприятието;
- проблеми със зрителното възприятие в здрача;
- проблеми, свързани с изчезването на периферното зрение.
За да се спре прогресията на заболяването, е необходима своевременна намеса. Обикновено дистрофията на ретикуларната област на очната ябълка се третира с лазерно оборудване. Ретината се спойка към съдовете с помощта на лазер, за да се избегне разкъсването му. Операцията е безвредна и няма катастрофални последици за тялото.
 Всички болести могат да се разделят на три групи: дистрофични, възпалителни и съдови
Всички болести могат да се разделят на три групи: дистрофични, възпалителни и съдови Тумор на ретината
Заболяването се разделя на две категории:
- доброкачествена;
- злокачествен.
Заболяването е наследствено и в седемдесет процента от случаите се проявява на възраст от една година. Често заболяването засяга и визуалните органи. Първите етапи на развитие не показват симптоми и се откриват само по време на ултразвуковата процедура. Без необходимото лечение туморът се локализира в рамките на вътреочната област.
За абсолютна победа е необходимо да се започне лечение веднага след диагнозата. За лечение се използва методът на замразяване и фотокоагулацията.
кръвоизлив
Увреждането на съдовата система може да доведе до такива последствия като загуба на зрението, дистрофия на ретината, отлепване на ретината и образуване на глаукома. Причината е в проблемите, свързани с кръвоносните съдове и запушени артерии.
Този тип заболяване може да бъде причинено от ефектите на захарен диабет, проблеми със работата на сърдечния мускул, както и механични наранявания и наранявания. Пациентите се оплакват от влошаване на възприятието и усещания за петна в очната ябълка. Лечението може да се извърши както с помощта на лекарства, така и с операция.
Увреждане на съдовата система
Тази категория включва повечето от заболяванията, които провокират промени в структурата на съдовата система. Увреждането на кръвоносните съдове е на първо място в списъка на болестите, които водят до пълна слепота. Заболяванията водят до нарушен метаболизъм на хранителните вещества на очната ябълка, което води до нарушаване на фоторецепторите. Заболяването е опасно от развитието на различни видове кръвни съсиреци.
 Най-чести са дистрофичните заболявания на ретината.
Най-чести са дистрофичните заболявания на ретината. Периферна дегенерация на ретината
Това нарушение на ретината води до появата на разредени зони, в резултат на което се появяват пропуски. Усложненият стадий на заболяването може да доведе до откъсване на ретикуларния слой и загуба на зрителното възприятие. Съвременната медицина е напълно способна да повлияе на болестния процес и да спре разрушителните ефекти.
Хората, изложени на риск от миопия, са изложени на риск. Увеличаването на размера на очната ябълка, забавя притока на кръв в кръвоносните съдове и ретината, спира да получава необходимото количество хранителни вещества. Неговата структура става хлабава и разнородна. Появата на различни огнища в окото може да бъде предшественик на заболяването.
Заболяването е генетично. Постоянен нервен стрес, лоша екология, инфекции, физическо натоварване, усложнения по време на бременност - всичко това може да доведе до появата на първите симптоми. Симптомите на заболяването на ретината, често срещано явление за възрастните хора. Ето защо е много важно редовно да се диагностицира заболяването при офталмолога.
Отлепване на ретината
Отлепването на ретината на очната ябълка е патология, която изисква незабавно хирургично лечение. Заболяването се състои в отделянето на ретината от обвивката, състояща се от съдове. Резултатът може да бъде нарушение на цялата кръвоснабдяване на органите на зрението и смъртта на фоторецепторите. Без навременна хирургична интервенция, винаги предизвиква пълна слепота.
Външните части на ретината имат тясна връзка със стъкловидното тяло. Естественото стареене на тялото води до намаляване на размера на стъкловидното тяло. Когато е изключен от мрежата, се появява пролука, в която прониква течността. Заболяването може да бъде причинено от:
- резултат от травматично увреждане на мозъка;
- механично увреждане на очната ябълка;
- следствие от хирургическа намеса;
- дистрофия на оптичния орган;
- миопия.
Разкъсване на ретината
За сълзи на ретината, най-често склонни към хора, страдащи от късогледство, тъй като развитието на заболяването засяга цялата структура на очната ябълка. Симптомите на заболяването са ярки светкавици в окото и появата на черни нишки. В ранен стадий, краищата в зоната на празнината започват да се отлепят и на по-късните етапи ретината се отлепя напълно.
За лечение в ранните стадии на заболяването се използва лазерна техника. Засегнатите участъци се подсилват чрез лазерна коагулация. В областите, подложени на такова въздействие, се образуват "сраствания", чиято цел е да се създаде силна връзка между ретикуларната област на очната ябълка и съдовата система.
Макулна дегенерация
Макула - сегмент на окото, имащ форма на сфера. Тук е огромен брой рецептори. Макула играе голяма роля в визуалните процеси, които се случват, когато човек фокусира визията си върху близко разположени обекти. Макулната дегенерация е процес на формиране на патология, който води до силно намаляване на качеството на възприятието. Първоначалните стадии на заболяването са придружени от следните симптоми:
- кривина на формата на обектите;
- поява на воал в зрителната област;
- трудност при четене, поради загуба на писма;
- затъмняване на възприятието.
Заболяването се разделя на две форми: суха и влажна. Сухата форма на заболяването е съпътствана от бавно развитие на дегенеративни промени, които произтичат от проблеми с кръвообращението. Влажната форма на макулна дегенерация засяга предимно съдовата система. Тялото започва да създава дефектни съдове, стените на които са много тънки. Чрез такива съдове, течност навлиза в ретината, което причинява подуване и кръвоизлив. На по-късен етап е възможно появата на микроскопични белези, което нарушава работата на централното зрение.
Лечението на дегенерацията на макулата зависи пряко от стадия на заболяването, при което пациентът търси помощ. В зависимост от този фактор, офталмологът може да избере формата на експозиция.
Лазерният ефект, използван при лечението на заболявания на ретината, беше дискутиран по-горе. Друг метод може да бъде въвеждането на лекарства директно в стъкловидното тяло чрез инжектиране. Лекарството има блокиращи свойства и не позволява на развиващите се засегнати съдове да растат. Днес повечето медицински центрове използват лекарства като LUCENTIS и EILEA.
ретинит
Ретинитът е възпаление на ретината, което може да бъде едностранно и двустранно. Заболяването е инфекциозно или алергично. Причината за заболяването може да бъде сифилис, наличие на гнойни и вирусни инфекции, СПИН.
В зависимост от местоположението на ретината, заболяването може да проявява различни симптоми. Основните, които могат да бъдат обобщени, са постепенното влошаване на качеството на зрението и стесняване на зрителното поле. В малка част от случаите заболяването се локализира в малки области, като впоследствие се разпространява в ретината. Късната диагноза на заболяването може да причини загуба на зрението. Специалистите препоръчват лечение на ретинит с редица лекарства.
 Всички заболявания на ретината се развиват безболезнено, тъй като вътрешната обвивка на окото няма чувствителна инервация.
Всички заболявания на ретината се развиват безболезнено, тъй като вътрешната обвивка на окото няма чувствителна инервация. ангиопатия
Ангиопатия на очната ябълка - заболяване, което засяга съдовата система, най-често заболяването е следствие от дистония, хипертония и захарен диабет.
Увреждането на кръвоносната система най-често се изразява в спазми и порязвания на зрителните органи.
Ефектът от диабета
Диабетната ретинопатия е заболяване, причинено от диабет. По време на хода на заболяването се засяга съдовата система на ретината на окото. Първите симптоми могат да бъдат:
- появата на плаващи петна;
- вид на завеса;
- мъгла пред очите
Късният стадий на заболяването се характеризира с пълна загуба на зрението. Дългосрочното развитие на диабета води до увреждане на съдовата система на очната ябълка. Съдовете стават по-тънки, много капиляри са запушени и новооткритите съдове имат повредена структура. Много често се появяват белези в областта на засегнатите тъкани. Според проучването е установено, че хората, страдащи от диабет в продължение на много години, сто процента податливи на ретинопатия.
заключение
Представеният списък е само малка част от заболяванията, свързани с органите на зрението. Проблеми с ретината на очната ябълка могат да имат характер на изгаряния, отоци и травми на ретината, които в повечето случаи имат вредно въздействие върху зрителните органи. Лечение на заболявания на ретината, много е важно да се извърши своевременно и само в този случай можете да разчитате на положителен резултат. За да поддържате зрението си здрави, трябва да посетите офиса на офталмолог поне веднъж годишно.
- VKontakte 0
- Google+ 0
- добре 0
- Facebook 0