เมื่อแรกเกิดดวงตาของเด็กจะมีรูปร่างและพร้อมที่จะมองโลกรอบตัวพวกเขา แต่มีคุณสมบัติหนึ่งของโครงสร้าง ลูกตา ในทารกแรกเกิดเกี่ยวกับการติดต่อระหว่างขนาดของตาและความแข็งแรงของอุปกรณ์แสงของมัน หากวัดอัลตร้าซาวด์ตามขนาดของดวงตาในเด็กแรกเกิดเส้นผ่านศูนย์กลางประมาณ 16.2 มม. (ในผู้ใหญ่ขนาดของดวงตาเท่ากับ 24 มม.) สิ่งนี้เป็นที่เข้าใจได้เพราะดวงตาจะต้องเติบโตขึ้นเช่นเดียวกับอวัยวะอื่น ๆ ของเด็ก
ในเวลาเดียวกันในปีแรกของชีวิตพลังการหักเหของแสงของอุปกรณ์สายตา (การหักเหของแสง) ไม่สอดคล้องกับขนาดของลูกตา ในการพัฒนาตามปกติมันค่อนข้างอ่อนแอและสิ่งนี้เรียกว่า สายตายาวเช่นการหักเหของแสง «+» .
ที่ สายตายาว ภาพไม่ได้มุ่งเน้นไปที่เรตินาโดยตรง แต่การโฟกัสจะเหมือนอยู่หลังตา ความสัมพันธ์ระหว่างขนาดของลูกตาและระบบออพติคอลที่สร้างขึ้นโดยธรรมชาติไม่ใช่แค่ “ หุ้น” ของภาวะสายตายาวซึ่งโดยปกติแล้ว 2-4 diopters จะถูกบริโภคไปเรื่อย ๆ เมื่อดวงตาของเด็กโตขึ้น โดยปกติแล้วอายุ 7-10 ปีลูกตาจะถึงขนาดเต็มที่ ในเวลาเดียวกันการโฟกัสของภาพจะย้ายไปยังเรตินาโดยตรงดังนั้นขนาดของตาและความสามารถในการหักเหของแสงของอุปกรณ์ออพติคอล เงื่อนไขนี้เรียกว่า emmetropia, นั่นคือการหักเหศูนย์ - ไม่ «+» และไม่ «-» .
หากด้วยเหตุผลบางอย่างขนาดของดวงตายังคงเพิ่มขึ้นจากนั้นโฟกัสของภาพจะอยู่ด้านหน้าของเรตินาและความแข็งแรงของอุปกรณ์ออพติคัลจะแข็งแกร่งกว่าที่จำเป็น สถานะนี้เรียกว่า สายตาสั้นหรือ shortsightedness. การหักเหของแสงมีสัญญาณ «-» . ซึ่งหมายความว่าภาพของวัตถุที่อยู่ห่างไกลคลุมเครือและภาพของคนที่คุณรักชัดเจน ดังนั้นปรากฎว่าคนสายตาสั้นมองเห็นระยะทางไม่ดีและใกล้เข้ามา
มี สายตาสั้นหลายประเภท.
เรื่องแรกเกี่ยวข้องกับเรื่องต่าง ๆ เป็นมรดกตกทอดหรือ ความผิดปกติ แต่กำเนิด ในสภาพนี้สายตาสั้นเป็นโรคโดยเนื้อแท้และสามารถนำไปสู่ผลกระทบร้ายแรง สายตาสั้น แต่กำเนิดมักจะถูกตรวจพบในปีแรกของชีวิตและต้องมีการสังเกตระยะยาวโดยจักษุแพทย์
สายตาสั้นทางพันธุกรรมอาจเกิดขึ้นเมื่ออายุมากขึ้นมีความก้าวหน้าและต้องมีการติดตามผลอย่างสม่ำเสมอโดยจักษุแพทย์ แต่มีสายตาสั้นอีกประเภทหนึ่งซึ่งสัมพันธ์กับสภาพทางพยาธิวิทยาของดวงตาน้อยกว่าและไม่ใช่โรคในสาระสำคัญ
เหตุผลคืออะไร
ทุกวันนี้ผู้อยู่อาศัยเกือบสามในโลกของเราทุกคนมีสายตาสั้น เกือบ 30% ของนักเรียนในประเทศที่พัฒนาแล้ว (รวมถึงรัสเซีย) มองไม่เห็นในระยะไกลและใกล้ดีนั่นคือพวกเขามีสายตาสั้น และนี่เป็นเพราะไลฟ์สไตล์ทันสมัยของเรา การรับชมภาพที่ไม่เป็นระเบียบการไม่ปฏิบัติตามสุขอนามัยในการทำงานรวมถึงความกระตือรือร้นในการรับชมทีวีและเกมคอมพิวเตอร์เพิ่มขึ้นทุกปีที่ผ่านมาทั้งหมดนี้นำไปสู่การมีกล้ามเนื้อพิเศษจำนวนมากในดวงตาและกล้ามเนื้อกระตุก
ในเวลาเดียวกันสัญญาณแรกของสายตาสั้นจะปรากฏขึ้น:
การมองเห็นค่อยๆเริ่มเสื่อมลงในระยะไกล
เมื่อดูวัตถุที่อยู่ห่างไกลเด็กมักจะ“ เหล่”
อาจมีอาการไม่สบายอ่อนเพลียอย่างรวดเร็วปวดตาคันและปวดหัว
ทั้งหมดเหล่านี้เป็นสัญญาณของการพัฒนาสายตาสั้น "เท็จ" หรืออาการกระตุกที่พักที่เรียกว่า เงื่อนไขนี้สามารถย้อนกลับได้เนื่องจากไม่ได้เชื่อมต่อกับขนาดของลูกตา หากคุณดำเนินการในเวลาคุณสามารถหลีกเลี่ยงการปรากฏตัวของสายตาสั้นที่แท้จริงอยู่แล้วซึ่งขนาดของตาเกินกว่าบรรทัดฐาน
จะทำอย่างไรเพื่อหลีกเลี่ยงการเกิดขึ้นของสายตาสั้น?
ก่อนอื่นคุณต้องสร้างความเข้มแข็งให้ร่างกายการออกกำลังกายและการควบคุมอาหารที่สมดุล พูดง่ายๆคือเด็กไม่ควรนั่งเป็นเวลาหลายชั่วโมงบนโต๊ะหรือหลังทีวีและคอมพิวเตอร์ แต่นำไปสู่การมีสุขภาพดี
ประการที่สองการปฏิบัติตามข้อกำหนดของสุขอนามัยดวงตาและหากเป็นไปได้ข้อ จำกัด ของการมองเห็นในระยะใกล้
ข้อกำหนดเหล่านี้เรียบง่ายและมีสถานที่ทำงานที่เหมาะสมและมีท่าทางที่ถูกต้องในระหว่างการมองเห็น ทุกคนรู้ว่าเดสก์ท็อปควรมีแสงสว่างเพียงพอ แสงจากโคมไฟตั้งโต๊ะควรตกไปทางซ้าย (ถ้าเด็กถนัดขวา) ความสูงของโต๊ะและเก้าอี้ควรปรับให้เหมาะสม แต่นี่ไม่ใช่สิ่งสำคัญ สิ่งที่สำคัญ - ท่าที่ถูกต้องและท่าทางของเด็กที่โต๊ะ บ่อยครั้งที่เด็ก ๆ เข้ารับตำแหน่ง“ ขี้เกียจ” ที่โต๊ะ ในกรณีนี้โหลดของอุปกรณ์แสดงผลจะเพิ่มขึ้นอย่างมีนัยสำคัญและก่อให้เกิดการปรากฏตัวของสายตาสั้น "เท็จ" สอนเด็กให้ท่าที่ถูกต้อง: ด้านหลังตรงระยะห่างจากพื้นผิวโต๊ะถึงตาคือ 30-40 ซม. เด็กไม่ควร“ เอนกาย” บนโต๊ะด้วยร่างกายทั้งหมดของเขา แต่นั่งเพื่อไม่ให้แตะแม้แต่ขอบของมัน อย่าให้เด็กอ่านหนังสือนอนราบหรืออยู่ในตำแหน่งอื่น
สองสามคำเกี่ยวกับช่วงเวลาของการมองเห็น
ผู้ปกครองหลายคนเดือดร้อนจากคำถาม:“ เด็กสามารถดูทีวีหรือเล่นเกมคอมพิวเตอร์ได้มากแค่ไหน” ไม่มีบรรทัดฐานที่ชัดเจน หนึ่งสามารถพูดได้อย่างแน่นอนว่าทั้งในการดูทีวีและเล่นคอมพิวเตอร์จำเป็นต้องหยุดพัก - ทุก ๆ 30-40 นาทีเป็นเวลา 10-15 นาที โดยเฉพาะอย่างยิ่งมันเกี่ยวข้องกับเกมบนคอมพิวเตอร์ เมื่ออ่านหรือเขียนคุณควรปฏิบัติตามกฎที่โรงเรียนกำหนด: ระยะเวลาของบทเรียนคือ 40-45 นาทีระยะเวลาของการเปลี่ยนแปลงคือ 10-15 นาที
หากเด็กมีสายตาสั้น
สายตาสั้นเล็กน้อย (2-3 diopters) ไม่ใช่โศกนาฏกรรม เมื่อพิจารณาถึงปริมาณการมองเห็นที่เพิ่มขึ้นในปัจจุบัน - นี่คือการปรับตัวของร่างกายให้เข้ากับโหลดดังกล่าว ตาสายตาสั้นนั้นง่ายกว่าที่จะทำงานใกล้กว่าตาแหน่งอื่น ๆ สิ่งสำคัญในสถานการณ์นี้คือการหยุดหรือชะลอความก้าวหน้าของสายตาสั้นและป้องกันการพัฒนาของภาวะแทรกซ้อน
การป้องกันการลุกลามของสายตาสั้นนั้นรวมถึงการออกกำลังกายหลายรูปแบบที่ออกแบบมาเพื่อเสริมสร้างกล้ามเนื้อตา พวกเขาจะดำเนินการภายใต้คำแนะนำของแพทย์ แต่การออกกำลังกายที่สำคัญที่สุดนั้นถูกคิดค้นขึ้นเมื่อหลายปีก่อน -“ ฉลากบนกระจก”
ออกกำลังกาย "ฉลากบนกระจก"
เด็กคนนั้นยืนอยู่หน้ากระจกหน้าต่างและถือไว้ข้างหน้าเขาในระยะ 30-40 เห็นวัตถุใด ๆ (ปากกาดินสอแม้แต่เพียงนิ้วของคุณ) ในขั้นต้นมุมมองจะถูกนำทางผ่านกระจกหน้าต่างไปยังวัตถุใด ๆ ในระยะไกลยังคงดีกว่า (รถยนต์บ้านต้นไม้ป้าย)
วัตถุที่เลือกได้รับการแก้ไขเป็นเวลาสองสามวินาทีจากนั้นความรวดเร็วจะถูกถ่ายโอนไปยังวัตถุใกล้มือในมือของเด็ก วัตถุใกล้นี้ได้รับการแก้ไขด้วยการเหลือบมองสองสามวินาทีจากนั้นการแก้ไขภาพจะถูกถ่ายโอนกลับไปยังวัตถุระยะไกล ดังนั้นเด็กจึงเพ่งมองไปที่ระยะไกลจากนั้นจึงเข้าใกล้เรื่อง แบบฝึกหัดนี้แนะนำให้ทำ 7-10 นาทีวันละหลายครั้ง
นอกเหนือจากวิธีการที่กล่าวมาข้างต้นการใช้ยากำจัดอาการกระตุกของกล้ามเนื้อตาที่เกิดขึ้นเพื่อตอบสนองต่อการรับแรงกดทับที่เพิ่มขึ้นนั้นถูกนำมาใช้อย่างกว้างขวาง นี่คือความสำเร็จโดยปลูกฝังหยดพิเศษในสายตา กำหนดการรักษาดังกล่าวเฉพาะแพทย์ เขาเขียนใบสั่งยาสำหรับหยดกำหนดเวลาของการปลูกฝังและดูแลกระบวนการรักษา อย่าใช้ยาหยอดด้วยตัวเอง
บ่อยครั้งที่ความผิดปกติของการทำงานต่าง ๆ ในร่างกายของเด็กสามารถส่งผลทางอ้อมต่อการลุกลามของสายตาสั้นได้ นี้ส่วนใหญ่เกี่ยวข้องกับความผิดปกติของการไหลเวียนโลหิตในกระดูกสันหลังส่วนคอซึ่งสามารถเชื่อมโยงกับท่าที่ไม่ถูกต้องอาการกระตุกของหลอดเลือดเช่นเดียวกับสถานะทางจิตอารมณ์ของเด็ก เพื่อระบุความผิดปกติที่เกี่ยวข้องเหล่านี้ก็จะแนะนำให้รับ: การตรวจ Doppler ของเรือของกระดูกสันหลังส่วนคอ, เอ็กซ์เรย์ในส่วนเดียวกันให้คำปรึกษากับนักประสาทวิทยา ขึ้นอยู่กับข้อมูลที่ได้รับมีการกำหนดขั้นตอนการรักษาเพิ่มเติม: การรักษาทางกายภาพบำบัดการออกกำลังกายกายภาพบำบัดการนวด
สายตาสั้นอันตรายคืออะไร?
ผู้ปกครองส่วนใหญ่กลัวว่าเด็กจะสวมแว่น สายตาสั้นนั้นไม่ใช่ปัญหา สิ่งที่สำคัญที่สุดสำหรับสายตาสั้นคือการพัฒนาของภาวะแทรกซ้อน ในบางกรณีตาที่ขยายจะนำไปสู่การพัฒนาของ dystrophy ของจอประสาทตา
เสื่อม - สิ่งเหล่านี้เป็นส่วนของเรตินาที่อ่อนแอและบางซึ่งไม่ช้าก็เร็วอาจนำไปสู่ภาวะแทรกซ้อนที่น่ากลัวยิ่งขึ้น - ม่านตานี่เป็นปัญหาที่ร้ายแรงอยู่แล้วและอาจสูญเสียการมองเห็นไปด้วย ดังนั้นเด็กที่มีสายตาสั้นจำเป็นต้องตรวจสอบอวัยวะทุกหกเดือน
น่าเสียดายที่ในเด็กอายุต่ำกว่า 7 ขวบแทบจะเป็นไปไม่ได้เลยที่จะจำแนกสายตาสั้นเริ่มต้นด้วยตาเปล่า แต่ถ้าการมองเห็นลดลง 70-80% มันก็จะปรากฏชัดเจน เด็กมักจะสะดุดปีนลงบันไดอย่างรุนแรงเริ่มเหล่ ผู้ปกครองต้องระวังว่าเด็กมักจะไม่สังเกตเห็นการลดลงของการมองเห็นโดยเฉพาะอย่างยิ่งหากเกิดขึ้นทีละน้อย ดังนั้นแม้ในกรณีที่ไม่มีข้อร้องเรียนของเด็กควรจะแสดง จักษุแพทย์เด็ก อย่างน้อยปีละครั้ง นี้จะช่วยให้เวลาในการตรวจสอบโรคตาในลูกน้อยของคุณและพัฒนากลยุทธ์การจัดการและการรักษาติดตาม
ขั้นตอนของการพัฒนา. เมื่อถึงเวลาที่เกิดดวงตาจะมีเยื่อหุ้มทั้งหมดหากตัวอ่อน (ตารางที่ 3) ดำเนินการตามปกติ ดวงตาของทารกแรกเกิดแตกต่างอย่างมีนัยสำคัญในขนาด, มวล, โครงสร้างเนื้อเยื่อ, สรีรวิทยาและฟังก์ชั่นจากตาของผู้ใหญ่
ขั้นตอนของการพัฒนา. หลังจากการกำเนิดของเด็กตัววิเคราะห์ภาพต้องผ่านขั้นตอนการพัฒนาบางอย่างซึ่งมีห้า:
- การก่อตัวของพื้นที่ของจุดสีเหลืองและแอ่งกลางของจอประสาทตาในช่วงครึ่งแรกของปีของชีวิต; ของ 10 ชั้นของเรตินา "สี่ส่วนใหญ่ยังคงอยู่ - เหล่านี้คือเซลล์ภาพ, นิวเคลียสและเยื่อหุ้มเส้นขอบที่ไม่มีโครงสร้าง
- การเพิ่มขึ้นของความคล่องตัวในการทำงานของทางเดินสายตา - และการก่อตัวของมันในช่วงครึ่งแรกของปีของชีวิต;
- การปรับปรุงองค์ประกอบของเซลล์ภาพของเยื่อหุ้มสมองและศูนย์สายตาในช่วง 2 ปีแรกของชีวิต
- การขึ้นรูปและเสริมสร้างการเชื่อมต่อของเครื่องวิเคราะห์ภาพกับเครื่องวิเคราะห์อื่น ๆ ในช่วงปีแรกของชีวิต
- การพัฒนาทางสัณฐานวิทยาและหน้าที่ของเส้นประสาทสมองในช่วงอายุ 2-4 เดือนแรก
การก่อตัวของฟังก์ชั่นภาพของเด็กเกิดขึ้นตามขั้นตอนการพัฒนาทั้งห้านี้
ลูกตา. ลูกตา (กลมกลม) ของทารกแรกเกิดมีรูปร่างใกล้เข้าทรงกลม (รูปที่ 3) ตามข้อมูล echobiometric เฉลี่ยขนาดของ anteroposterior (sagittal) คือ 16.2 มม. โดยในปีนั้นจะเพิ่มเป็น 19.2 มม. 3 ปี - สูงถึง 20.5 มม., 7 - สูงสุด 21.1 มม., 1 - สูงสุด 22 มม., 15 ปีโดยประมาณ 23 มม. และ 20 -25 - 24 มม. ขนาดและรูปร่างของลูกตาในระดับหนึ่งขึ้นอยู่กับประเภทและขนาดของ ametropia หนึ่งหรืออีกประเภทหนึ่ง (สายตาสั้น, hypermetropia, emmetropia) ตัวแปรเหล่านี้สามารถกำหนดทางพันธุกรรม ความรู้เกี่ยวกับขนาดของดวงตามีความสำคัญอย่างยิ่งในการประเมินประเภทและระยะของพยาธิวิทยา (ต้อหินชนิดพิการ, สายตาสั้น, ฯลฯ )
เปลือกนอกหรือแคปซูลของดวงตาถูกแทนด้วยเนื้อเยื่อหนาทึบและแข็ง 9/10 ประกอบด้วยส่วนที่เป็นเส้นทึบแสงของลูกตาและ 1/10 ของส่วนที่โปร่งใสคือกระจกตา แคปซูลตามีความคล้ายคลึงกันในโครงสร้างของเยื่อดูรา มันทำหน้าที่ป้องกันกำหนดความมั่นคงของรูปร่างปริมาตรและในระดับหนึ่งน้ำเสียงของดวงตาเป็นโครงกระดูกสำหรับสิ่งที่แนบมาของกล้ามเนื้อตา; แคปซูลถูกแทงด้วยเส้นเลือดและเส้นประสาทรวมถึงเส้นประสาทตา
กระจกตา. กระจกตา (กระจกตา) เป็นโครงสร้างการหักเหแสงหลักของตา (รูปที่ 4) มันมีความโปร่งใส, เรียบ, เงางาม, มีพื้นผิวกระจก, รูปทรงกลม, ไม่มีภาชนะบรรจุ, ซึมผ่านได้, มีความไวสูง อุณหภูมิของกระจกตาในรอยแยกของ palpebral ที่เปิดอยู่ประมาณ 20 ° C ความกว้างของกระจกตาหรือเส้นผ่านศูนย์กลางแนวนอนในทารกแรกเกิดอยู่ที่เฉลี่ย 8-9 มม. ในแต่ละปี - 10 มม. โดย 11 ปี - 11.5 มม. ซึ่งเกือบสอดคล้องกับขนาดของกระจกตาใน (ผู้ใหญ่การเจริญเติบโตของกระจกตาเพิ่มขึ้นเนื่องจากขนาด การยืดและการทำให้ผอมบางของเนื้อเยื่อความหนาของกระจกตาส่วนกลางลดลงโดยเฉลี่ยจาก 1.5 ถึง 0.6 มม. และรอบนอกจาก 2.0 ถึง 1.0 มม. รัศมีของความโค้งของพื้นผิวด้านหน้าของกระจกตาของทารกแรกเกิดโดยเฉลี่ย 7.0 มม. เมื่ออายุมากขึ้นความแบนของมันเกิดขึ้น - และเป็นเวลาหลายปีค่าความโค้งเฉลี่ย 7.5 มม. เช่นเดียวกับในผู้ใหญ่ s. ความโค้งกระจกตามีสุขภาพดีมีตั้งแต่ "6.2-8.2 มิลลิเมตรซึ่งเป็นพื้นสอดคล้องกับชนิดและขนาดของการหักเหทางคลินิก
พลังการหักเหของกระจกตาแตกต่างกันไปขึ้นอยู่กับ "อายุแปรผกผันกับรัศมีของความโค้ง: ในเด็กในปีแรกของชีวิตมันเฉลี่ย 46 dptr และ 7 ปีในผู้ใหญ่มันประมาณ 44 dptr 0.5 diopters มากกว่าแนวนอนซึ่งเป็นสาเหตุที่เรียกว่าสายตาเอียงทางสรีรวิทยา
ชั้นผิวของกระจกตา - เยื่อบุผิวด้านหน้า (แบนหลายชั้น) - เป็นหลักที่ต่อเนื่องของเยื่อบุ พื้นผิวสองชั้นของมันงอกใหม่ได้ดีและรวดเร็วในกรณีที่เกิดความเสียหายทำให้ไม่มีเมฆ เยื่อบุผิวมีหน้าที่ป้องกันและเป็นตัวควบคุมปริมาณน้ำในกระจกตา ในทางกลับกันมันปกป้องมันจากอิทธิพลของสภาพแวดล้อมภายนอกโดยของเหลวที่เรียกว่าหรือชั้น precorneal
ภายใต้เยื่อบุผิวของกระจกตาตั้งอยู่และเชื่อมต่ออย่างหลวม ๆ กับมันเยื่อบุขอบด้านหน้า (เปลือกโบว์แมน); มันไม่มีโครงสร้างไม่ยืดหยุ่นมีความเสียหายซึ่งไม่สามารถสร้างใหม่ได้ดังนั้นความขุ่นยังคงอยู่ในบริเวณที่เกิดความเสียหาย
stroma (ตัวของมันเองคือสารหลัก) ของกระจกตาตั้งอยู่ใต้เยื่อหุ้มเส้นขอบด้านหน้าและผสานเข้ากับมันโดยไม่มีขอบที่เด่นชัด นี่คือชั้นที่สำคัญและใหญ่ที่สุดซึ่งมีความหนาสูงสุด 0.5 มม.
ด้านหลังสโตรมาอยู่ด้านหลังของเยื่อหุ้มเนื้อเยื่อ (Descemet's membrane); มันมีความทนทานยืดหยุ่นได้ดีในกรณีที่เกิดความเสียหาย ความหนาของเมมเบรนนี้เพิ่มขึ้นในบริเวณของลิมบัสมันจะกระจายและมีส่วนร่วมในการก่อตัวของโครงกระดูก trabeculae ของมุมห้องด้านหน้า
ข้างในกระจกตาถูกปกคลุมด้วยเอ็นโดทีเลียม ประกอบด้วยเซลล์หกเหลี่ยมปริซึมชั้นเดียวมันจะสร้างใหม่อย่างรวดเร็วในกรณีที่เกิดความเสียหาย เช่นเดียวกับเยื่อหุ้มเซลล์ด้านนอกและด้านใน endothelium ทำหน้าที่กั้นมีส่วนร่วมในการก่อตัวของอุปกรณ์ trabecular ของมุมห้องด้านหน้า
กระจกตามีประมาณ 18% ของคอลลาเจนที่ชัดเจนของต้นกำเนิด mesenchymal, ประมาณ 2% ของ mucodolysaccharides, โปรตีน (อัลบูมิน, โกลบูลิน), ไขมัน, วิตามิน C, B2, และมากถึง 80% ของน้ำ
โภชนาการของกระจกตาส่วนใหญ่เกิดจากการไหลเวียนของเลือดในช่องท้องหนา ในระดับหนึ่งความมีชีวิตของกระจกตาเกิดจากการแทรกซึมของสารอาหารจากความชื้นของช่องหน้าม่านตา
การปกคลุมด้วยเส้นประสาทที่ละเอียดอ่อนของกระจกตาจะดำเนินการโดยเส้นประสาท trigeminal จำนวนปลายประสาทมีขนาดใหญ่เป็นพิเศษในชั้นผิวซึ่งทำให้เกิดความไวสูงมาก
ในช่วงเดือนแรกของชีวิตเด็กกระจกตาไม่รู้สึกตัวเนื่องจากการพัฒนาหน้าที่ของเส้นประสาทสมองที่ยังไม่สิ้นสุด ในช่วงเวลานี้การโจมตีที่อันตรายโดยเฉพาะอย่างยิ่งในถุง conjunctival สิ่งแปลกปลอมซึ่งไม่ทำให้เกิดการระคายเคืองดวงตาความเจ็บปวดและความกังวลของเด็กและดังนั้นอาจทำให้เกิดความเสียหายอย่างรุนแรงต่อกระจกตา (keratitis) จนกว่าจะถูกทำลาย ในเรื่องนี้ในช่วงปีแรกของชีวิตของเด็กแพทย์ในกระบวนการอุปถัมภ์เด็กควรดำเนินการตรวจสอบถุง conjunctival และกระจกตาอย่างละเอียดถี่ถ้วน ในเด็กอายุหนึ่งปีความไวของกระจกตาเกือบจะเหมือนกับในผู้ใหญ่
ปกคลุมด้วยเส้นประสาท trophic ของกระจกตาให้บริการโดยประสาท trophic ที่มีอยู่ในองค์ประกอบของเส้นประสาท trigeminal และใบหน้า ระบบประสาทที่เห็นอกเห็นใจมีส่วนร่วมในการควบคุมการเผาผลาญของกระจกตา
Microphthalmos - โรคตาที่หายากมีเอกลักษณ์เฉพาะด้วยการลดขนาดของลูกตา ปัญหาส่วนใหญ่เกิดขึ้น แต่กำเนิดและวินิจฉัยได้ง่าย การกำหนดสถานะของมันมีความสำคัญในทุกช่วงอายุและทุกช่วงเวลาเนื่องจากมันเป็นสิ่งสำคัญที่จะต้องรู้ว่าผลที่ตามมานั้นสามารถเกิดขึ้นได้หรือไม่และสามารถกำจัดได้
ตามกฎจักษุแพทย์วินิจฉัย microphthalmos ในกรณีที่ความยาวของแกนลูกตาน้อยกว่าปกติ ในกรณีนี้มันมักจะไม่เกินยี่สิบเอ็ดมิลลิเมตรในผู้ใหญ่และสิบเก้าในเด็ก ในหลายกรณีพื้นหลังของพยาธิวิทยาจะถูกตรวจสอบจนสูญเสียทั้งหมด
 Microphthalmus เป็นการลดขนาดของลูกตา มักจะรวมกับข้อบกพร่องของตา
Microphthalmus เป็นการลดขนาดของลูกตา มักจะรวมกับข้อบกพร่องของตา สาเหตุของการเกิด
สาเหตุหลักของ microphthalmos คือกระบวนการทางพยาธิวิทยาในมดลูก พวกเขาสามารถอักเสบและเสื่อมในธรรมชาติและมักเกิดขึ้นในระหว่างการพัฒนาของโรคติดเชื้อ ส่วนใหญ่มักเป็นโรคที่สืบทอดในลักษณะเด่น
 โรคนี้ยังสามารถได้รับ ท่ามกลางเหตุผลหลักในกรณีนี้:
โรคนี้ยังสามารถได้รับ ท่ามกลางเหตุผลหลักในกรณีนี้:
- toxoplasmosis;
- การผ่าตัดอวัยวะที่มองเห็นในวัยเด็ก
- fibroplasia retrolental;
- การฉายรังสีเอ็กซ์เรย์ในวัยเด็ก
อาการ
อาการที่เด่นชัดที่สุดของโรคคือขนาดของลูกตาที่แตกต่างจากปกติ นอกจากนี้พยาธิวิทยามักทำให้เกิดอาการต่อไปนี้:

ในบางกรณีพร้อมกับ microphthalmia, โรคอื่น ๆ การพัฒนาสามารถสังเกตได้
ในการเชื่อมต่อกับลักษณะที่ซับซ้อนของโรคพัฒนาการในเด็กในกรณีที่มีอย่างน้อยหนึ่งก็จะแนะนำให้ตรวจสอบอย่างรอบคอบและตรวจสอบผู้ป่วยเป็นระยะสำหรับการปรากฏตัวและความก้าวหน้าของผู้อื่น
ภาวะแทรกซ้อนที่เป็นไปได้
ในกรณีที่การพัฒนาของโรคไม่หยุดในเวลาอาจมีความเป็นไปได้สูงที่สูญเสียการมองเห็นอย่างสมบูรณ์ ดังนั้นการวินิจฉัยที่ทันเวลาเป็นสิ่งจำเป็นโดยเฉพาะอย่างยิ่ง ช่วงแรก ๆ. ในระดับสูงของความก้าวหน้าโรคสามารถทำให้เสียลักษณะที่ปรากฏอย่างจริงจัง
การรักษา
การรักษาด้วยวิธี microphthalmic ยังมีประสิทธิภาพ อย่างไรก็ตามในระยะแรกของความก้าวหน้าของพยาธิวิทยาสามารถหยุด หากผู้ป่วยสูญเสียการมองเห็นอย่างสมบูรณ์เขาจะได้รับการทำศัลยกรรมความงาม ตอนแรกการแก้ไขด้วยแว่นตาแบบยืดได้มักจะแสดง 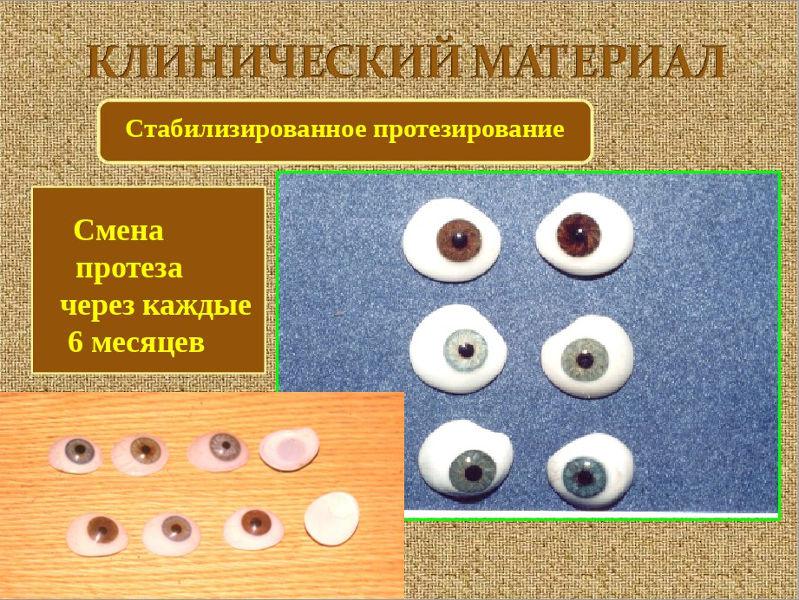
วิธีการใช้ยา
ยาในการรักษา microphthalmia ใช้เป็นวิธีเพิ่มเติมเท่านั้น ดังนั้นในกรณีนี้ให้ใช้น้ำยาฆ่าเชื้อ:
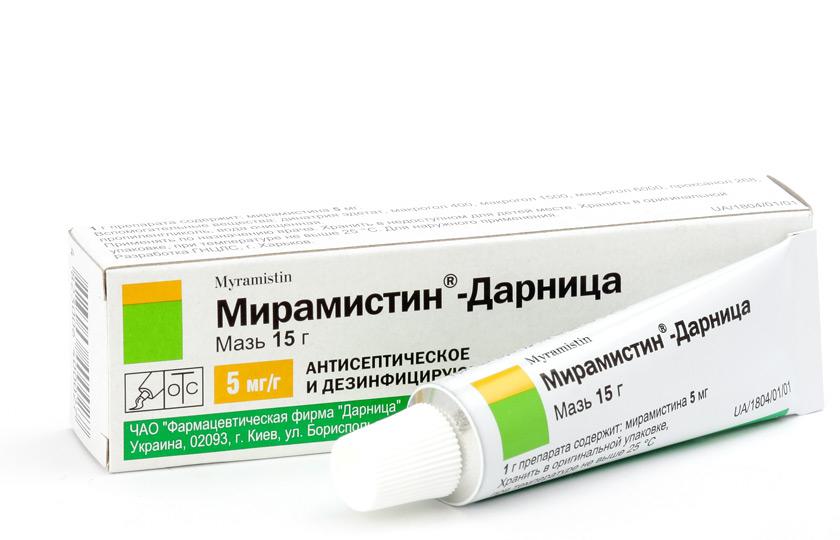
เมื่อสวมใส่โซลูชั่นเทียมจะต้องใช้ด้วยความระมัดระวัง สำหรับฟันปลอม ยาหยอดตา ไม่แนะนำ
ผ่าตัด
การผ่าตัดรักษาโรคตามกฎมีกำหนดไม่เร็วกว่าอายุเจ็ดถึงแปดปี มันจะดำเนินการในการปรากฏตัวของโรคต้อหิน, ม่านตาและต้อกระจก นอกจากนี้ยังสามารถทำการศัลยกรรมเพื่อปรับปรุงลักษณะที่ปรากฏด้วยการติดตั้งขาเทียมที่ตามมา
การป้องกัน
วิธีการป้องกันหลักเพื่อป้องกันการพัฒนาของ microphthalmia คือการเยี่ยมชมโรงพยาบาลเป็นระยะและตรวจสอบกับจักษุแพทย์ การวิเคราะห์ Agen ของแต่ละขั้นตอนของโรคและการเปลี่ยนแปลงในอวัยวะของการมองเห็นซึ่งมันสร้างขึ้น
เพื่อหลีกเลี่ยงการปรากฏตัวของ microphthalmia พิการ แต่กำเนิดในระหว่างตั้งครรภ์มันเป็นสิ่งสำคัญในการสังเกตการรับประทานอาหารดูแลสุขภาพทั่วไปของร่างกายเช่นเดียวกับที่จะพบแพทย์ หลังคลอดลูกการตรวจเป็นระยะโดยแพทย์เฉพาะทางรวมถึงจักษุแพทย์เป็นสิ่งจำเป็น สิ่งนี้จะช่วยหลีกเลี่ยงสาเหตุที่เป็นไปได้ของการปรากฏตัวของโรค
วีดีโอ
ผลการวิจัย
Microphthalmus เป็นหนึ่งในโรคที่ร้ายแรงของอวัยวะของการมองเห็นที่แทบจะไม่คล้อยตามการรักษาด้วยการคืนค่าการทำงานเต็มรูปแบบ อย่างไรก็ตามการป้องกันของโรคนี้เป็นไปได้แม้กระทั่งก่อนที่จะเกิดของเด็กเช่นเดียวกับในวัยเด็ก ในกรณีที่ตาถูกทำลายด้วยโรคนี้การรักษาจะลดลงเพื่อหยุดการลุกลามของอาการเช่นเดียวกับการปรับปรุงลักษณะที่ปรากฏของผู้ป่วยด้วยความเป็นไปได้ของขาเทียม
ลูกตาของทารกแรกเกิดและในช่วงปีแรกของชีวิตมีขนาดค่อนข้างใหญ่เมื่อเทียบกับร่างกาย
การเจริญเติบโตของลูกตาที่เข้มข้นที่สุดนั้นเกิดขึ้นในช่วงปีแรกของชีวิตลูก สองปีลูกตาจะเพิ่มขึ้นประมาณ 40% และในช่วงปี 20-21 - เพิ่มขึ้น 1.5 เท่าเมื่อเทียบกับทารกแรกเกิด ดวงตาของทารกแรกเกิดมีน้ำหนัก 2.3 กรัมและในผู้ใหญ่มันหนักกว่า 3 เท่า - 7.5 กรัมดังนั้นในทารกแรกเกิดมวลของดวงตาทั้งสองข้างที่สัมพันธ์กับน้ำหนักตัวคือ 0.24% และสำหรับผู้ใหญ่เท่านั้น 0.02%
จากนั้นการเจริญเติบโตของลูกตาจะชะลอตัวลงบ้างจากอายุประมาณ 12-14 ปีมันจะโตขึ้นอย่างมากจนถึง 20-21 ปี
ช่องหน้าม่านตาของทารกแรกเกิดตื้นและโดยปกติจะไม่เกิน 2 มม. ถึงระดับความลึก 3 มม. เช่นเดียวกับในผู้ใหญ่ในช่วงเดือนแรกของชีวิตที่มีการทำงานของ choroid
พลวัตของการเจริญเติบโตและการพัฒนาของกระจกตา
ในทารกแรกเกิดเส้นผ่าศูนย์กลางกระจกตาเฉลี่ย 9.4 มม. ค่อยๆเพิ่มขึ้นเป็น 11-11.5 มม. เช่นขนาดของผู้ใหญ่ อายุการใช้งาน 1 ปีสูงถึง 11.25 มม. การก่อตัวของความหนาและความโค้งของกระจกตาจะสิ้นสุดลงในปีที่สองของชีวิตของเด็ก พลังการควบคุมกระจกตาในทารกแรกเกิดมีมากกว่า 50 diopters และลดลงในอีก 3-5 ปีข้างหน้า การเปลี่ยนพลังงานการหักเหของกระจกตานั้นสัมพันธ์กับความแบนและการเพิ่มรัศมีของความโค้ง ในทารกแรกเกิดความโค้งของรัศมีด้านนอกของกระจกตาปกติประมาณ 7-7.3 มม. และในผู้ใหญ่ - 7.8-8.0 มม. ในผู้ใหญ่เส้นผ่าศูนย์กลางกระจกตา emmetropic มีค่าเฉลี่ย 11.6-11.7 มม. พื้นที่ทั้งหมดของกระจกตาบนพื้นผิวของมันคือ 1.3 cm2 ซึ่งเป็น 7% ของระนาบทั้งหมดของพื้นผิวของแคปซูลด้านนอกของลูกตา มวลรวมของกระจกตาอยู่ที่ประมาณ 180 มก. อัตราส่วนของพื้นที่ผิวหน้าของกระจกตาและพื้นผิวทั้งหมดของแคปซูลด้านนอกของลูกตาที่มีขนาดเส้นผ่าศูนย์กลาง 24 มม. สอดคล้องกับ 1: 15.6
รัศมีเฉลี่ยของความโค้งของกระจกตาอยู่ที่ 8 มม. และในผู้ชายมีค่ามากกว่าผู้หญิง 1.5% ความหนาของกระจกตาที่ได้จากการศึกษาในสัตว์ทดลองโดยอายุ 55 ปีในเขตภาคกลางคือ 0.539 มม. และบริเวณรอบนอก - 0.676 มม. ความหนาของกระจกตาระหว่างกึ่งกลางและรอบนอกมีตั้งแต่ 0.1 ถึง 0.3 มม. กระจกตาจะหักเหรังสีของแสงเป็นเลนส์นูนที่แข็งแรงเกินกำลังการหักเหของเลนส์ได้มากกว่า 2.5 เท่า พลังการหักเหของกระจกตามากกว่า 40 dptr, เลนส์ - ประมาณ 20 dptr ที่ที่พักในที่พัก
พลวัตของการเติบโตและการพัฒนาของเลนส์
เลนส์เด็กแรกเกิดเกือบเป็นทรงกลมมีพื้นผิวที่อ่อนนุ่มมากโปร่งใสและไม่มีสี ตลอดทั้งชีวิตเส้นใยเลนส์ใหม่ที่อยู่ในพื้นที่ปิดของกระเป๋าเลนส์ (แคปซูล) จะเติบโตและเพิ่มขึ้น สิ่งนี้นำไปสู่การเพิ่มขึ้นของความหนาแน่นสัมพัทธ์ของเลนส์มวลและปริมาตร ความหนาแน่นสัมพัทธ์ของเลนส์ตอนอายุ 20 คือ 1,034, 50 ปี - 1.072, 90 ปี - 1.113
ในผู้ใหญ่เส้นศูนย์สูตรเส้นผ่าศูนย์กลางของเลนส์ถึง 9-10 มม. ขนาดทัลคือ 3.7-5.0 มม. ความหนาของแคปซูลด้านหน้าคือ 11-15 ไมครอนด้านหลัง - 4-5 ไมครอน พื้นผิวด้านในของแคปซูลด้านหน้าประกอบด้วยเยื่อบุผิวลูกบาศก์ชั้นเดียวและโปร่งใส ความเข้มของเฉดสีเหลืองของเลนส์เพิ่มขึ้นตามอายุ
เมื่ออายุ 40-45 นิวเคลียสของเลนส์จะหนาแน่นและสูญเสียความยืดหยุ่น มาถึงตอนนี้มีการลดลงอย่างมีนัยสำคัญของที่พักและปรากฏการณ์ของสายตายาวตามอายุปรากฏขึ้น เมื่ออายุ 60 ปีความสามารถในการรองรับจะหายไปเกือบทั้งหมดเนื่องจากเส้นโลหิตตีบเด่นชัดของนิวเคลียสของเลนส์คริสตัล - การส่องกล้องทางผิวหนัง ในช่วงชีวิตนี้มีการพบแคปซูลหน้าเลนส์หนาถึง 17 ไมครอนและในโซน paracentral มากถึง 25 ไมครอน เขตเส้นศูนย์สูตร (เอนไซม์) ไม่ได้รับการเปลี่ยนแปลงอย่างมีนัยสำคัญในความหนาของมันเนื่องจากอายุ
หนึ่งในโรคที่พบบ่อยที่สุดในเด็กคือสายตาสั้นหรือสายตาสั้น ส่วนใหญ่มักจะปรากฏตัวที่อายุโรงเรียนของเด็กซึ่งมักจะเกี่ยวข้องกับการโหลดที่เพิ่มขึ้นในสายตา
ในปีแรกของชีวิตสายตาสั้นปรากฏในเด็ก 4-6% เนื่องจากการเจริญเติบโตของลูกตาในเด็กก่อนวัยเรียน, สายตาสั้นเป็นเรื่องปกติน้อยกว่า, แต่ในเด็กอายุ 11-13 ปี, สายตาสั้นเป็นที่สังเกตใน 14% ของกรณี
สายตาสั้นอาจมีมา แต่กำเนิดหรือได้มา
สาเหตุโดยตรงของสายตาสั้นคือการละเมิดสัดส่วนระหว่างความแข็งแรงของการหักเห (หักเห) และความยาวของแกนหน้า - หลังของตา
เนื่องจากมีการละเมิดอัตราส่วนของขนาดของดวงตาและการหักเหของแสงภาพของวัตถุจึงไม่ตกบนจอประสาทตา (เท่าที่ควร) แต่อยู่ด้านหน้า ดังนั้นภาพนี้จะเบลอ และมีเพียงเลนส์ลบหรือวิธีเข้าหาวัตถุเท่านั้นที่จะสามารถให้ภาพบนจอตานั่นคือชัดเจน
ปัจจัยเสี่ยงต่อการพัฒนาของสายตาสั้นคือ:
- การถ่ายทอดทางพันธุกรรม;
- ทารกเกิดก่อนกำหนดของทารกในครรภ์;
- ความผิดปกติ แต่กำเนิดของลูกตาเลนส์หรือกระจกตา;
- ต้อหิน แต่กำเนิด (เพิ่มความดันลูกตา);
- เพิ่มการโหลดภาพ;
- ความผิดปกติด้านสุขอนามัยภาพ
- โรคติดเชื้อ (รวมถึงบ่อย, โรคปอดบวม);
- โภชนาการที่ไม่ดีของเด็ก
- โรคทั่วไปบางชนิด (เบาหวาน, ดาวน์ซินโดรม, ฯลฯ )
ปัจจัยทางพันธุกรรมมีความสำคัญอย่างยิ่งสำหรับการพัฒนาของสายตาสั้น แต่มันไม่ได้เป็นโรคที่สืบทอดมา แต่เป็นความโน้มเอียงไปทางมัน ยิ่งไปกว่านั้นมันจะเพิ่มขึ้นอย่างมากหากสายตาสั้นมีทั้งพ่อและแม่
สายตาสั้น แต่กำเนิดอาจไม่ก้าวหน้าหากไม่มีความบกพร่องทางพันธุกรรม (ความอ่อนแอหรือความสามารถในการขยายตัวของลูกตาสูง) แต่ตามกฎแล้วจะรวมกันและนำไปสู่การสูญเสียการมองเห็นและความก้าวหน้าอย่างต่อเนื่อง การเปลี่ยนแปลงที่ไม่สามารถย้อนกลับของดวงตาเหล่านี้อาจทำให้เกิดความพิการได้ สายตาสั้นยังพัฒนาในกรณีของการรวมกันของความอ่อนแอของโรคต้อหินและตาขาว
ในบางกรณีทารกมีสายตาสั้นชั่วคราวชั่วคราว 90% ของทารกระยะเต็มมี“ สายตายาวกับระยะขอบ” ของ diopters 3-3.5 สายตายาวจึงเป็นบรรทัดฐานสำหรับเด็กทารก นี่เป็นเพราะดวงตามีขนาดเล็ก: แกนหน้า - หลังของดวงตาในทารกคือ 17-18 มม. โดย 3 ปีถึง 23 มม. ในผู้ใหญ่มันคือ 24 มม.
จะเห็นว่าการเจริญเติบโตที่ใหญ่ที่สุดของลูกตาเกิดขึ้นนานถึง 3 ปีและการก่อตัวเต็มรูปแบบจะประสบความสำเร็จใน 9-10 ปี ในช่วงเวลานี้มีการใช้“ การสำรอง” ของการมองการณ์ไกลและในที่สุดก็เกิดการหักเหตามปกติ
แต่ถ้าแรกเกิดมีสายตายาว 2.5 diopters (และน้อยกว่า) หรือการหักเหตามปกติโดยทั่วไปความน่าจะเป็นของการพัฒนาของสายตาสั้นในเด็กสูงมาก: "หุ้น" นี้ไม่เพียงพอที่จะเติบโตตามอายุของลูกตา
ในทารกที่คลอดก่อนกำหนดสายตาสั้นมีการพัฒนาใน 30-50% ของกรณี
แต่ก็ยังบ่อยขึ้นเด็ก ๆ พัฒนาสายตาสั้นได้รับความก้าวหน้าในช่วงปีของการศึกษาที่โรงเรียน
นี่คือการอำนวยความสะดวกโดย:
ผู้ปกครองบางคนเข้าใจผิดเชื่อว่าแว่นตาที่กำหนดให้กับเด็กมีส่วนทำให้ความก้าวหน้าของสายตาสั้น มันไม่ได้เป็น สายตาสั้นจะเพิ่มขึ้นเมื่อใช้แว่นตาที่มีการจับคู่ไม่ถูกต้องเท่านั้น
อาการ
 เด็กที่มีสายตาสั้นจะลดความสามารถในการมองเห็นมันเป็นเรื่องยากสำหรับเขาที่จะตรวจสอบวัตถุที่อยู่ไกล
เด็กที่มีสายตาสั้นจะลดความสามารถในการมองเห็นมันเป็นเรื่องยากสำหรับเขาที่จะตรวจสอบวัตถุที่อยู่ไกล สัญญาณแรกของสายตาสั้นในเด็กคือการลดลงของการมองเห็นในระยะไกลซึ่งทำให้เด็กเหล่ บางครั้งความบกพร่องทางสายตานี้เป็นเพียงชั่วคราวชั่วคราวย้อนกลับได้
อาการสายตาสั้นเป็นอาการล้าของดวงตาอย่างรวดเร็วเมื่ออ่านหนังสือเมื่อมองวัตถุใด ๆ ใกล้ ๆ เด็ก ๆ สามารถลองนำสายตาไปที่ข้อความขณะอ่านหรือเขียน
สายตาสั้นที่ตรวจพบในระยะนี้สามารถหยุดยั้งได้ดังนั้นจึงเป็นเรื่องสำคัญมากที่จะต้องแสดงให้เด็กเห็นว่าเป็นนักจักษุแพทย์อย่างสม่ำเสมอโดยไม่คำนึงถึงการร้องเรียน
ตาเหล่ที่แตกต่างในทารกอายุ 6 เดือน (หรือมากกว่า) อาจเป็นการรวมตัวของสายตาสั้น ในกรณีนี้จำเป็นต้องปรึกษาหารือกับนักจักษุแพทย์ด้วย
หลังจากผ่านไปหนึ่งปีการกระพริบตาบ่อยครั้งของทารกและความปรารถนาที่จะนำเรื่องใด ๆ เข้ามาใกล้ดวงตาอาจเป็นหลักฐานของสายตาสั้น
ในวัยเรียนเด็กอาจไม่เห็นข้อความที่เขียนบนกระดานดำและจากชั้นประถมศึกษาปีที่พวกเขาดูดีขึ้น การมองเห็นใกล้เคียงยังคงเป็นปกติ พวกนั้นยังทราบถึงความเหนื่อยล้าของดวงตาอย่างรวดเร็ว
เงื่อนไขดังกล่าวไม่เพียง แต่จะทำให้เกิดอาการสายตาสั้นเท่านั้น แต่ยังเป็นอาการกระตุกของที่พัก (นั่นคือมีอาการกล้ามเนื้อกระตุกของตาซึ่งควบคุมการหักเหของแสงของดวงตา) อาการกระตุกอาจเป็นการรวมตัวเพิ่มความตื่นเต้นง่ายขึ้นหรือปรากฏขึ้นเมื่อมีการละเมิดกฎระหว่างการอ่าน (แสงไม่เพียงพอท่าไม่ถูกต้อง ฯลฯ )
การปรากฏตัวของ "แมลงวันลอย" ต่อหน้าต่อตาอาจบ่งบอกถึงความซับซ้อนของสายตาสั้น - การเปลี่ยนแปลงแบบทำลายล้างในร่างกายน้ำเลี้ยง
สายตาสั้นประเภทนี้มี:
- สรีรวิทยา: ปรากฏในช่วงเวลาของการเจริญเติบโตของดวงตา;
- พยาธิสภาพ: จริงๆแล้วเป็นโรคสายตาสั้น; แตกต่างจากสายตาสั้นทางสรีรวิทยาโดยหลักสูตรก้าวหน้า;
- แม่และเด็ก: เกี่ยวข้องกับพลังงานการหักเหของแสงสูงเมื่อได้รับความเสียหายเนื่องจากต้อกระจก แต่กำเนิดหรือผลกระทบของยาบางชนิด
ในหลักสูตรสายตาสั้นไม่ก้าวหน้าและก้าวหน้า
ความรุนแรงของสายตาสั้นคือ:
- อ่อนแอ (มากถึง 3 diopters);
- ขนาดกลาง (3-6 diopters);
- แข็งแรง (สูงกว่า 6 diopters)
การวินิจฉัย
- การสำรวจเด็กและผู้ปกครอง: ช่วยให้คุณทราบถึงการปรากฏตัวของข้อร้องเรียนและเวลาของการปรากฏตัวของพวกเขาในระหว่างตั้งครรภ์และการคลอดการถ่ายโอนก่อนหน้านี้และ comorbidities ครอบครัวหรือปัจจัยทางพันธุกรรม
- การตรวจเด็กประกอบด้วย:
- การตรวจตาภายนอก: ช่วยให้ กำหนดตำแหน่งและรูปร่างของลูกตา;
- การตรวจโดยใช้ ophthalmoscope: การกำหนดรูปร่างและขนาดของกระจกตาการประเมินหน้าห้องตาตาเลนส์และร่างกายน้ำเลี้ยงการตรวจอวัยวะ ด้วยสายตาสั้นรอบหัวประสาทตา, ตรวจพบกรวยสายตาสั้น, การเปลี่ยนแปลงของแกร็นในอวัยวะ, ผิวคล้ำและเลือดออก, และแม้กระทั่งการปลดม่านตาด้วยสายตาสั้นสูงสามารถสังเกตได้;
- skiascopy (ใช้ ophthalmoscope และผู้ปกครอง skiascopic) เพื่อกำหนดประเภทของการหักเหและระดับสายตาสั้น;
- อัลตร้าซาวด์ช่วยในการกำหนดขนาดของแกนหน้า - หลังของดวงตาในการตรวจสอบการปรากฏตัวของภาวะแทรกซ้อน;
นานถึง 3 ปีมีการใช้วิธีการที่ระบุเท่านั้น แต่ผลลัพธ์จะถูกเปรียบเทียบกับข้อมูลก่อนหน้า (ที่ 3 และ 6 เดือน)
ตั้งแต่อายุ 3 จะมีการตรวจสอบการมองเห็นเพิ่มเติมโดยใช้ตารางพิเศษ ด้วยการเลือกใช้เลนส์ลดการมองเห็นสำหรับการแก้ไขสายตาระยะไกล: สิ่งนี้ช่วยให้คุณกำหนดระดับสายตาสั้นได้
มันเป็นไปได้ที่จะเปลี่ยน skiascopy ด้วย autorefractometry: หลังจาก atropinization 5 วันของดวงตา (การหยอดสารละลาย atropine เข้าไปในดวงตา) ตรวจสอบด้วยโคมไฟร่อง 2 สัปดาห์หลังจาก atropinization, เลนส์แก้ไขที่จำเป็นจะถูกกำหนดอีกครั้ง
เด็กนักเรียนมีความเสี่ยงในการพัฒนาสายตาสั้นดังนั้นควรมีการตรวจสอบความสามารถในการมองเห็นทุกปี การมองเห็นที่ลดลงในพวกเขาสามารถเป็นทั้งการปรากฏตัวของสายตาสั้นและอาการกระตุกของที่พัก
ดังนั้นการพิจารณาทั้งความสามารถในการมองเห็นและการหักเหนั้นเกิดขึ้นหลังจากการ atropinization 5 วัน ในกรณีของอาการกระตุกที่พักการตรวจจับการหักเหและการมองเห็นปกติ ในกรณีนี้มีการกำหนดการรักษาและแนะนำให้ตรวจโดยนักประสาทวิทยา
ในกรณีของสายตาสั้นการตรวจสอบซ้ำจะเปิดเผยการละเมิดการหักเหและการมองเห็นซ้ำอีกครั้งและการแก้ไขทำได้โดยการใช้เลนส์สายตาลบ สายตาสั้นในเด็กนักเรียนมักจะไม่รุนแรงหรือปานกลาง มันมักจะไม่คืบหน้าและไม่นำไปสู่ภาวะแทรกซ้อน
แต่เด็กดังกล่าวควรได้รับการตรวจโดยนักจักษุแพทย์ทุก ๆ 6 เดือนเพื่อที่จะไม่พลาดกระบวนการและการพัฒนาของภาวะแทรกซ้อน (การเปลี่ยนแปลงของม่านตาตีบตันและการขาดเลือด) ดังนั้นจึงควรเปรียบเทียบผลลัพธ์ของการตรวจสอบครั้งต่อไปกับข้อมูลก่อนหน้า
การเพิ่มขึ้นของสายตาสั้น 0.5-1 diopters ต่อปีบ่งบอกถึงความก้าวหน้าของกระบวนการที่ช้าและมากกว่า 1 diopter บ่งชี้ว่ามีความก้าวหน้าอย่างรวดเร็ว มันสามารถนำไปสู่การลดลงอย่างรวดเร็วและแม้กระทั่งการสูญเสียการมองเห็น, ภาวะแทรกซ้อนกลับไม่ได้ในจอประสาทตา (เลือดออก, น้ำตา, การปลด, การเปลี่ยนแปลงการทำลายล้าง) โดยปกติแล้วความก้าวหน้าเกิดขึ้นจาก 6 ถึง 18 ปี
การรักษา
 การเลือกจุดที่เหมาะสมและการใช้อย่างต่อเนื่องจะช่วยชะลอการลุกลามของโรค
การเลือกจุดที่เหมาะสมและการใช้อย่างต่อเนื่องจะช่วยชะลอการลุกลามของโรค การรักษาสายตาสั้นในวัยเด็กเป็นไปไม่ได้ คุณสามารถกำจัดมันได้หลังจาก 18-20 ปี การรักษาขึ้นอยู่กับระดับของสายตาสั้นประเภท (ก้าวหน้าหรือไม่ก้าวหน้า), ภาวะแทรกซ้อนที่มีอยู่
เป้าหมายของการรักษาสายตาสั้นในวัยเด็ก:
- การชะลอหรือหยุดการลุกลาม
- การป้องกันภาวะแทรกซ้อน
- การแก้ไขวิสัยทัศน์
เมื่อใช้สายตาสั้นแบบก้าวหน้าการรักษาที่เร็วขึ้นก็จะยิ่งช่วยรักษาสายตาเด็กได้มากขึ้น การขยายของสายตาสั้นน้อยกว่า 0.5 diopters ต่อปีได้รับอนุญาต
ในการรักษาสายตาสั้นวิธีการดังกล่าวถูกนำมาใช้:
- ยิมนาสติกตา
- การแก้ไขสายตา
- วิธีการทางพยาธิวิทยา
- การรักษาด้วยยา
- การรักษาทางกายภาพบำบัด
- การเสริมสร้างร่างกายโดยทั่วไปและการแก้ไขความผิดปกติของท่า;
- การผ่าตัดรักษา
ในระยะเริ่มต้นของการพัฒนาสายตาสั้น, การออกกำลังกายประจำวันพิเศษ ยิมนาสติกตา ซึ่งจะช่วยลดความเครียดและความเมื่อยล้าของดวงตา มีเทคนิคมากมายสำหรับการเสริมสร้างกล้ามเนื้อตา นักตรวจวัดสายตาจะช่วยให้คุณเลือกชุดการออกกำลังกายที่เฉพาะเจาะจง การออกกำลังกายดังกล่าวไม่ยากพวกเขาควรจะทำที่บ้านอย่างน้อย 2 p ต่อวัน
แพทย์บางคนทำการฝึกกล้ามเนื้อเลนส์ปรับเลนส์ในตู้ตา: ใส่เลนส์ลบและบวกเข้ากับแว่นตาพิเศษ
ด้วยสายตาสั้นที่อ่อนแอแพทย์บางครั้งเลือกแว่นตา“ ผ่อนคลาย” ที่มีเลนส์บวกอ่อน โปรแกรมคอมพิวเตอร์ยังใช้เพื่อการพักผ่อนที่บ้าน
นอกจากนี้ยังใช้แว่นตาพิเศษสำหรับการมองเห็นด้วยเลเซอร์ (Laser Vision) แว่นตาเจาะรูเหล่านี้เรียกว่า "แว่นตาฝึกอบรม" พวกเขาให้น้ำหนักตามที่ต้องการเพื่อกล้ามเนื้อตาที่อ่อนแอและผ่อนคลายมากเกินไป คุณต้องใช้มันเป็นเวลา 30 นาทีต่อวัน สามารถใช้เป็นมาตรการป้องกันสำหรับวัยรุ่นที่ใช้เวลานานกับคอมพิวเตอร์
สำหรับวัตถุประสงค์ของ การแก้ไขวิสัยทัศน์ นักตรวจวัดสายตารับแว่นตาสำหรับเด็กซึ่งเป็นวิธีการแก้ไขแบบดั้งเดิมและทั่วไป และถึงแม้ว่าพวกเขาจะไม่มีผลการรักษาคุณควรโน้มน้าวให้เด็กสวมแว่นตา (หรือคอนแทคเลนส์สำหรับเด็กโต) งานวิจัยของผู้เชี่ยวชาญในสหรัฐอเมริกาและยุโรปเป็นพยานว่าสิ่งที่สวมใส่แว่นตานำไปสู่การแตกต่างที่เลวร้ายที่สุดของหลักสูตรของโรคสายตาสั้น
แว่นตาไม่เพียงสร้างความสะดวกสบายให้กับเด็ก แต่ยังช่วยลดอาการปวดตาซึ่งจะช่วยลดการลุกลามของโรค ในกรณีของสายตาสั้นที่มีมา แต่กำเนิดควรสวมแว่นตาให้เร็วที่สุด ด้วยสายตาสั้นปานกลางถึงปานกลางทำให้แว่นตามีระยะห่างเท่านั้น
การสวมแว่นตาอย่างต่อเนื่องเป็นสิ่งจำเป็นสำหรับสายตาสั้นสูงและมีความก้าวหน้า การสวมแว่นตาก็เป็นสิ่งจำเป็นสำหรับการแยกตาเหล่
การสวมใส่ คอนแทคเลนส์ แนะนำสำหรับเด็กโตในกรณีที่มีความแตกต่างอย่างมีนัยสำคัญ (สูงกว่า 2 diopters) ในการหักเหของตาทั้งสองข้างนั่นคือในกรณีของ anisometropia การเลือกเลนส์ควรดำเนินการโดยผู้เชี่ยวชาญเนื่องจากเลนส์ที่มีคุณภาพต่ำและการแก้ไขอาจทำให้สายตาสั้นรุนแรงขึ้น
ด้วยสายตาสั้นมีความจำเป็นต้องเปลี่ยนแว่นตาในเวลาที่เหมาะสมเนื่องจากความเครียดที่มากเกินไปเกี่ยวกับที่พักจะส่งผลให้ความก้าวหน้าของสายตาสั้น ข้อเสียของการแก้ไขสายตาด้วยความช่วยเหลือของแว่นตาคือ: ความไม่สะดวกในการเล่นกีฬา, ข้อ จำกัด ของการมองเห็นต่อพ่วง, การรับรู้เชิงพื้นที่บกพร่อง, การบาดเจ็บ
การแก้ไขด้วยความช่วยเหลือของเลนส์จะสะดวกกว่า แต่การใช้เลนส์นั้นมีข้อห้ามในกรณีที่มีโรคติดเชื้อ ข้อเสียคือความเป็นไปได้ของการบาดเจ็บต่อดวงตาหากใช้อย่างไม่เหมาะสมหรือติดเชื้อเมื่อใส่เลนส์ที่ไม่ผ่านการฆ่าเชื้อ
เลนส์แก้ไขที่ใช้ในปัจจุบันในโหมดกลางคืน - วิธีการทางพยาธิวิทยา หรือการรักษาด้วยการหักเหของกระจกตา - ใช้เวลา 6-8 ชั่วโมงสำหรับเลนส์พิเศษที่ทำให้เกิดการเปลี่ยนแปลงรูปร่างของกระจกตา (แบน) ถึง 2 วัน ในช่วงเวลานี้สามารถมองเห็นได้ 100% โดยไม่ต้องใส่แว่นตา มีการใช้เลนส์ในเวลากลางคืนระหว่างการนอนหลับดังนั้นวิธีนี้จึงเรียกว่าการแก้ไขการมองเห็นตอนกลางคืน จากนั้นรูปร่างของกระจกตาจะกลับมาอีกครั้ง
ผลของการแก้ไขในเวลากลางคืนใกล้กับเลเซอร์ (เปลี่ยนพลังงานการหักเหของกระจกตา) และจะแตกต่างกันในระยะเวลาสั้น ๆ ของผลกระทบซึ่งเกี่ยวข้องกับการต่ออายุเซลล์ของกระจกตาอย่างต่อเนื่อง
วิธีการแก้ไขกลางคืนอย่างปลอดภัยสามารถใช้กับเด็กอายุตั้งแต่ 6 ปี เลนส์พิเศษเหล่านี้ไม่เพียง แต่จะช่วยลดอาการกระตุกของที่พักในเด็กเท่านั้น แต่ยังช่วยยับยั้งการพัฒนาของสายตาสั้นและความก้าวหน้า
เพื่อลดความตึงเครียดของกล้ามเนื้อตาบางครั้งมีการกำหนดยาหยอดตา (โดยปกติคือ Atropine) ในระยะเวลา 7-10 วัน แต่ตัวเองใช้ ยารักษา ไม่ปฏิบัติตาม นอกจากนี้เมื่อใช้กับสายตาสั้นอ่อนสามารถใช้วิตามินคอมเพล็กซ์ที่มีลูทีนได้ ตัวอย่างเช่นเด็ก LUTEIN-KOMPLEX®ที่พัฒนาขึ้นเป็นพิเศษเพื่อสุขภาพตาเป็นผลิตภัณฑ์ที่ประกอบด้วยส่วนประกอบหลายอย่างซึ่งประกอบด้วยสารที่จำเป็นสำหรับการทำงานปกติของอวัยวะในการมองเห็นของนักเรียนในโรงเรียนตั้งแต่อายุ 7: ลูทีนซีแซนทีนไลโคปีนสารสกัดจากขมิ้น วิตามิน A, C, E และสังกะสี การผสมผสานของส่วนประกอบทางชีวภาพที่ได้รับการคัดสรรมาอย่างดีเพื่อตอบสนองความต้องการของอวัยวะในการมองเห็นช่วยปกป้องดวงตาของเด็กซึ่งเป็นสิ่งสำคัญโดยเฉพาะอย่างยิ่งเริ่มตั้งแต่อายุ 7 ขวบเมื่อเริ่มการมองเห็นที่รุนแรงครั้งแรกในโรงเรียนประถม และลดความเสี่ยงของโรคตา
สำหรับการป้องกันภาวะแทรกซ้อนและความก้าวหน้าของกระบวนการมีการกำหนดกรดนิโคติน, Trental และแคลเซียม ในอาการเริ่มแรกของ dystrophy, Emoksipin, Ditsinon, Ascorutin ถูกนำมาใช้ ในบางกรณีแนะนำให้ใช้ยาที่ดูดซึมได้ (Lidase, Fibrinolysin, Collalizina)
จากวิธีการทางกายภาพบำบัดการใช้ Dibazol ในรูปแบบของอิเล็กโทรโฟเรซิสนั้นให้ผลดี "ผสมสายตาสั้น" ที่เรียกว่าสามารถบริหารในลักษณะเดียวกัน: diphenhydramine, novocaine และแคลเซียมคลอไรด์ ในบางกรณีการนวดกดจุดที่มีประสิทธิภาพ
อุปกรณ์กายภาพบำบัดสำหรับการรักษาที่บ้านยังใช้เพื่อปรับปรุงการมองเห็น หลักการของการกระทำของพวกเขาแตกต่าง:“ นวดลูกศิษย์” (แคบลงและขยายใหญ่ขึ้น), ปรับปรุงปริมาณเลือดไปยังเนื้อเยื่อตา, การกระตุ้นด้วยไฟฟ้า, การบำบัดด้วยแม่เหล็ก, การบำบัดด้วยคลื่นเสียงความถี่สูง, การรักษาด้วยอัลตร้าซาวด์เป็นต้น
หนึ่งในอุปกรณ์ที่มีประสิทธิภาพที่อนุญาตให้ใช้สำหรับเด็กอายุมากกว่า 3 ปีเรียกว่า "แว่นตา Sidorenko" อุปกรณ์นี้รวมวิธีการสัมผัสกับดวงตาดังต่อไปนี้: pneumomassage, สัทศาสตร์, การบำบัดด้วยสีและอินฟาเรด มันไม่มีผลข้างเคียงและในเด็กหลายคนก็สามารถหลีกเลี่ยงการผ่าตัดเพื่อสายตาสั้นที่ก้าวหน้า อุปกรณ์ที่ใช้กันอย่างแพร่หลายในการรักษาที่ซับซ้อนของเด็ก
ในด้านคุณภาพ การรักษาบูรณะ การสังเกตการใช้ยาประจำวันปริมาณการมองเห็น (รวมถึงการควบคุมเวลาในการดูรายการโทรทัศน์และบทเรียนคอมพิวเตอร์) อาหารเสริมวิตามินที่สมดุลของเด็กเดินทุกวันในอากาศบริสุทธิ์และว่ายน้ำ ด้วยสายตาสั้นระดับสูงและอื่น ๆ ที่มีลักษณะของภาวะแทรกซ้อนกีฬาที่ใช้งานมีข้อห้าม (วิ่งกระโดด ฯลฯ ) เด็กที่มีพยาธิสภาพนี้ควรเลือกชุดฝึกพิเศษ
ข้อบ่งชี้สำหรับเขาคือ:
- สายตาสั้น 4 diopters และอีกมากมาย;
- ความก้าวหน้าอย่างรวดเร็วของกระบวนการ (มากกว่า 1 diopter ต่อปี);
- การเติบโตอย่างรวดเร็วของแกนหน้า - หลังของลูกตา;
- ไม่มีภาวะแทรกซ้อนจากอวัยวะของตา
ในระหว่างการผ่าตัดเสาหลังของตามีความเข้มแข็งซึ่งไม่อนุญาตให้ตาเติบโตต่อไป เพื่อปรับปรุงปริมาณเลือดสู่ตาขาวมีทางเลือกในการแทรกแซง 2 ทาง: การต่อกิ่งจากผู้บริจาค sclera (ซิลิโคนหรือคอลลาเจน) หรือแนะนำการแขวนลอยของเหลวจากเนื้อเยื่อที่บดที่เสาด้านหลังของลูกตา การผ่าตัดไม่ได้นำไปสู่การรักษา แต่ช่วยลดการลุกลามของโรค
การแก้ไขด้วยสายตาด้วยเลเซอร์เป็นวิธีการทำงานที่ปลอดภัยที่สุดสำหรับสายตาสั้นซึ่งใช้เวลาประมาณ 60 วินาทีภายใต้การดมยาสลบและให้ผลตลอดชีวิตโดยไม่จำเป็นต้องใช้แว่นตาหรือเลนส์ แต่น่าเสียดายที่การดำเนินการดังกล่าวมีข้อห้ามสำหรับเด็ก (อายุต่ำกว่า 18 ปี)
ผลลัพธ์ที่ดีที่สุดในสายตาสั้นให้ใช้วิธีการรักษาแบบอนุรักษ์นิยมทั้งหมดในที่ซับซ้อนและมีความก้าวหน้าอย่างรวดเร็ว - ร่วมกับการผ่าตัด
ภาพ
สายตาสั้นที่อ่อนแอและปานกลางในเด็กนักเรียนมีหลักสูตรที่ดี: มันไม่ก้าวหน้าและไม่ทำให้เกิดภาวะแทรกซ้อนมันได้รับการแก้ไขอย่างดีด้วยแว่นตา
สายตาสั้นระดับสูงนำไปสู่การลดลงของการมองเห็นถึงแม้จะมีการแก้ไขเลนส์
การขาดการแก้ไขสายตาสั้นอาจเต็มไปด้วยลักษณะของตาเหล่ที่แตกต่าง
ด้วยสายตาสั้นที่ก้าวหน้าและพิการ แต่กำเนิดพร้อมกับการเกิดภาวะแทรกซ้อนโดยเฉพาะอย่างยิ่งในส่วนของเรตินาการพยากรณ์โรคไม่ดีมีการลดลงอย่างมีนัยสำคัญในการมองเห็น
การป้องกัน
ตั้งแต่อายุยังน้อยมากคนหนึ่งควรสอนเด็กให้สังเกตเมื่ออ่านกฎง่ายๆสองสามข้อ:
- ระยะทางจากหนังสือถึงดวงตาไม่น้อยกว่า 30 ซม.
- ทำตามท่าทางที่ถูกต้องที่โต๊ะ
- อย่าอ่านการนอนราบ
- อ่านด้วยแสงที่เพียงพอเท่านั้น
ควรใช้ความระมัดระวังเพื่อให้แน่ใจว่าโต๊ะ (โต๊ะทำงาน) มีขนาดใหญ่ขึ้น เราต้องให้ความสนใจกับเก้าอี้: ขางอที่หัวเข่าในมุม 90 องศาควรถึงพื้น แสงเมื่ออ่านวาดและเขียนควรตกทางด้านซ้ายสำหรับคนถนัดขวาและด้านขวาสำหรับคนถนัดซ้าย แม้จะอยู่ในห้องเด็กเล่นของเด็กก็ควรมีแสงที่ดี
ก่อนเริ่มเข้าโรงเรียนคุณควรปรึกษาจักษุแพทย์และชี้แจงว่าเด็กควรนั่งโต๊ะที่โรงเรียนหากเขาต้องการการแก้ไขสายตา
ควร จำกัด เวลาในการรับชมทีวีและเล่นเกมบนคอมพิวเตอร์อย่างสมเหตุสมผล ไม่อนุญาตให้ดูโทรทัศน์ในที่มืด
อาหารที่สมดุลและการใช้วิตามินเชิงซ้อนสำหรับดวงตาจะช่วยไม่เพียง แต่ในการรักษา แต่ยังช่วยในการป้องกันสายตาสั้นในเด็กด้วย
ดำเนินการต่อสำหรับผู้ปกครอง
สายตาสั้นในเด็กสามารถนำไปสู่การพัฒนาของการลดความรุนแรงในการมองเห็นและการเกิดภาวะแทรกซ้อนที่ร้ายแรง ขึ้นอยู่กับการแก้ไขวิสัยทัศน์และการรักษาในเวลาที่เหมาะสม ดังนั้นจึงเป็นสิ่งสำคัญทุกปี (และเด็กจากกลุ่มเสี่ยง 2 ครั้งต่อปี) เพื่อเข้าชมกับหมอจักษุแพทย์
ในกรณีที่สายตาสั้นมีความจำเป็นต้องปฏิบัติตามคำแนะนำทั้งหมดของแพทย์ทันทีเพื่อกำจัดความก้าวหน้าอย่างรวดเร็วของโรคเพื่อหลีกเลี่ยงการแทรกแซงการดำเนินงาน
มีวิธีการรักษาสายตาสั้นแบบอนุรักษ์นิยมหลายวิธี แม้แต่ยิมนาสติกสำหรับดวงตาก็สามารถให้ผลที่ดีเมื่อใช้เป็นประจำ
หากเด็กเป็นผู้กำหนดแว่นตาจำเป็นต้องควบคุมความสอดคล้องของเลนส์ในตัวและเปลี่ยนเลนส์ให้ทันเวลา
- VKontakte 0
- Google+ 0
- ตกลง 0
- Facebook 0