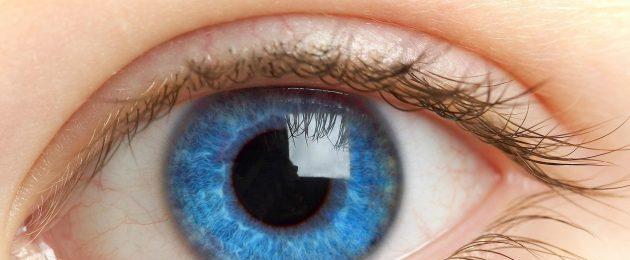
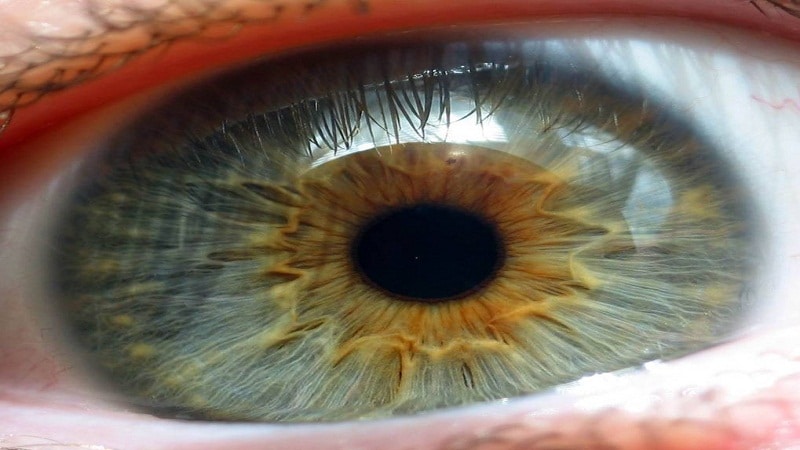
Sítnice je počáteční částí vizuálního analyzátoru, která zajišťuje vnímání světelných vln, jejich transformaci na nervové impulsy a přenos do zrakového nervu. Fotorecepce je jedním z nejdůležitějších a nejkomplexnějších procesů, které člověku umožňují vidět svět kolem sebe.
Dnes je retinální patologie skutečným problémem oftalmologie. Diabetická retinopatie, akutní obstrukce centrální tepny, různá oddělení a sítnice jsou běžnými příčinami nevratné slepoty ve vyspělých zemích.
S anomáliemi struktury sítnice jsou spojeny noční slepota (špatné osvětlení místnosti brání tomu, aby člověk viděl normálně) a některé jiné zrakové poruchy. Znalost anatomie a fyziologie sítnice je nezbytná pro pochopení mechanismu vývoje patologických procesů v ní, principů jejich léčby a prevence.
Co je sítnice
Sítnice je vnitřní výstelka oka lemující vnitřek oční bulvy. Knutri z ní je sklovité tělo, ven - cévnatka. Sítnice je velmi tenká - obvykle je její tloušťka pouze 281 mikronů. Je třeba poznamenat, že v oblasti makuly je o něco menší než na okraji. Jeho plocha je cca 1206 mm 2.
Retikulární membrána lemuje přibližně ¾ vnitřního povrchu oční bulvy. Rozkládá se od hlavy optického nervu k zubaté linii, kde přechází do pigmentového epitelu a lemuje vnitřek řasnatého tělesa a duhovky. V zubní linii a na disku optického nervu je sítnice velmi pevně připojena, na všech ostatních místech je volně připojena k pigmentovému epitelu, který ji odděluje od cévnatky. Je to absence těsného spojení, které činí takový snadný rozvoj odchlípení sítnice.
Vrstvy sítnice mají různé struktury a funkce a společně tvoří komplexní strukturu. Díky úzkému kontaktu a interakci různých částí vizuálního analyzátoru jsou lidé schopni rozlišit barvy, vidět okolní objekty a určit jejich velikost, odhadnout vzdálenosti a přiměřeně vnímat okolní svět.
Vstupující paprsky se dostanou do oka a projdou všemi refrakčními médii - rohovkou, komorovou vlhkostí, čočkou, skelným tělem. Díky tomu je u lidí s normální refrakcí obraz okolních objektů zaměřen na sítnici - redukovaný a převrácený. Dále jsou světelné pulsy transformovány a vstupují do mozku, kde se vytváří obraz, který člověk vidí.
Funkce
Hlavní funkcí sítnice je fotorecepce - řetězec biochemických reakcí, během kterých jsou světelné podněty přeměněny na nervové impulsy. Toto je kvůli členění rhodopsin a iodopsin - vizuální pigmenty, které se tvoří když tam je dost vitamínu A v těle.
Retikulární membrána oka poskytuje:
- Centrální vize . Umožňuje člověku číst, provádět práci zblízka a jasně vidět objekty umístěné na různých vzdálenostech. Za to zodpovídají sítnicové kužely, které se nacházejí v oblasti makuly.
- Periferní vidění . Nutné pro orientaci v prostoru. Poskytují se tyčinky, které jsou lokalizovány paracentrálně a na periferii sítnice.
- Barevné vidění . Umožňuje rozlišit barvy a jejich odstíny. Za to jsou zodpovědné tři různé typy kuželů, z nichž každá vnímá světelné vlny určité délky. To umožňuje rozlišovat mezi zelenými, červenými a modrými barvami. Porucha vnímání barev se nazývá barevná slepota. Někteří lidé mají takový jev jako čtvrtý kužel navíc. To je typické pro 2% žen, které dokáží rozlišit až 100 milionů barev.
- Noční vidění . Poskytuje schopnost vidět za zhoršených světelných podmínek. To se provádí díky hůlky, protože kužely ve tmě nefungují.
Sítnicová struktura
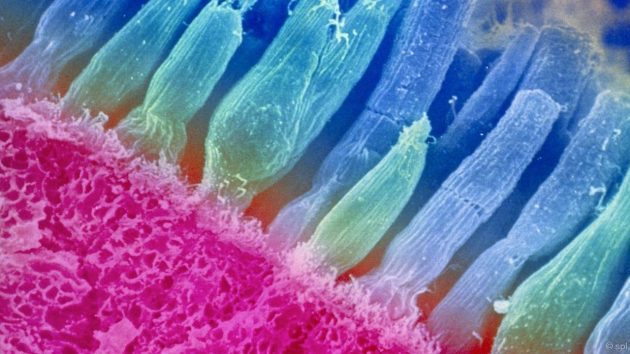
Struktura sítnice je velmi složitá. Všechny jeho prvky jsou úzce spjaty a škody na nich mohou vést k vážným následkům. Sítnice má tří-neuronální receptor-vedení síť nutná pro vizuální vnímání. Tato síť se skládá z fotoreceptorů, bipolárních neuronů a gangliových buněk.
Sítové vrstvy:
- Pigmentový epitel a Bruchova membrána . Provádíme bariérové, transportní, trofické funkce, zabraňují pronikání světelných paprsků, fagocytových (absorbujících) segmentů tyčí a kuželů. U některých onemocnění se v této vrstvě tvoří tvrdé nebo měkké drusy - malé skvrny žluto-bílé barvy. .
- Fotosenzorická vrstva . Obsahuje retinální receptory, které jsou výrůstky fotoreceptorů - vysoce specializovaných neuroepiteliálních buněk. Každý fotoreceptor obsahuje vizuální pigment, který absorbuje světelné vlny určité délky. Tyčinky obsahují rodopsin, kužely obsahují jodopsin.
- Vnější okrajová membrána . Tvoří jej svorkovnice a ploché adhezivní kontakty fotoreceptorů. Také zde jsou lokalizovány vnější procesy Mllerovských buněk. Ten provádí funkci světlovodu - sbírá světlo na předním povrchu sítnice a vede jej k fotoreceptorům.
- Vnější jaderná vrstva . Obsahuje samotné fotoreceptory, totiž jejich těla a jádra. Jejich vnější procesy (dendrity) jsou směrovány směrem k pigmentovému epitelu a vnitřní - k vnější síťové vrstvě, kde jsou v kontaktu s bipolárními buňkami.
- Vnější síťová vrstva . Vytvářené mezibuněčnými kontakty (synapsy) mezi fotoreceptory, bipolárními buňkami a asociativními neurony sítnice.
- Vnitřní jaderná vrstva . Zde leží těla mullerovských, bipolárních, amakrinních a horizontálních buněk. První z nich jsou buňky neuroglia a jsou nezbytné pro udržování nervové tkáně. Všechny ostatní zpracovávají signály přicházející z fotoreceptorů.
- Vnitřní síťovina . Obsahuje vnitřní procesy (axony) různých nervových buněk sítnice.
- Gangliové buňky přijímají impulsy z fotoreceptorů prostřednictvím bipolárních neuronů a pak je vedou do optického nervu. Tyto nervové buňky nejsou pokryty myelinem, díky čemuž jsou zcela transparentní a snadno přenášejí světlo.
- Nervová vlákna . Jsou to axony gangliových buněk, které přenášejí informace přímo do zrakového nervu.
- Vnitřní okrajová membrána . Odděluje sítnici od sklivce.
Malý mediální (blíže ke středu) a nahoru od středu sítnice v fundu oka je hlava optického nervu. Má průměr 1,5-2 mm, růžové barvy, v jejím středu je patrný fyziologický výkop - zářez malé velikosti. V oblasti optického disku je slepá skvrna bez fotoreceptorů a necitlivá na světlo. Při určování zorných polí je definován ve formě fyziologického skotomu - ztráty části zorného pole.
V centrální části hlavy optického nervu je malá prohloubení, kterým prochází centrální tepna a žíla sítnice. Nádory sítnice leží ve vrstvě nervových vláken.
Přibližně 3 mm boční (blíže k vnějšímu) optického disku je žlutá skvrna. V jeho středu se nachází centrální fossa - umístění největšího počtu kuželů. Je zodpovědná za vysokou zrakovou ostrost. Patologie sítnice v této oblasti má nejnepříznivější účinky.
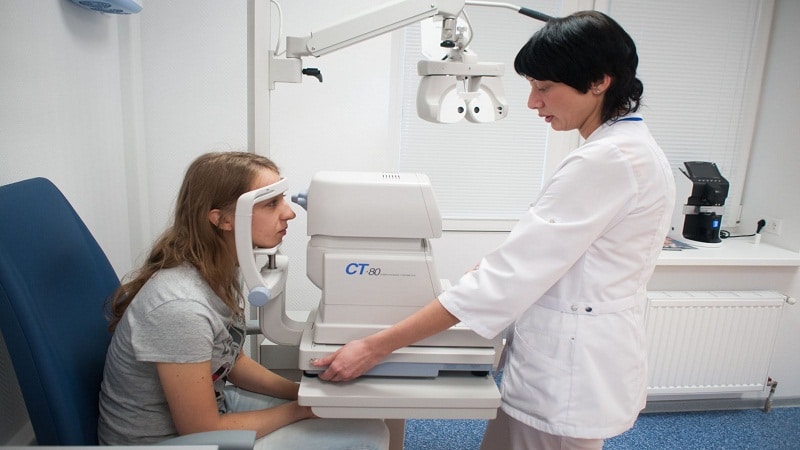
Metody diagnostiky onemocnění
Standardní diagnostický program zahrnuje měření nitroočního tlaku, kontrolu zrakové ostrosti, stanovení refrakce, měření zorného pole (perimetrie, kampimetrie), biomikroskopie, přímé a nepřímé oftalmoskopie.
Diagnóza může zahrnovat následující metody:
- studium kontrastní citlivosti, vnímání barev, prahových hodnot barev;
- elektrofyziologické diagnostické metody (optická koherenční tomografie);
- fluoresceinová angiografie sítnice - umožňuje posoudit stav cév;
- fotografování fundusu - nezbytné pro další pozorování a porovnávání.
Příznaky onemocnění sítnice
Nejcharakterističtějším znakem léze sítnice je snížení ostrosti nebo zúžení zorných polí. Je také možné, že se objeví absolutní nebo relativní dobytek různého umístění. Různé formy slepoty a noční slepoty mohou indikovat defekt fotoreceptoru.
Výrazné zhoršení centrálního vidění indikuje lézi makulární oblasti a periferní oblast - okraj fundusu. Vzhled skotomu naznačuje lokální poškození specifické zóny sítnice. Zvýšení velikosti slepého úhlu spolu se silným poklesem zrakové ostrosti může hovořit o patologii zrakového nervu.
Okluze centrální tepny sítnice se jeví jako neočekávaná a náhlá (během několika sekund) slepota jednoho oka. Se slzami a odtržením sítnice, záblesk světla, blesk, oslnění před očima je možné. Pacient si může stěžovat na výskyt mlhových, černých nebo barevných skvrn v zorném poli.
Onemocnění sítnice
Podle etiologie a patogeneze jsou všechna onemocnění sítnice rozdělena do několika velkých skupin:
- cévní poruchy;
- zánětlivé;
- dystrofické léze;
- zranění;
- benigní a maligní neoplazmy.
Léčba každé nemoci sítnice má své vlastní charakteristiky.
K potírání patologických změn sítnice lze použít:
- antikoagulancia - heparin, Fraxiparin;
- retinoprotektory - Emoxipin;
- angioprotektory - Ditsinon, Troxevasin;
- vazodilatátory - Sermion, Cavinton;
- vitamíny skupiny B, kyselina nikotinová.
Léky se podávají parabulbarno (oční injekce), méně často používané oční kapky. V případě prasknutí, odchlípení a těžkých retinopatií může být provedena laserová koagulace, cirkulace, episklerální výplň, kryopexie.
Zánětlivá onemocnění jsou retinitida různých etiologií. Zánět sítnice se vyvíjí v důsledku pronikání mikrobů do ní. Pokud je vše jednoduché, pak byste měli říct více o jiných skupinách nemocí.
Cévní patologie
Jedním z nejčastějších cévních onemocnění sítnice je porážka cév různého kalibru. Příčinou jejího vývoje může být hypertenze, diabetes, ateroskleróza, trauma, vaskulitida, osteochondróza krční páteře.
Zpočátku mohou pacienti pociťovat dystonii nebo angiospasmus sítnice, později se rozvine hypertrofie, fibróza nebo cévní ředění. To vede k ischemii sítnice, která u pacienta způsobuje angioretinopatii. U jedinců s hypertenzí se objeví arterio-venózní kříž, příznaky měděného a stříbrného drátu. Diabetická retinopatie je charakterizována intenzivní neovaskularizací, patologickou proliferací krevních cév.
Retinální angiodystonie se projevuje snížením zrakové ostrosti, blikající mouchy před očima a zrakovou únavou. Arteriospasmus se může objevit se zvýšeným nebo sníženým arteriálním tlakem, některými neurologickými poruchami. Souběžně s porážkou arteriálních cév se u pacienta může vyvinout flebopatie.
Běžnou vaskulární patologií je okluze centrální retinální arterie (OCAC). Onemocnění se vyznačuje blokádou cévy nebo jedné z jejích větví, což vede k těžké ischemii. Embolie centrální tepny se nejčastěji vyskytuje u jedinců s aterosklerózou, hypertenzí, arytmií, neurocirikulační dystonií a některými dalšími onemocněními. Léčba patologie by měla začít co nejdříve. Pokud lékařská péče není poskytována včas, může okluze centrální sítnicové tepny vést k úplné ztrátě zraku.
Dystrofie, poranění, malformace
Jednou z nejčastějších malformací je coloboma - nepřítomnost části sítnice. Často se vyskytují makulární (hlavně ve stáří), centrální, periferní. Ty jsou rozděleny do různých typů: mříž, malý cystický, mrazivý, „hlemýžďový pás“, „dlážděný chodník“. S těmito chorobami v fundu můžete vidět defekty připomínající otvory různých velikostí. Rovněž byla zjištěna pigmentová degenerace sítnice (její příčina - redistribuce pigmentu).
Po tupém poranění a pohmožděninách na sítnici se často objevuje berlínská turbidita. Léčba patologie je použití antihypoxantů, vitaminových komplexů. Často jsou předepsány hyperbarické okysličování. Léčba bohužel nemá vždy očekávaný účinek.
Neoplazma
Nádor sítnice je poměrně častá oční patologie - je to 1/3 všech novotvarů oční bulvy. Pacienti jsou obvykle diagnostikováni retinoblastomem. Méně časté jsou Nevus, angioma, astrocytární hamartom a další benigní neoplazmy. Angiomatóza je nejčastěji kombinována s různými malformacemi. Taktika léčby novotvarů je stanovena individuálně.
Sítnice je periferní část vizuálního analyzátoru. Provádí fotorecepci - vnímání světelných vln různých délek, jejich transformaci na nervový impuls a jeho vedení do zrakového nervu. S retinálními lézemi dochází u lidí k širokému spektru zrakových poruch. Nejnebezpečnějším důsledkem poškození sítnice je slepota.
Patologické stavy sítnice a zrakového nervu jsou často předurčeny kardiovaskulárními, neurologickými a jinými onemocněními, jakož i endokrinními poruchami, což vyžaduje celkovou koordinovanou léčbu těchto pacientů oftalmologem a lékařem příslušné specializace. Změny v fundu navíc přinesly velkou diagnostickou a prognostickou hodnotu.
Je třeba zejména poznamenat, že onemocnění sítnice, především vaskulární a dystrofické léze, jsou dnes jednou z hlavních příčin slepoty a zrakového postižení, což naznačuje potřebu včasné diagnózy a včasné komplexní léčby očního lékaře i praktického lékaře.
Anatomie sítnice
Sítnice(sítnice) periferní část vizuálního analyzátoru. To se vyvíjí z přední části mozkového měchýře, protože to může být považováno za část mozku, nesené na periferii. Rozlišuje 10 vrstev: 1) vrstva pigmentového epitelu; 2) vrstva tyčí a kuželů; 3) vnější okrajovou membránu; 4) vnější jadernou vrstvu; 5) vnější retikulární vrstvu; 6) vnitřní jaderná vrstva; 7) vnitřní retikulární vrstva; 8) vrstvu multipolárních (gangliových) buněk; 9) vrstva nervových vláken; 10) vnitřní okrajovou membránu. V sítnici jsou 3 specifické vizuální neurony:
1. Tyčinky a kužely ( cellla optіca bacіllіformіs et conformformіs).
2. Bipolární buňky ( neurocytus blue polaris).
3. Gangliové buňky ( neurocytus ganglionarіs).
Tyče mají velmi vysokou světelnou citlivost, poskytují soumrak a periferní vidění, je jich spousta (asi 130 milionů), jsou umístěny podél celého obvodu sítnice až k okraji její optické části ( ora serrata).
Kužely se nacházejí převážně v oblasti středové jamky žluté skvrny, je jich asi 7 milionů, poskytují jednotnou vizi a vnímání barev.
První neuron leží na vrstvě pigmentového epitelu, pevně spojeného s cévnatkou, která zajišťuje kontinuální obnovu molekul vizuálních pigmentů (rhodopsin a jodopsin) nezbytných pro fotochemický proces aktu vidění. Funkce sítnice tedy úzce souvisí se stavem samotné cévnatky.
Druhý neuron je asociativní.
Třetí neuron má dlouhé procesy, které tvoří optický nerv.
Vrstvy sítnice jsou tvořeny vláknitými strukturami a tvoří jádro sítnice. Procesy gangliových buněk tvoří optický nerv, který opouští dráhu optickým otvorem. Ve střední lebeční fosse, v oblasti tureckého sedla, dochází k částečnému průniku vláken optického nervu obou očí (protínají se pouze mediální vlákna). Po průsečíku tzv. Optického traktu, který obsahuje vlákna ze sítnice obou očí. Subkortikální centrum vizuálního analyzátoru je external vnější kloubní těleso a kortikální орная sporic groove v okcipitálním laloku mozku ( fіssura calcarina).
Přívod krve sítnice se provádí z centrální tepny sítnice, trofismus jejích vnějších úseků je zajištěn choriokapilární vrstvou cévnatky. Sítnice nemá citlivou inervaci, takže její porážka nezpůsobuje bolest.
Normální fundus oka má následující formu: hlava optického nervu je růžová, jeho hranice jsou jasné, tepny a žíly sítnice jsou stejného kalibru, poměr kalibru tepny k kalibru žíly je 2: 3, nejsou žádné fokální změny.
Diagnostika onemocnění sítnice založené na oftalmoskopii, fluorescenční angiografii, funkčních a elektrofyziologických studiích (zraková ostrost, zorné pole, vnímání barev, adaptace na tmu a světlo, elektroretinografie, elektrická citlivost optického nervu pro fosfen, optická koherentní tomografie).
Stížnosti pacientů jsou nespecifické a spočívají v dysfunkci centrálního vidění (fotopsie, metamorfóza, snížená ostrost zraku, centrální skotomy, porucha barevného vnímání) nebo periferní vidění (omezení a ztráta zraku, redukce adaptace na tmu).
Oftalmoskopické změny mohou být následující:
1. Změna rozchodu, stěn a zdvihu plavidel.
2. Krvácení různých tvarů, velikostí a množství.
3. Difuzní nebo lokální opacita sítnice (foci).
4. Pigmentová ložiska (ložiska, mramorování).
Patologie sítnice je velmi různorodá. Mezi onemocnění sítnice patří tyto hlavní formy:
1. Onemocnění spojená s běžnými chorobami těla.
2. Zánětlivá onemocnění.
3. Dystrofické změny.
4. Separace sítnice.
5. Nové růsty.
6. Anomálie vývoje.
Zastavme se na těch onemocněních sítnice, které se nejčastěji setkávají, s nimi musí být seznámeni lékaři všech specializací.
Kardiovaskulární onemocnění vedou k různým změnám fundusu. U hypertenze tedy tyto změny odrážejí patogenezi cévních poruch, které se vyskytují v těle a mají velkou diagnostickou a prognostickou hodnotu. Podle klasifikace A.Ya. Vilenkina, MM Krasnov, rozlišovat: hypertenzní angiopatii, hypertenzní angiosklerózu, hypertenzní retinopatii, hypertenzní neuroretinopatii.
S hypertenzní angiopatietam jsou expanze, mučivé žíly, zúžení tepen, jejich nerovnoměrný ráže. Pozorováno ve stadiu I-II A hypertenzní onemocnění.
S hypertonická angioskleróza Kromě výše popsaných jevů angiopatie, nerovnoměrného světelného reflexu, symptomů měděného a stříbrného drátu se podél zesílených stěn tepen objevuje příznak arteriovenózního chiasmu (stupně Salius-Gunn I, II a III).
Příznak Salus-Gunn I: kuželovité zúžení žíly na obou stranách tepny v místě jejich průniku, žíla má podobu přesýpacích hodin. Příznak Salus-Gunn II: v místě arteriovenózního uzlu je žíla obloukovitě ohnutá a zasunuta do tloušťky sítnice. Příznak Salus-Gunn III: žílu na křižovatce nelze rozlišit, protože je pokryta edematózní sítnicí. Takový jev je charakteristický pro stadia II a III hypertenze.
S hypertenze retinopatie objeví se ložiska a krvácení v sítnici, vidění se snižuje. Pozorováno hypertenzí fáze III.
Hypertenzní neuroretinopatie negativní prognostický znak. Proces zahrnuje optický nerv. Tam je edém hlavy zrakového nervu, krvácení a retinální edém se objeví kolem něj. Zraková ostrost se snižuje, zorné pole se zužuje. Pozorováno hypertenzí fáze III.
Mezi klinickým průběhem hypertenze a fundusovým obrazem však nemusí být úplná paralelnost.
Léčba. Léčí základní onemocnění. V retinopatii se navíc používá resorpční terapie (fibrinolysin, parabulbarny hemaza), angioprotektory, antioxidanty (emoxipin, ditsinon, doksium), s neuroretinopatií a také diuretika a osmotická činidla.
S renální hypertenzezúžení tepen, dilatace žil sítnice bez výrazných sklerotických změn, s velkým množstvím exsudativních ložisek a plasmoragií. Typický je tvar hvězdy v makulární oblasti. To je špatný prognostický znak, podle slov starých autorů похорон "death knell" pro pacienta. Dříve se věřilo, že délka života s výskytem takových změn v fundu byla 1-3 roky, ale nyní, díky účinné léčbě, je v mnoha případech možné dosáhnout významného zlepšení celkového stavu pacienta s úplným nebo částečným reverzním vývojem hypertonických změn fundusu.
Diabetes mellitus je běžnou příčinou vážných retinálních lézí, které se nazývají diabetická retinopatie. Spočívají ve vzniku mikroaneurysmů, krvácení, exsudativních ložisek; v terminální fázi rozvoj proliferačních procesů, vznik nově vytvořených cév, proliferace pojivové tkáně, rozvoj sekundárního odchlípení sítnice.
Léčba je použití angioprotektorů, absorbovatelných činidel, anabolických hormonů. V posledních letech byla použita foto- a laserová koagulace, kryoterapie. Prognóza je nepříznivá.
Obecná vaskulární patologie těla vede k rozvoji takových onemocnění sítnice, jako je akutní obstrukce centrální retinální tepny a její centrální žilní trombózy.
Obstrukce centrální retinální tepny způsobené spazmem (50%), trombózou (45%) nebo embolií (5%) tepny. Kromě pacientů s hypertenzí se vyskytuje u mladých osob trpících endokarditidou, zejména revmatických, chronických infekčních onemocnění.
Pacienti si stěžují na náhlou ztrátu zraku, až na vnímání světla. V fundusu určete ostré zúžení tepen, otok sítnice, příznak „třešňového semene“. V důsledku onemocnění se vyvíjí atrofie zrakového nervu.
Léčba: vazodilatátory (0,1% roztok retropulbaru atropinu, intravenózní kyselina nikotinová, aminofylin, trental; sublingvální nitroglycerin), trombolytická činidla, antikoagulancia.
Předpověď nepříznivé. Léčba je účinná, pokud se léčí během prvních 2-4 hodin po onemocnění.
Trombóza centrální retinální žíly vyskytuje se zejména u starších osob, trpících hypertenzí, aterosklerózou. Pacienti si stěžují na náhlé prudké snížení vidění, ale nedochází k úplné slepotě. Na očním pozadí je patrné několikanásobné krvácení, krvácení, dilatace a tlumivost žil, diskontinuita jejich průběhu, edém sítnice a ztenčování hranic hlavy optického nervu (tzv. "Drcený rajský" příznak).
Prognóza pro vidění špatné, ale příznivější než v případě obstrukce centrální sítnicové tepny. Po resorpci krvácení se v sítnici tvoří atrofická ložiska, u některých pacientů se vyvíjí sekundární glaukom.
Léčba: antikoagulancia přímých i nepřímých účinků, trombolytická a vstřebatelná léčiva.
Zánětlivá onemocnění sítnice
Mezi ně patří metastatická retinitida, chorioretinitida. Vznikají v důsledku kontaktu s krevním tokem mikroorganismů z jakéhokoliv hnisavého zaměření.
Stížnosti pacienta závisí na lokalizačním procesu. Léze centrálních částí sítnice jsou doprovázeny metamorfopií, sníženou ostrostí zraku, výskytem skotu a s periferní lokalizací ložisek mohou být stížnosti chybné.
Diagnóza sada s oftalmoskopií. Na pozadí viditelné nažloutlé bílé léze s fuzzy hranicemi, které vystupují nad sítnici, se časem vyvíjejí atrofické chorioretinální léze.
Léčba: protizánětlivé a resorpční terapie, komplexní vyšetření pacienta za účelem stanovení etiologie onemocnění.
Dystrofické změny sítnice
V sítnici jsou následující typy degenerativních změn:
1. Dědičné generalizované dystrofie (pigmentová dystrofie sítnice, vrozená Leuro amauróza).
2. Dědičná periferní dystrofie sítnice.
3. Dědičná centrální retinální dystrofie.
4. Retinální dystrofie související s věkem.
Pigmentární dystrofie sítnice (PDS). Onemocnění je familiární s dědičnou recesivní dědičností.
Stížnosti pacientů: pokles a ztráta zraku za soumraku (hemelopie), pak se zužuje zorné pole, v konečném stádiu se zraková ostrost snižuje až do úplné slepoty.
Když se objeví PDS v fundu, počínaje periferií, pigmentové léze ve formě kostních těl, které následně zachycují a centrální oblasti. Sítnice se prudce zužuje. Hlava zrakového nervu se stává bledou, s voskovým nádechem, její úplná atrofie se vyvíjí v terminálním stadiu. Prognóza je nepříznivá.
Léčba: vazodilatátory, metabolické léky, vitamíny, tkáňová terapie, hormony, anabolické steroidy, revaskularizační operace, retroskleróza, fyzioterapeutická léčba (ultrazvuk, fonoforéza, elektroforéza, elektrostimulace „fosfenem“, magnetoterapie).
Dědičná makulární dystrofie.Existuje velké množství klinických forem, které se liší ve vzoru fundusu a povaze klinického průběhu.
Nemoci jsou v rodině dědičné, jsou přenášeny recesivním nebo dominantním typem a vyznačují se stále progresivním průběhem. Dystrofie žluté skvrny se objevuje ve školce nebo ve škole, někdy v období dospívání. Je třeba mít na paměti, že degenerace makuly u dětí je také pozorována v prvním roce života v případě onemocnění Tay-Sachs, Niemann-Pick.
Tay-Sachsova choroba (familiární amaurotická idioce) je charakterizována slepotou s typickými změnami ve žlutém skvrně (šedavě bílé zaostření s „třešňovou kostí“ uprostřed), strabismem a nystagmusem, mentální retardací až po úplnou demenci, progresivní svalovou slabostí. Smrtelný výsledek je až dva roky.
V Niemann-Pickově chorobě (retikuloendoteliální sfingomyelinóza) je charakteristická šedavě bílá fokus s „třešňovou kostí“ v makule, nažloutlá atrofická hlava optického nervu, exophthalmos, nystagmus, zvětšení jater, sleziny a duševního a fyzického vývoje. Smrtelný výsledek je až dva roky.
Retinální dystrofie související s věkemjsou periferní a centrální. Periferní dystrofie mohou vést k roztržení a odchlípení sítnice. Profylaktické chování kryopexie, koagulace laserem.
Makulární dystrofie jsou velmi časté, podle různých autorů, jejich výskyt u osob starších 50 let je 15 29%. Pacienti si stěžují na postupný pokles zraku, v důsledku čehož se vidění snižuje na stotinu, objeví se centrální absolutní skotom.
Klinicky se rozlišují dvě formy sklerotické makulární dystrofie: „suché“ a exsudativní hemoragické. Když „suchá“ forma na očním pozadí má aterosklerotické změny v sítnicových cévách, usazeniny v sítnici lipidů, cholesterolu, hyalinu (drusen), depigmentace, atrofických lézí.
Když se exsudativní hemoragický průběh onemocnění v fundu objeví nažloutle bílé diskoidní lézi, obklopené krvácením. Následně se léze doplní do sklivce, takže se musí odlišit od novotvaru cévnatky (melanoblastomu) - to je tzv. Pseudotumoróza nidus.
Léčba: v případě „suché“ makulární dystrofie fyzioterapeutické metody léčby, vitaminová terapie, metabolity, vazodilatátory, antioxidanty, revaskularizační operace, ligace temporálních tepen, retroskleróza. Při edematózní formě io angioprotekcí, antioxidantech, resorpční terapii, laserové koagulaci, kryopexii.
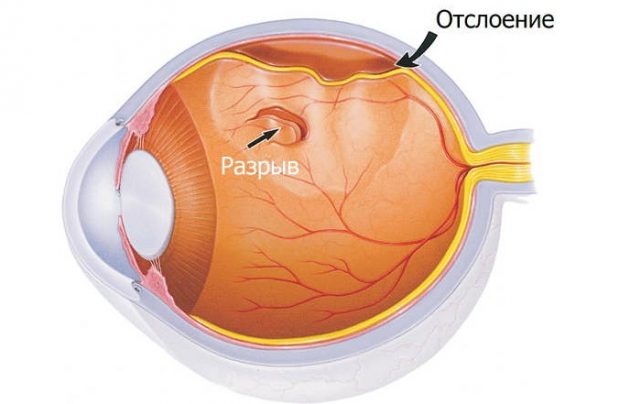
Retinální dystrofie je faktor, který může vést k rozvoji odchlípení sítnice, zejména při protahování oka (s vysokou krátkozrakostí). K odchlípení sítnice může dojít také pod vlivem cikarktických změn ve sklivci. Nejčastější přímou příčinou je zranění nebo fyzická zátěž. Vývoj odchlípení sítnice je způsoben tím, že sítnice je anatomicky úzce spojena s podkladovou tkání pouze na dvou místech: v blízkosti zubaté linie v ploché části řasnatého tělesa a poblíž hlavy optického nervu.
Pacienti si stěžují na výskyt záblesků světla nebo "blesku" (fotopsie) na periferii zorného pole v oblasti naproti zlomu sítnice. Pak se objeví pocit „závoje“, který pochází ze stejné strany, z periferie zorného pole do jeho středu, zužování zorného pole se vyskytuje nejčastěji shora.
Když oftalmoskopická oblast oddělení má vzhled bubliny nebo plachtově šedivé barvy, proti kterému retinální cévy vypadají tmavě, a přestávky jasně červená.
Před hospitalizací by takový pacient měl být vybaven lůžkem, nejlépe binokulárním obvazem. Je indikována pohotovostní hospitalizace.
Léčba chirurgické. Operace se provádí na depresích skléry s diatermokoagulací nebo kryopexií pro vývoj jizevní tkáně, která drží oddělenou sítnici. V posledních letech byla široce používána laserová koagulace, stejně jako intravitreální chirurgické zákroky v léčbě odchlípení sítnice. V těchto operacích se provádí vitrektomie (odstranění změněného sklivce, vitreoretinální moorings a proliferativní epiretinální membrány). Za účelem zploštění sítnice na cévnatce se vstřikují plyny, které expandují (organofluorované sloučeniny) nebo silikonový olej. Pokud je to nutné, provede se pitva zkrácené oddělené sítnice a narovná se fixací okrajů pomocí koagulace kryo nebo endolaserem. V některých případech se používají mikroskopické retinální nehty a magnety.
Retinoblastom (gliom)Zhoubný novotvar sítnice, ke kterému dochází v prvních měsících nebo letech života dítěte. V jejím průběhu jsou 4 etapy.
Fáze I počáteční. Stanoví se omezené místo nádoru v sítnici.
Stupeň II klíčení v oční dutině v úhlu přední komory. Charakteristickým příznakem je „amarotické kočičí oko“, žák je rozšířen, nažloutlý, zvyšuje se nitrooční tlak.
Stupeň III klíčení nádoru na oběžné dráze. Mohou se objevit exophthalmos. Nádor rychle roste, má vzhled květáku.
Stupeň IV - metastázy do vzdálených orgánů, klíčení v lebeční dutině.
Diferenciální diagnóza je prováděna s retrolentní fibroplázií, ve které je nitrooční tlak normální, stejně jako výsledek hnisavého septického endoftalmitidu, který je obvykle doprovázen hypotonií oka. Nejvíce informativní jsou následující diagnostické metody: ultrazvuk, počítačová tomografie, radioizotopový výzkum. Diafanoskopie je méně informativní.
Léčba: v etapách І a ІІ enukleace; v ІІІ a ІV exentenci orbity s následným rentgenovým zářením a chemoterapií.
Předpověďnepříznivé.
Retinopatie předčasně narozených dětí
Podle moderních konceptů je retinopatie (PH) vaskulární proliferativní lézí sítnice, která se vyskytuje převážně u předčasně narozených dětí a v některých případech vede k nevratné slepotě.
PH se vyskytuje v průměru u 20% předčasně narozených dětí, 5–7% z nich patologických změn vede ke kompletní ztrátě zraku.
Bylo prokázáno, že PH se vyvíjí u somaticky, neurologicky a perinatálně komplikovaných dětí. Nízká porodní hmotnost (1500 g a méně), gestační věk při narození 32 týdnů nebo méně, stejně jako kyslíková terapie, která trvá déle než 30 dní, jsou nejvýznamnějšími a stálými rizikovými faktory.
S PH se rozlišuje aktivní fáze a regresní fáze. Aktivní fáze je rozdělena do pěti fází:
І fázi - na hranicích vaskularizovaných a avaskulárních oblastí sítnice se vytvoří demarkační linie bílé barvy, což je akumulace mezenchymální tkáně tvořící cévy.
Fáze II - v oblasti demarkační čáry je vytvořen výčnělek, který může získat růžovou barvu jako výsledek intraretinální neovaskularizace. Výstupek začne blikat nad úrovní sítnice.
Fáze III- v místě protruze se tvoří fibriální vaskulární extraretinální proliferace.
IV neúplné odchlípení sítnice.
Stupeň V - úplné odchlípení sítnice.
V současné době se obecně uznává, že neexistují dostatečně účinné metody konzervativní léčby PH (Světové fórum dětských oftalmologů, Londýn, 2000).
Chirurgická léčba PH zahrnuje kryoterapii, laserovou fotokoagulaci a objektivovou rektometrii v kombinaci se sklerální výplní.
Požadavky na práci neonatologa a oftalmologa spočívají v nutnosti včas informovat rodiče předčasně narozených novorozenců, zejména těch s nízkou a extrémně nízkou porodní hmotností, o potenciálu výskytu a závažnosti PH, o potenciální závažnosti této nemoci ao důležitosti včasných oftalmologických studií.
Sítnice (sítnice) je jednou z nejsložitějších struktur vizuálního orgánu. Je zodpovědná za projekci obrazů a jejich přenos ve formě elektrických impulzů optickým nervem do mozku. Proto jakákoli onemocnění sítnice vedou především ke zhoršení zraku. V zájmu zachování vizuální schopnosti a vyhnutí se radikálním opatřením pro její obnovu je důležité okamžitě identifikovat nemoci a léčit je v raném stádiu. Ale dnes existuje asi deset patologií sítnice: jak je od sebe odlišit?
Sítnice je vícevrstvá membrána oční bulvy, která ji lemuje z vnitřku na okraj žáka. Je asi 0,4 mm tlustý a skládá se z nervových buněk, které přijímají vizuální signály z vnějšího světa a přenášejí je do vizuálních center mozku. Jedná se o periferní prvek vizuálního analyzátoru, včetně fotosenzitivních receptorů zodpovědných za centrální a periferní vidění.
Typy receptorů:
- Tyčinky jsou fotoreceptory zodpovědné za schopnost vidět ve tmě, vnímání černobílých odstínů a periferní vidění.
- Kužely jsou fotoreceptory zodpovědné za vnímání světa světlem při osvětleném a centrálním vidění.
Oči sítnice po celé ploše vyživují malé krevní cévy, pevně přiléhají ke skořápce a pletou oční bulvu.
Onemocnění sítnice
Nemoci sítnice jsou rozděleny do tří skupin:
- Dystrofické. Tyto patologie mohou být vrozené nebo získané a jsou spojeny se strukturními změnami ve fotosenzitivní membráně.
- Cévní. Obvykle se tato onemocnění sítnice vyvíjejí na pozadí již existujících patologií ovlivňujících oběhový systém.
- Zánětlivý. Když infekční léze vizuálního aparátu v zánětlivém procesu někdy zahrnuje sítnici.
Vezměme v úvahu hlavní onemocnění sítnice, příčiny jejich vývoje, současné příznaky, léčebné metody a možné následky.
Angiopatie
Jedním z nejčastějších onemocnění sítnice je angiopatie. Tato patologie ovlivňující vaskulární síť membrány se vyvíjí, když:
- Diabetes (zpomalení průtoku krve a okluze cév sítnice);
- Hypertenze (dilatace žil, zvýšení počtu žilních větví, bodové krvácení a opacity v oční bulvě);
- Hypotenze (kapiláry jsou naplněny krví kvůli poklesu tónu stěn krevních cév, zvyšuje se riziko vzniku krevních sraženin);
- Poranění krční páteře, mozku nebo hrudníku (krevní zásobení je narušeno na pozadí poruch nervové regulace).
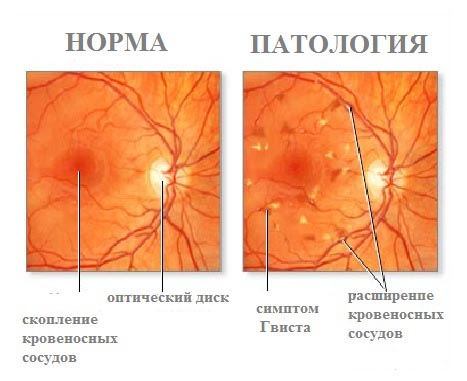
Je to důležité! Existuje další, neprozkoumaná patologie sítnice - juvenilní angiopatie. Je nebezpečný častým krvácením do oční bulvy a sklivce, tvorbou v pochvě pojivové tkáně. Příčiny tohoto typu onemocnění nejsou známy.
Angiopatie se vyskytuje ve všech věkových skupinách populace, ale častěji u lidí starších 30 let.
Symptomy angiopatie sítnice:
- Dystrofické změny;
- Blesk v očích;
- Nosní houby;
- Progrese;
- Zhoršení nebo úplná ztráta zraku.
Důsledky retinální angiopatie:
- Částečná nebo úplná ztráta zraku;
- Šedý zákal;
- Odtržení sítnice.
Léčba angiopatie spočívá ve zlepšení prokrvení, čištění krevních cév cholesterolu a normalizaci krevního tlaku. Mezi fyzioterapeutickými postupy jsou účinné: magnetické a laserové záření a také akupunktura. Pacientům je ukázáno fyzické cvičení k posílení kardiovaskulárního systému.
Krvácení
Malé krvácení ve skléře se vyskytuje v mnoha případech. Není to nebezpečné pro oči a nevyžaduje návštěvu u lékaře. Ale když se hromadí krev v sítnici, je důvod hledat lékařskou pomoc. Retinální krvácení se obvykle vyskytuje na pozadí zranění lišících se závažností:
- Snadné Vnější poškození oka chybí, vidění je obnoveno.
- Průměr. K poškození sítnice dochází a vizuální schopnost se snižuje.
- Těžké Struktura zrakového orgánu je nezvratně poškozena, navrácení vidění se nemusí ani částečně objevit.
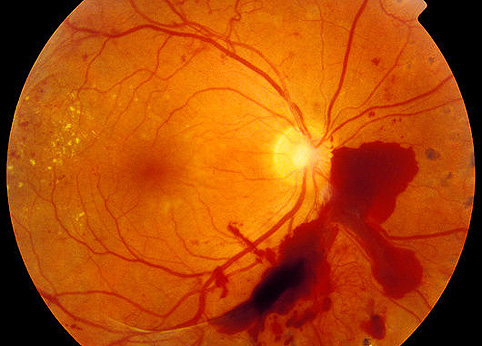
Příčiny krvácení mohou být také retinální onemocnění cévního původu:
- Angiopatie;
- Retinopatie;
- Trombóza centrální žíly pochvy.
Další důvody:
- Rakovina sítnice;
- Myopie;
- Abnormální cévní systém;
- Zánětlivá onemocnění duhovky nebo cévnatky.
Možné následky:
- Odtržení sítnice;
- Berlínské sítnicové opacifikace;
- Porucha nebo ztráta zraku.
Léčba krvácení v oku je zastavení krvácení a odstranění příčiny, která ho způsobila. Radikální měření - vitrektomie. Tato operace odstraňuje tmavé části sklivce a akumulace krve ze sítnice. Příklad jeho implementace je vidět na videu:
Roztržení sítnice
Ruptura sítnice je spojena s porušením integrity fotosenzitivního obalu. To může vést k jeho úplnému oddělení.
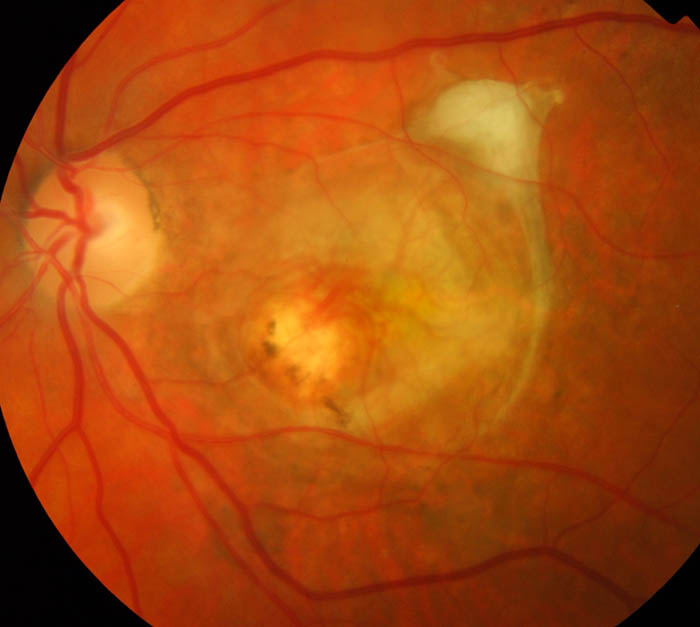
Existují následující typy mezer:
- Holed. Vyskytuje se na pozadí ztenčování oblastí sítnice v periferní oblasti na pozadí periferní dystrofie. Obvykle je příčinou takové mezery dystrofie ve formě kochle na sítnici oka nebo mřížky.
- Ventil. Ruptura nastává na pozadí fúze skořepiny s hmotou sklovitého tělesa.
- Makulární. Pozorováno v oblasti centrálního vidění. Vyskytuje se na pozadí fúze makulární zóny sítnice se sklovcovým tělem.
- Vrub Někdy se sítnice zlomí podél zubaté linie. K tomu dochází na pozadí silných otřesů a zranění.
Příznaky prasknutí:
- Blesk v očích, záblesky ve tmě;
- Vzhled mouchy před očima;
- Na jedné nebo obou stranách před očima se objeví opona;
- Vize je narušena, obraz objektů je zkreslený.
Ruptura sítnice bez začátku oddělení membrány je ošetřena laserovou koagulací. Někdy se uchýlil k vitrektomii.
Makulární edém
Retinální edém v centrální oblasti se nazývá makulární edém, část sítnice, která má průměr asi 0,5 cm.
Makulární edém se vyvíjí v pozadí:
- Trombóza centrální retinální žíly;
- Chronický zánět cév;
- Rakovina sítnice;
- Diabetická retinopatie;
- Částečné odchlípení sítnice;
- Toxické poškození vizuálního přístroje;
- S retinitidou.
Známky makulárního edému:
- Rozmazané centrální vidění;
- Rovné čáry vypadají zvlněně;
- Obraz má růžové odstíny;
- Rozmazané vidění ráno;
- Změna vnímání barev v závislosti na denní době.
Opuch sítnice makuly málokdy vede ke ztrátě zrakové schopnosti. Pokud je však neléčená, je struktura sítnice narušena, což vede k nevratnému zrakovému poškození.
Eliminace makulárního edému:
- Léčba protizánětlivých léčiv používaných ve formě tablet, kapek nebo injekcí pro intravitreální podávání;
- Vitrektomie k odstranění sklivce při detekci trakčních a epiretinálních membrán;
- Koagulace sítnice laserem. Pomáhá při otoku makuly na pozadí diabetu.
S makulárním edémem může zotavení zraku trvat 2 měsíce až jeden a půl roku.
Odtržení sítnice
Tato patologie sítnice je způsobena přestávkami sítnice. Delaminovaná část fotocitlivé membrány přestává přijímat energii, což vede k narušení fotoreceptorů. Kapalné kapsy se hromadí v kapsách, které tvoří, což způsobuje ztrátu zraku a pokračování odtržení sítnice.
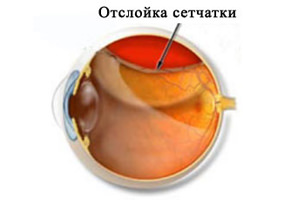
Odpojení sítnice je:
- Regatogenní (prasknutí a oddělení na pozadí ztenčení sítnice);
- Trakční (na pozadí napětí sítnice na straně sklivce během tvorby nových cév nebo vláknité tkáně);
- Exudativní (vyskytuje se na pozadí infekčních onemocnění vizuálního analyzátoru, novotvarů v cévních nebo retikulárních membránách);
- Traumatický (sítnice se může ihned po úrazu nebo po několika měsících nebo dokonce letech po poranění očí oddělit).
Příznaky nástupu odloučení:
- V jedné části zorného pole se tvoří závoj nebo stín;
- Před očima se objeví černé tečky;
- Jsou jasné jiskry, záblesky a blesky.
Odtržení sítnice je léčeno:
- Laserová terapie (účinná pouze v případě přestávky). Pro prevenci odchlípení někdy vznikají procedury laserového zesílení sítnice;
- Vitrektomie (endoskopická chirurgie, doprovázená přístrojovým průnikem do oka);
- Extrascleral chirurgie (chirurgie na povrchu skléry).
Možné následky: zhoršení nebo ztráta zraku. Obnovení vizuální schopnosti je efektivnější při hledání lékařské pomoci ihned po nástupu symptomů odchlípení sítnice.
Dystrofie sítnice
Dystrofie sítnice je degenerativní, ireverzibilní proces probíhající v membráně. Onemocnění postupuje pomalu, ale vede ke zhoršení zraku, ale ztráta zraku je vzácná. Patologie jsou náchylnější k seniorům, u kterých je dystrofie jednou ze společných příčin zhoršené zrakové schopnosti.
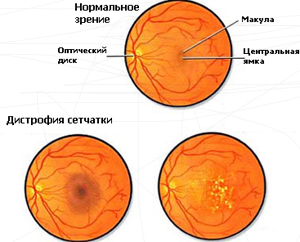
Pozor! Riziková skupina zahrnuje osoby s jasnou bílou kůží a modrými očima. A ženy se s větší pravděpodobností setkají s problémem než muži.
Typy dystrofie:
- Centrální (postižená střední část sítnice, narušené centrální vidění);
- Periferní (změny ovlivňují pouze okrajové části skořápky, trpí pouze boční vidění).
Dystrofie mohou být vrozené nebo získané. Často jsou zděděni od matky k dítěti (tečkovaná bílá nebo soumraková dystrofie, ve které jsou postiženy sítnice). Vývoj patologie přispívá k systémovým onemocněním těla, stejně jako k poruchám zrakového analyzátoru.
Příznaky periferní dystrofie sítnice v raných stadiích chybí. A v pozdějších případech je prasklina sítnice doprovázena záblesky světla a plavání mouchy před jeho očima.
S porážkou centrální zóny sítnice, některé oblasti vypadnou z zorného pole, stejně jako zkreslení obrazu. Mohou nastat příznaky:
- poruchy vidění ve tmě;
- změny ve vnímání barev;
- rozmazané a rozmazané vidění.
Metody léčby:
- Laserová koagulace;
- Zavedení léků, které zastavují degeneraci;
- Vasorekonstruktivní chirurgie pro obnovení výživy sítnice krevními cévami;
- Fyzioterapie (nízká účinnost).
Postup retinální dystrofie může být zastaven, ale vidění nemůže být obnoveno poté, co bylo narušeno v důsledku degenerativních procesů.
Pozor! V roce 2017 je plánována první implantace umělé sítnice člověku. Před tím byla fotosenzitivní protéza testována na zvířatech a poskytla vynikající výsledky. Předpokládá se, že použití umělé sítnice se vrátí k milionům lidí.
Nejlepší nemoc
Toto je název degenerativního procesu žluté skvrny sítnice. Onemocnění se vyskytuje u dětí ve věku 5-15 let. Ovlivňuje makulární oblast sítnice a vede ke zhoršení centrálního vidění.
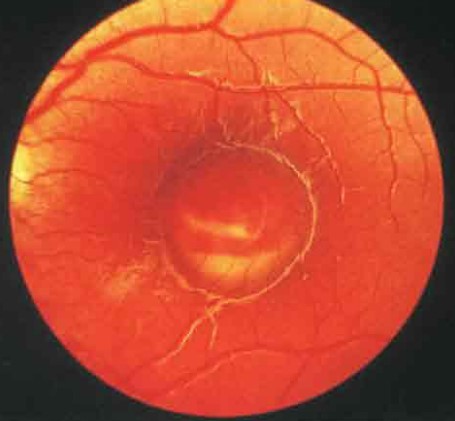
Děti s Bestovou nemocí zpočátku neznají žádné příznaky. Někdy si však stěžují na:
- Nelze číst text vytištěný malým písmem;
- Rozmazané vidění;
- Narušení tvarů a velikostí objektů v obraze.
Vzhledem k tomu, že Bestova choroba je zřídka doprovázena stížnostmi pacientů, není léčena. Možné jsou však takové důsledky, jako je retinální krvácení a tvorba subretinální membrány. V tomto případě je indikována laserová koagulace.
Trombóza centrální žíly
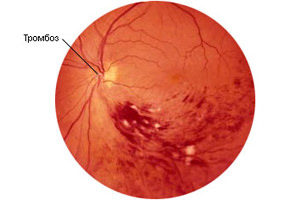
Nejdůležitější nádoba, která vypouští krev ze sítnice, je centrální žílou sítnice. Někdy se však vyvíjí okluze nebo trombóza této žíly. Riziková skupina zahrnuje osoby:
- Střední a stáří;
- S vaskulární aterosklerózou, diabetem nebo hypertenzí;
- Trpí závažnými infekcemi zubů nebo nosních dutin.
Fáze trombózy:
- Pretrombóza. Průtok krve v cévě se zpomaluje, ale žíla ještě není poškozena.
- Začátek trombózy. Dochází k narušení průtoku krve v centrální žíle, což se projevuje otokem vnitřních tkání cévy.
- Plná trombóza. Atrofie zrakového nervu, sítnice přestává přijímat výživu.
V prvním stádiu trombózy si pacient nevšimne žádných symptomů, při zkoumání fundu bude viditelný pouze u oftalmologa. Ve druhé fázi je možné krvácení sítnice. A pokud má pacient poškozenou žílu, pacient zaznamená pokles vizuální schopnosti.
Trombóza centrální retinální žíly je přístupná léčení:
- Fibrinolytika se předepisují za účelem obnovení normální cirkulace krve v sítnici (podávaná jako injekce);
- Hormonální léčiva se používají lokálně pro snížení opuchu a zmírnění zánětu;
- Pokud je příčinou trombózy hypertenze, pak je pacientovi předepsána antihypertenziva;
- Pro prevenci re-trombózy jsou předepsána protidestičková činidla, která ředí krev a snižují srážlivost.
Trombóza centrální žíly je nebezpečná s následky ve formě glaukomu, krvácení ze sklivce, atrofie zrakového nervu a makulární degenerace.
Retinální spalování
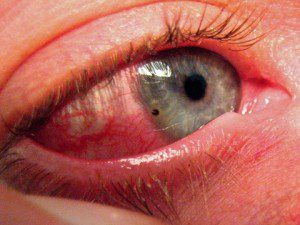
Hlavní příčinou popálení sítnice je vystavení velkému množství ultrafialového záření. To se stane, když je vystaven jasnému slunečnímu světlu na nechráněných očích, nebo jen tehdy, když přijde světlo odražené od sněhu nebo vody. Zřídka popáleniny sítnice spojené s expozicí laseru. A velmi zřídka se objevují na pozadí kontaktu s kyselinou sírovou nebo kyselinou octovou v případě poranění v profesionálních podmínkách.
Známky retikulárních popálenin:
- Silné zarudnutí očí;
- Řezání bolesti v očích;
- Rozmazané vidění;
- Vzhled žlutých skvrn;
- Bolesti hlavy;
- Trhání;
- Otok očních víček.
Zřídka trpí retinální popáleninou pouze sítnice. Obvykle je doprovázena porážkou mnoha sousedních tkání. První pomoc při mytí (nepoužívejte vodu s chemickým popálením!). Pokud je léze spojena s expozicí jasnému světlu, je nutný studený obklad, ztmavnutí a použití léků proti bolesti. Obnovení sítnice je možné bez zhoršení a zejména ztráty zraku.
Angiospasmus krevních cév
Retinální angiospasmus je charakterizován zúžením lumen centrální tepny sítnice nebo jejích větví. Organické změny v cévách nejsou pozorovány. V důsledku angiospasmu je průtok krve sítnice dočasně omezen a někdy se k němu vůbec nedostane.
Angiospasmus retinálních cév je náchylnější k lidem trpícím:
- Raynaudova choroba;
- Hypertenze;
- Eklampsie;
- Diabetes mellitus;
- Ateroskleróza.
Nelze nazvat angiospasmus tepny sítnice nezávislým onemocněním. To však může vést k vážným následkům: rozmazané vidění v důsledku nedostatečné výživy sítnice. S progresí křeče se může vyvinout úplná obstrukce centrální tepny.
Příznaky angiospasmu:
- Mlhavé vidění;
- V zorném poli jsou mouchy;
- Porušení vnímání barev.
Léčba angiospasmu centrální tepny sítnice je použití vasodilatátorů, stejně jako léků se sedativním a dehydratačním účinkem.
Retinoblastom
![]()
Toto jméno je rakovina sítnice. S touto diagnózou se narodí 1 z 20 000 dětí. Onemocnění postihuje jeden nebo oba (v 20-30% případů) očí a je diagnostikováno v raném dětství. Retinoblastom je obvykle dědičný, ale třetina případů je spojena s intrauterinním poškozením oka v důsledku expozice geneticky modifikovaným produktům nebo špatným podmínkám prostředí.
Rakovina sítnice probíhá ve čtyřech fázích:
- Odpočívej Malý pacient se neobtěžuje. Při zkoumání oka však lze pozorovat leukokorii - detekci bílého pupilárního reflexu. To je způsobeno tím, že se nádor objevuje prostřednictvím žáka. Velmi vzácně se v této fázi objevuje ztráta periferního nebo centrálního vidění a častěji se projevuje šilhání.
- Glaukom. Dítě má strach ze světla a zvýšený výtok slz. Cévy jsou příliš naplněné krví, což způsobuje, že se oči stanou červené. Oční membrány se zapálily.
- Klíčivost. Oči začínají vydouvat v důsledku klíčení rakoviny v dutinách paranazálních dutin a prostoru mezi membránami mozku.
- Metastázy. Rakovina metastázuje mozek, játra, kostní tkáň. Pacient trpí intoxikací, silnou bolestí hlavy a přetrvávající slabostí.
Retinoblastom je léčen:
- Léková chemoterapie;
- Radiační terapie;
- Kryoterapie;
- Laserová koagulace;
- Termoterapie;
- Vedení operací.
Prognóza léčby rakoviny sítnice je příznivá, když je v prvních dvou stupních detekována patologie. Se vznikem novotvarů a metastáz je prognóza špatná.
Retinitida
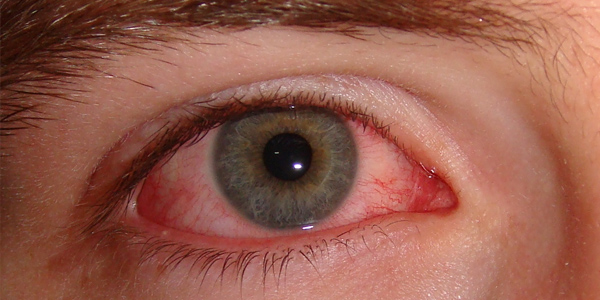
Retinitida je zánět sítnice způsobený infekcí oka. Kauzální agens jsou buď viry nebo bakterie. Někdy se choroidální cévy, které krmí membrány oka, zapojují do zánětlivého procesu. Potom se onemocnění nazývá chorioretinitida nebo retinochoryditida. Tato choroba vede ke smrti tkání sítnice, rozvoji lymfocytární infiltrace a tvorbě jizev na membráně.
Známky retinitidy:
- Porucha vizuálních schopností;
- Změna vnímání barev;
- Ztráta jednotlivých zón z zorného pole;
- Poruchy vidění za soumraku;
- Obraz objektů je rozmazaný a zkreslený;
- V očích se objevují záblesky a blesky;
- Krvácení se objevuje v oku.
V důsledku retinitidy může být optický nerv atrofován nebo sítnice může být oddělena. Zánět může být vyléčen, ale vidění nemůže být obnoveno.
Léčba retinitidy závisí na příčině onemocnění. Léčba léky se obvykle provádí: pacientům se předepisují kortikosteroidy a antibakteriální léčiva. V případě virové infekce jsou antivirotika účinná. V komplexní terapii jsou předepsány vazodilatátory a antispasmodika, stejně jako vitamíny pro zlepšení krevního oběhu ve vizuálním analyzátoru.
Sítnice je jedním z nejdůležitějších konstrukčních prvků vizuálního analyzátoru. Patologie sítnice však často vedou k nevratnému zrakovému poškození, proto je důležité okamžitě kontaktovat oftalmologa při prvních známkách onemocnění sítnice. V tomto případě bude účinnost léčby nejvyšší a riziko nevratných účinků - minimální.
Je to sítnice oka, která je nejdůležitější ve struktuře lidského oka a má velmi složitou strukturu, která zajišťuje vnímání světelných pulzů. Je zodpovědná za interakci vizuálních děl, které se nacházejí v mozku a optickém systému oka, přenášením a přijímáním vizuálních informací.
Takové onemocnění, jako je retinální dystrofie, je způsobeno poruchou cévního systému oka. Ve většině případů jsou nemocní, starší lidé. Onemocnění postihuje buňky sítnice - fotoreceptory, které jsou zodpovědné za dlouhodobé vidění, stejně jako vnímání barev.
Lstivost onemocnění spočívá v jeho asymptomatickém průběhu nějakou dobu. Někdy si pacient ani nevšimne své nemoci.
Typy retinální dystrofie
Nemoc lze rozdělit na:
- dědičné nebo vrozené;
- získané.
Dědičná dystrofie sítnice
- pigmentární - onemocnění je spojeno s poruchou fotoreceptorů, které jsou zodpovědné za ponuré vidění. Je to poměrně vzácné;
- bodově bílá - vyskytuje se v raném dětství a postupuje s věkem;
Získaná retinální dystrofie
Tento podtyp onemocnění se nazývá "senilní" dystrofie nebo věk. Vývoj onemocnění spadá do šestého desítky života člověka a ve většině případů je spojen se šedým zákalem, který je způsoben zvláštnostmi ve struktuře organismu nebo spíše jeho restrukturalizací.
Mezi touto chorobou existují další dvě skupiny:
a) Periferní dystrofie - vyvíjí se na pozadí krátkozrakosti nebo krátkozrakosti nebo v důsledku poranění oka. V důsledku snížení krevního oběhu v oku dochází ke snížení hladiny kyslíku a tím i živin do sítnice. Právě tento stav vede k nejrůznějším periferním dystrofiím. Nemoc v této formě neovlivňuje centrální nebo makulární oblast sítnice, což vede k „neviditelné“ nemoci, která je pozorována až po výskytu tzv. „Mouchy“ před očima;
b) Centrální dystrofie - onemocnění je plynulé změny, ke kterým dochází v makulární oblasti, která je místem nejjasnějšího vizuálního vnímání objektů. Patří mezi ně věkově podmíněná makulární dystrofie a serózní centrální retinopatie. Když už mluvíme o centrální dystrofii, rozlišujeme dva z jejích poddruhů:
- Suché - vyvolané metabolickými produkty akumulovanými mezi sítnicí oka a její cévnatkou ve formě žluto-bílých granulí. Onemocnění postihuje buněčnou vrstvu, která je umístěna pod sítnicí, konkrétně retinální pigmentové epiteliální buňky. Někteří lékaři tvrdí, že 10 až 20% pacientů trpících suchou formou centrální dystrofie ve stáří bude umístěno do vlhké formy;
- Mokrý - projevuje se tvorbou nekvalitních nových krevních cév, jejichž stěnami, z nichž uniká krev nebo nitrooční tekutina, se tento proces nazývá "pocení". Tato forma onemocnění výrazně snižuje kvalitu vidění, snižuje jeho ostrost. Díky tomu se pod sítnicí hromadí obrovské množství cholesterolu a lipidů, což vyvolává "pád" pohledu. Forma je rychle progresivní. Nakonec exsudativní formy tvoří subretinální jizvy nevratně zničí sítnici, což vede k úplné ztrátě zraku.
Příčiny retinální dystrofie
Mezi příčiny onemocnění patří porušení cévního systému oka, které vede k zahájení procesu zjizvení v centrální části sítnice. Jak bylo zmíněno výše, toto onemocnění souvisí s věkem a postihuje lidi, kteří si vyměnili šestou dekádu života.
U pacientů jsou však pozorovány také patologické změny:
- s narušenou stravou;
- osoby zneužívající tabák;
- osoby zneužívající alkohol;
- trpící změnami imunitního stavu.
Dystrofie sítnice se projevuje nedostatkem centrálního vidění u pacienta, a to pozorováním předmětů umístěných v oblasti periferního vidění a ve středu je pozorována černá skvrna. Postranní objekty však nejsou jasně vnímány. V této poloze může pacient stále rozlišovat mezi dnem a nocí.
Navzdory skutečnosti, že odchlípení sítnice a retinální dystrofie jsou poněkud podobné, stále představují zcela odlišné koncepty a nelze je identifikovat.
Příznaky retinální dystrofie
Symptomy onemocnění je selhání systému vnímání barev a centrálního vidění. Shrnutím a seskupením výše je třeba poznamenat, že retinální dystrofii doprovází:
- snížená ostrost zraku;
- zkreslení vnímaného objektu;
- tmavé skvrny před očima;
- rozmazané vnímání obrysů objektů postiženým okem;
- porušení vnímání barev bolavým okem;
Diagnóza retinální dystrofie
Diagnostikovat nemoc:
- visiometrie;
- perimetrie;
- výzkum oka;
- fluorescenční angiografie;
- oční ultrazvuk;
- elektrofyziologické studie pro stanovení stavu optického nervu a nervových buněk sítnice;
- laboratorních testů.
Riziková oblast
Zatímco hovoříme o takovém onemocnění jako je retinální dystrofie, nemůžeme se zmínit o lidech, kteří jsou ohroženi tímto onemocněním.
Více než ostatní jsou k tomu předurčeny:
- Starší než 50 let (ženy trpí častěji než muži);
- Pád pod dědičným faktorem;
- Trpí cévním onemocněním;
- Kdo nedodržuje správnou výživu;
- Mají problémy s cholesterolem;
- Osoby zneužívající tabák;
- Trpí obezitou;
- Trpí častým stresem;
- Jíst potraviny, ve kterých není dostatek vitamínů;
- Dostávejte časté popáleniny očí;
- Bydlení v oblastech s problematickou ekologií.
Dystrofická onemocnění sítnice
Dystrofická onemocnění spočívají v postupném odumírání buněk sítnice, což vede ke stejnému postupnému poklesu zrakové ostrosti. Ve většině případů signalizují metabolickou poruchu, endokrinní onemocnění nebo mitochondrii.
Mezi dystrofická onemocnění sítnice patří:
- věkem podmíněná makulární degenerace;
- centrální serózní choriopatie;
- diabetická retinopatie;
- dědičnou dystrofii;
- pigmentová dystrofie;
Léčba retinální dystrofie
Dosud laser zůstává nejoblíbenější metodou léčby. Mezi jeho největší výhody patří:
- Prevence nutnosti otevírání oční bulvy;
- Vyloučení jakékoli infekce;
- Bezkrevný zásah;
- Odstranění stresující situace;
- Bezkontaktní způsob expozice.
Co se týče našeho tématu, budeme léčit laserem
- makulární degenerace;
- periferní degeneraci;
- diabetická retinopatie.
Makulární degenerace
V závislosti na její formě, která, jak jsme řekli, může být suchá nebo mokrá, je zvolena metoda zpracování:
- laser;
- chirurgické
S definicí metody pomůže komplexní diagnostika pacienta.
Diabetická retinopatie
Je to komplikace, jedna z nejtěžších v oftalmologii, která ovlivňuje zrakovou ostrost, která je pozorována u pacientů trpících diabetem. Může způsobit úplnou ztrátu zraku v důsledku progresivního poškození sítnice. Ztracené vidění nelze obnovit. Dost zrádné nemoci. Nelze ji vidět během průchodu oftalmoskopie nebo jinými slovy, vyšetření fundusu. První stížnosti pacienta říkají, že nemoc zašla daleko a doba účinné léčby byla nenávratně ztracena. Vzhledem k tomu, že proces léčby je v této konverzaci velmi obtížný, není možné téměř nic popsat. Osoba s diabetem by měla být jednou ročně vyšetřena oftalmologem.
Periferní degenerace
V případě detekce onemocnění je nutné neprodleně provést PPLC nebo periferní profylaktickou laserovou koagulaci. S jeho pomocí je zdravá tkáň oddělena od oblastí, které jsou postiženy dystrofií. V tomto případě se vytvoří nová linie uchycení k fundu sítnice a riziko dalšího uvolnění se odpovídajícím způsobem sníží.
Léčba lidových prostředků retinální dystrofie
V této sekci prezentujeme nejběžnější způsoby léčby v tradiční medicíně.
Pijavice
Ošetření spočívá ve vlastnostech jejich slin, které se vstřikují do krve během pronikání kůže. Obsahuje obrovské množství enzymů a má celou řadu efektů.
Tajemství pijavice má následující akce:
- protizánětlivé;
- léky proti bolesti;
- zlepšuje imunitní systém;
- snižování tlaku;
- snižuje hladinu cukru v krvi a cholesterolu;
- detoxikační;
- zlepšuje mikrocirkulaci.
Kozí mléko
Smíchejte ve stejném poměru s vodou. V každém oku pohřbte jednu kapku. Poté si na oči po dobu 30 minut noste tkaninu propouštějící světlo. Léčba pokračuje po dobu sedmi dnů. Tento postup je navržen tak, aby zabránil odchlípení sítnice.
Vývar z bobulí divoké růže, cibulové slupky a jehličí
Všechny výše uvedené složky jsou rozdrceny a smíchány v poměru 2: 2: 5. Směs se nalije do jednoho litru vody a vaří se 10 minut. Bujón se odebírá v množství 0,5 litru denně po dobu 30 dnů.
Kmínový vývar
Polévková lžíce nalijte 200 ml. Vroucí voda se zahřívá po dobu 5 minut na nízké teplotě. Poté přidejte do vývaru 1 lžičku chrpy a promíchejte. Nechte vychladnout. Dvakrát zahřejte vývar, dvě kapky.
Infuze hořčice, přesličky, brusinek a březových listů
Vlaštovčí
Je to velká léčivá rostlina. Jedna čajová lžička žita je rozdrcena a nalita 100 ml. vody. Obsah se několik vteřin drží na ohni a pak se nechá vyluhovat. Filtrujte a vložte obsah do chladničky. Pohřbte oči třikrát denně, tři kapky po dobu jednoho měsíce.
Retikulární membrána oční bulvy je vrstvou zodpovědnou za vizuální vnímání prostředí. Nemoci sítnice mají vážné následky, které ovlivňují zrakovou ostrost. V pokročilém stádiu, bez řádného lékařského ošetření, vede devadesát procent případů k úplné slepotě.
Určitá věková skupina rizik u nemocí oční bulvy neexistuje, postihuje jak seniory, tak novorozence. Riziko vzniku onemocnění spojeného s oční membránou je u lidí trpících krátkozrakostí a diabetem. Diagnóza onemocnění v raném stádiu umožňuje včasný lékařský zásah a zastavení vývoje patologie.
Změny ovlivňující strukturu oční bulvy mají různé příčiny. V některých situacích není možné včas rozpoznat onemocnění sítnice.
Onemocnění postihuje následující oblasti:
- Centrální část - zde se nachází: cévní systém a zrakový nerv.
- Periferní část je oblast fotoreceptorů skládající se z prutů a kuželů.
Příčiny onemocnění
Poškození sítnice může být způsobeno různými zraněními, výskytem zánětlivých procesů, infekcí a myopatií. Přítomnost následujících onemocnění může způsobit zahájení patologických změn:
- hypertenze;
- diabetes mellitus;
- ateroskleróza.
Například retinopatie - vyvinutá na pozadí diabetes mellitus, onemocnění, které není léčitelné. Progresi onemocnění lze pouze blokovat, není však možné zcela obnovit vidění.
První příznaky onemocnění sítnice se mohou projevit ve formě různých „mouchy“ před očima, ztráty vnímání barev a ostrosti vidění. V mnoha případech se však v počátečních stadiích onemocnění neprojevuje.
Dystrofie sítnice oční bulvy
Charakteristickým rysem onemocnění je porušení cévního systému oční bulvy. Toto onemocnění sítnice u starších lidí je diagnostikováno poměrně často. Vysoký stupeň krátkozrakosti může také vést k rozvoji onemocnění, protože velikost zrakových orgánů vzrůstá. V důsledku zvětšeného oka se sítnice zvyšuje, protahuje a ztenčuje. Příznaky mohou být následující:
- ztráta ostrosti vnímání;
- problémy s vizuálním vnímáním při soumraku;
- problémy spojené s vymizením periferního vidění.
Pro zastavení progrese onemocnění je nutný včasný zásah. Obvykle je dystrofie retikulární oblasti oční bulvy ošetřena laserovým zařízením. Sítnice je pájena k nádobám pomocí laseru, aby se zabránilo jejímu prasknutí. Operace je neškodná a nemá katastrofální následky pro tělo.
 Všechna onemocnění lze rozdělit do tří skupin: dystrofická, zánětlivá a vaskulární
Všechna onemocnění lze rozdělit do tří skupin: dystrofická, zánětlivá a vaskulární Retinální nádor
Onemocnění je rozděleno do dvou kategorií:
- benigní;
- maligní.
Nemoc je dědičná a v sedmdesáti procentech případů se projevuje ve věku jednoho roku. Onemocnění často postihuje obě zrakové orgány. První fáze vývoje nevykazují žádné příznaky a jsou detekovány pouze během ultrazvukového zákroku. Bez nezbytné léčby je nádor lokalizován v nitrooční oblasti.
Pro absolutní vítězství je nutné zahájit léčbu ihned po její diagnóze. Pro ošetření se používá metoda zmrazení a fotokoagulace.
Krvácení
Poškození cévního systému může vést k takovým následkům, jako je ztráta zraku, dystrofie sítnice, odchlípení sítnice a tvorba glaukomu. Příčinou jsou problémy spojené s cévami a ucpanými tepnami.
Tento typ onemocnění může být způsoben účinky diabetes mellitus, problémy se svalovou prací, mechanickými poraněními a zraněními. Pacienti si stěžují na zhoršení vnímání a pocity skvrn v oční bulvě. Léčba může být prováděna s pomocí léků a chirurgických zákroků.
Poškození cévního systému
Tato kategorie zahrnuje většinu onemocnění, která vyvolávají změny ve struktuře cévního systému. Poškození cév je na prvním místě v seznamu nemocí, které vedou k úplné slepotě. Nemoci vedou k zhoršenému metabolismu živin oční bulvy, což vede k narušení fotoreceptorů. Tato choroba je nebezpečná vývojem různých typů krevních sraženin.
 Nejčastější jsou dystrofická onemocnění sítnice.
Nejčastější jsou dystrofická onemocnění sítnice. Periferní degenerace sítnice
Toto narušení sítnice vede ke vzniku ztenčených oblastí, což má za následek vznik mezer. Komplikované stadium onemocnění může vést k odtržení retikulární vrstvy a ztrátě zrakového vnímání. Moderní medicína je plně schopna ovlivnit proces onemocnění a zastavit ničivé účinky.
Rizikem jsou lidé ohroženi krátkozrakostí. Zvýšení velikosti oční bulvy, zpomalení toku krve do krevních cév a sítnice zastaví příjem potřebného množství živin. Jeho struktura se stává volnou a heterogenní. Výskyt různých ohnisek v oku může být prekurzorem onemocnění.
Onemocnění je genetické. Trvalý nervový stres, špatná ekologie, infekce, fyzická námaha, komplikace během těhotenství - to vše může vést ke vzniku prvních příznaků. Příznaky onemocnění sítnice, častý výskyt u starších osob. Proto je velmi důležité pravidelně diagnostikovat nemoc u oftalmologa.
Odtržení sítnice
Separace sítnice oka je patologie, která vyžaduje okamžitou chirurgickou léčbu. Onemocnění spočívá ve vyprazdňování sítnice z pochvy sestávající z cév. Výsledkem může být porušení celé dodávky krve do orgánů zraku a smrti fotoreceptorů. Bez včasného chirurgického zákroku vždy způsobuje úplnou slepotu.
Vnější části sítnice mají těsné spojení se sklovcovým tělem. Přirozené stárnutí těla vede ke zmenšení velikosti sklivce. Když je odpojen od oblasti sítě, objeví se mezera, do které proniká tekutina. Onemocnění může být způsobeno:
- následkem traumatického poranění mozku;
- mechanické poškození oční bulvy;
- následkem chirurgického zákroku;
- dystrofie optického orgánu;
- krátkozrakost.
Roztržení sítnice
Pro slzy sítnice, nejčastěji náchylné k lidem trpícím krátkozrakostí, protože vývoj nemoci ovlivňuje celou strukturu oční bulvy. Příznaky onemocnění jsou jasné záblesky světla v oku a vzhled černých nití. V rané fázi se hrany v oblasti mezery začnou odlupovat a v pozdějších fázích se sítnice zcela odlupuje.
Pro léčbu v raném stádiu onemocnění se používá laserová technika. Postižená místa jsou posílena laserovou koagulací. V oblastech vystavených takovému nárazu vznikají „adheze“, jejichž účelem je vytvořit silné spojení mezi retikulární oblastí oční bulvy a cévním systémem.
Makulární degenerace
Makula - segment oka, mající formu koule. Zde je obrovské množství receptorů. Macula hraje velkou roli ve vizuálních procesech, které se vyskytují, když člověk soustředí své vidění na úzce rozmístěné objekty. Makulární degenerace je proces tvorby patologie, který vede k výraznému snížení kvality vnímání. Počáteční stadia onemocnění jsou doprovázeny následujícími příznaky:
- zakřivení tvaru předmětů;
- vzhled závoje ve vizuální oblasti;
- potíže se čtením kvůli ztrátě písmen;
- vnímání stmívání.
Nemoc je rozdělena do dvou forem: suché a mokré. Suchá forma onemocnění je doprovázena pomalým rozvojem degenerativních změn, které vznikají z problémů s krevním oběhem. Vlhká forma makulární degenerace ovlivňuje především cévní systém. Tělo začíná vytvářet vadné nádoby, jejichž stěny jsou velmi tenké. Prostřednictvím těchto cév se tekutina dostává do sítnice, což způsobuje otok a krvácení. V pozdější fázi je možný výskyt mikroskopických jizev, což narušuje práci centrálního vidění.
Léčba makulární degenerace přímo závisí na stadiu onemocnění, při kterém pacient hledá pomoc. V závislosti na tomto faktoru může oftalmolog zvolit formu expozice.
Laserový efekt použitý při léčbě onemocnění sítnice byl diskutován výše. Dalším způsobem může být zavedení léků přímo do sklivce pomocí injekce. Lék má blokující vlastnosti a neumožňuje růst postižených cév. Většina zdravotnických center dnes užívá drogy jako LUCENTIS a EILEA.
Retinitida
Retinitida je zánět sítnice, který může být jednostranný i bilaterální. Onemocnění je infekční nebo alergické. Příčinou onemocnění může být syfilis, přítomnost hnisavých a virových infekcí, AIDS.
V závislosti na umístění sítnice může onemocnění vykazovat různé příznaky. Hlavní, které lze shrnout, jsou postupné zhoršování kvality zraku a zúžení zorného pole. V malém počtu případů je onemocnění lokalizováno v malých oblastech a následně se šíří po sítnici. Pozdní diagnostika onemocnění může způsobit ztrátu zraku. Odborníci doporučují léčbu retinitidy s řadou léků.
 Všechny nemoci sítnice se vyvíjejí bezbolestně, protože vnitřní výstelka oka nemá citlivou inervaci.
Všechny nemoci sítnice se vyvíjejí bezbolestně, protože vnitřní výstelka oka nemá citlivou inervaci. Angiopatie
Angiopatie oční bulvy - onemocnění, které postihuje cévní systém, nejčastěji onemocnění je dystonie, hypertenze a diabetes mellitus.
Poškození oběhového systému se nejčastěji projevuje v křečích a řezech ve zrakových orgánech.
Vliv diabetu
Diabetická retinopatie je onemocnění způsobené diabetem. V průběhu onemocnění je postižen cévní systém oční sítnice. První příznaky mohou být:
- vzhled plovoucích skvrn;
- vzhled závoje;
- mlha před očima
Pozdní stadium onemocnění je charakterizováno úplnou ztrátou zraku. Dlouhodobý rozvoj diabetu vede k poškození cévního systému oční bulvy. Nádoby se ztenčí, mnoho kapilár je ucpaných a nově objevená plavidla mají poškozenou strukturu. Velmi často se v oblasti postižených tkání objevují jizvy. Podle výzkumu bylo zjištěno, že lidé trpící cukrovkou po mnoho let, na sto procent náchylní k retinopatii.
Závěr
Prezentovaný seznam je jen malou částí nemocí spojených s orgány zraku. Problémy se sítnicí oční bulvy mohou mít charakter popálenin, otoků a traumat sítnice, což má ve většině případů škodlivý účinek na zrakové orgány. Léčba nemocí sítnice, je velmi důležité provádět včas, a to pouze v tomto případě, můžete počítat s pozitivním výsledkem. Abyste udrželi váš zrak zdravý, musíte alespoň jednou ročně navštívit kancelář oftalmologa.
- Vkontakte 0
- Google+ 0
- Ok 0
- Facebook 0