Inflamația pleoapelor este o boală foarte neplăcută și periculoasă. În timpul procesului inflamator, atât pleoapele superioare cât și cele inferioare pot fi afectate sau ambele pleoape pot fi inflamate simultan. Tratamentul inflamației pleoapelor este un proces foarte lung și laborios, mai ales dacă boala este într-o formă avansată. La mulți pacienți, există nu numai disconfort sub formă de durere, mâncărime și arsură, dar și grave, până la pierderea completă.
Etiologia fenomenului
Principalul motiv care dezvoltă inflamația pleoapei superioare a ochiului devine bacterii și viruși. Cu toate acestea, există câțiva factori suplimentari care contribuie la dezvoltarea proceselor inflamatorii. Acești factori includ: alergii, leziuni oculare, sisteme imunitare slabe, tulburări ale ochilor în timpul ședinței prelungite în fața unui monitor de computer sau vizionarea TV, produse cosmetice de slabă calitate, plâns lung.
Înainte de a începe tratarea inflamației, este important să cunoașteți cauza exactă a dezvoltării acesteia pentru a ști cum să o eliminați și cum să o tratați.
Semne și clasificare
Există o mulțime de clasificări ale bolilor datorită cărora ochii pot deveni inflamați. Simptomele și mecanismele de dezvoltare a unor afecțiuni sunt similare. Principalii agenți cauzatori ai acestor boli sunt bacteriile și virușii, care sunt transmiși prin contact. Este de remarcat că, chiar dacă pacientul în stadiul inițial al bolii inflama numai pleoapa superioară, este posibil ca după un timp aceleași simptome să nu apară pe pleoapa inferioară - este doar de câteva ori să frecați ochiul inflamat cu un deget pentru a răspândi bacteriile.
Iată câteva dintre cele mai frecvente afecțiuni oftalmologice pentru care simptomul principal este inflamația pleoapelor:
- Orz. Cu aceasta, inflamația este localizată, de obicei, în partea exterioară a pleoapelor și a conjunctivei, pielea care o înconjoară devine roșie. Când orzul se maturizează complet, apare un abces purulent.
- Meybomeit. Roșeața conjunctivului este caracteristică acestei boli, inflamația este de obicei localizată adânc în pleoape, iar crustele galbene sau cenușiu apar adesea în colțurile ochilor. Ultima etapă a bolii devine un abces purulent.
- Impetigo. Această boală se caracterizează prin pustule mici, care încep să se dezvolte pe față, treptat trecând spre pleoape. Apariția impetigo poate fi văzută mult mai des la un copil decât la un adult.
- Se fierbe. Odată cu formarea unui furuncle, pleoapa se umflă foarte mult. Adesea, edemul se extinde chiar și pe față, în timp ce ochiul se poate închide complet.
- Flegmon și abces. Aceste două boli sunt semne că începe o exacerbare a procesului inflamator, în urma căreia se formează o acumulare abundentă de puroi. Un pacient cu flegmon sau abces prezintă dureri severe în zona inflamației.
- Blefarita. Inflamația pleoapei inferioare a ochiului sau pleoapei superioare, localizată în principal de-a lungul marginilor. Blefarita pleoapelor devine roșie și grea, pot apărea sigilii, se observă mâncărime severe și arsuri. Adesea, atunci când blefarita, gingiile pacienților se desprind complet.
Dintre toate inflamațiile listate ale pleoapelor, blefarita apare mult mai frecvent decât altele, care se pot dezvolta în mod egal la o persoană adultă și la un copil.
Măsuri de diagnosticare
Diagnosticul secolului inflamat se efectuează într-un birou oftalmologic. Numai un specialist cu experiență, după ce a efectuat toate procedurile necesare pentru o examinare amănunțită a pacientului și pentru a compara toate semnele de inflamație, va fi capabil să ofere cauza exactă a bolii.
Dacă este necesar, poate fi necesar un material pentru biopsie, astfel de măsuri sunt utilizate pentru a exclude formarea unei tumori maligne sau benigne. Această procedură se efectuează în principal numai atunci când boala este în formă neglijată și pentru o lungă perioadă de timp nu răspunde la tratamentul principal.
Terapia de droguri
În cazul inflamației pleoapelor, tratamentul poate fi efectuat numai cu medicamente sau în combinație cu medicamentele tradiționale. În acest caz, un rezultat pozitiv poate fi obținut mult mai rapid. Înainte de începerea tratamentului, medicul oferă, de obicei, câteva recomandări: în nici un caz nu trebuie să vă frecați ochii, să vă uitați la televizor și să stați în spatele unui monitor de calculator trebuie să fie limitată pe întreaga perioadă de tratament, împreună cu terapia pe care trebuie să luați vitaminele pentru întărirea sistemului imunitar. Aceste recomandări trebuie urmate cu strictețe, altfel întregul ochi poate deveni complet inflamat, iar apoi va deveni mult mai dificil să se vindece boala.
Este important să rețineți că nu vă puteți auto-administra dacă pleoapa este inflamată deasupra sau sub ochi, deoarece doar medicul știe cum să ajute pacientul în această situație.
Terapia inflamației în pleoapele superioare și inferioare depinde complet de cauza dezvoltării acesteia, prin urmare este foarte important să se diagnosticheze și să se determine cu precizie toți factorii care ar putea afecta formarea acesteia.
CITITORII NOSTRI RECOMAND! Pentru o recuperare rapidă și sigură a viziunii, cititorii noștri recomandă Falcon-ul de droguri. Timp de 2 ani pe piața europeană, acest medicament miraculos a fost prezent în termeni de eficiență, este de câteva ori mai mare decât corecția cu vederea laser și medicamente precum Blueberry Forte. Scopul său este de a elimina cauzele, nu simptomele de vedere slabă, eficacitatea și siguranța sa a fost dovedită prin studiile clinice.
Dacă boala este provocată de orice alergeni, se recomandă mai întâi utilizarea antihistaminelor și, bineînțeles, trebuie să scăpați de alergenul însuși. Pentru leziuni, toate tratamentele au scopul de a elimina daunele.
Dacă boala este provocată de bacterii și viruși, atunci următoarele medicamente sunt recomandate ca terapie cea mai eficientă: Biseptol, Ampioks, Oxacillin. Astfel de picături precum Penicilina, Prednisolone, Hidrocortizonul pot fi picate în ochi.
Unguente utilizate în inflamația ochiului: gentamicină, tetraciclină, furacilină.
Pustulele și fiertele sunt, de obicei, deschise chirurgical și apoi tratate cu dezinfectanți.
Terapie remedii populare
Atunci când tratamentul cu inflamație oculară folk remedii poate fi folosit numai dacă nu există o acumulare mare de puroi și mucus. În acest caz, este necesar să se consulte cu experții înainte de a utiliza medicina tradițională. Astfel, cele mai populare și eficiente mijloace:
- Băi calde. În apă caldă trebuie să coborâți fața timp de 15-20 de secunde, în timp ce ochii trebuie să fie deschiși. Procedura trebuie repetată de 5-6 ori pe parcursul zilei.
- Infuzie de castravete de coaja. Coaja de la 1 castravete medii decojite trebuie să fie zdrobită și se toarnă jumătate de pahar de apă clocotită, se adaugă 0,5 linguriță. soda, se amestecă bine și se lasă să se infuzeze o oră sau jumătate. Recipientul infuzat trebuie filtrat și aplicat la ochi sub formă de loțiuni.
- Butaș din ceapă. 1 ceapă trebuie fiartă și apoi adăugați 1 lingurita în bulionul rezultat. miere sau unele acid boric. Este necesară spălarea ochiului de mai multe ori pe zi.
- Musetel. Inflorescențele uscate de musetel în cantitate de 3-4 linguri. l. trebuie să turnați un pahar de apă clocotită, să înfășurați ceva cald și să insistați timp de două ore. După data expirării, perfuzia trebuie scursă și clătită cu ochi la fiecare 2-3 ore pe parcursul zilei.
- Ceaiul negru. Spălarea ochilor obosiți sau dureroși cu ceai negru puternic a fost practicată mult timp. Cu toate acestea, înainte de a aplica această procedură, este important să rețineți că ceaiul trebuie să fie proaspăt și în nici un caz vechi, deoarece ceaiul negru preparat în urmă cu 3-5 zile conține o cantitate mare de substanțe toxice care pot dăuna pacientului în loc să beneficieze. . Compresele și spălările de ceai negru se pot face de mai multe ori pe tot parcursul zilei. Compresa trebuie să fie doar sub formă de căldură, nu caldă sau rece. Băutura ar trebui să fie ceai negru obișnuit, fără adăugarea de plante, fructe, arome și zahăr, frunzele de ceai nu ar trebui să cadă pe ochii mucoși.
- Suc de Kalanchoe. Frunzele proaspete și tulpinile de Kalanchoe ar trebui spălate bine și sucul stotit de la ei. Ei trebuie să facă loțiuni pe ochi de mai multe ori pe zi.
- Broton din rădăcina Altea. 2 linguri. l. Rădăcina Althea, care poate fi achiziționată la farmacie, se toarnă jumătate de litru de apă clocotită și se fierbe o jumătate de oră. După data de expirare, răciți supa, presați-o și faceți loțiuni pe ea.
- Extracte din crupi de mei. Atunci când blefarita este o utilizare foarte eficientă a unui astfel de instrument ca un decoct de mei. În scopul de a pregăti, este necesar să se clătească bine 2-3 linguri. l. cereale de cereale, se toarnă cu un pahar de apă și se fierbe timp de 30 de minute. Gătitul gata să se răcească, să se tunde și să-și spele ochii timp de o jumătate de oră sau o oră înainte de culcare. În timpul nopții, puteți pune pe pleoape un tampon steril sau o bucată de tifon înmuiată în bulion.
- Apple și miere. Sucul de miere cu miere nu are proprietati mai putin eficiente, pentru prepararea carora trebuie sa faceti o depresie mica in partea de sus a unui mere bine spalat si umpleti-o cu 1 lingurita. miere de albine. După ce mierea este complet dizolvată în sucul de mere, acesta poate fi instilat în ochi de 3-4 picături de câteva ori pe zi. Acest instrument poate fi utilizat nu numai în tratamentul inflamației pleoapelor la adulți, dar și la copii.
- Infuzie de frunze și flori Althea. 2 linguri. l. uscate frunze și flori de Althea trebuie să fie zdrobit, apoi se toarnă 2 cesti de apă fierbinte și se lasă timp de o jumătate de oră. Realizați filtrul de perfuzie și aplicați pe pleoape ca loțiuni.
- Infuzie de chimen. 1 lingura. l. chimenul trebuie să toacă, se toarnă un pahar de apă clocotită și se lasă să se infuzeze timp de 30-40 de minute. Realizați filtrul de perfuzie și faceți-le loțiuni și comprese pe ochi.

Măsuri preventive
Cu atenție și în timp util, respectând toate măsurile preventive, este posibil să prevenim nu numai bolile oculare, ci și multe altele. În nici un caz nu ar trebui ca ochii să fie atinși cu mâini murdare, ar trebui să schimbați cât mai des prosopul și lenjeria de pat, în special perna. Fața trebuie spălată numai cu apă caldă, deoarece sângele rece poate provoca stagnarea sângelui venos, ceea ce determină dezvoltarea unor procese inflamatorii. După contactul cu animalele, trebuie să vă spălați mâinile cu săpun și apă, acest lucru se aplică atât animalelor de stradă, cât și animalelor de companie.
Un sistem imunitar puternic și sănătos joacă, de asemenea, un rol foarte important în prevenirea bolilor oculare, deci ar trebui să monitorizați cu atenție sistemul imunitar și, dacă este necesar, să-l întăriți în timp.
Ar trebui să revizuiți întreaga dietă, să încercați să mâncați bine și să renunțați la toate obiceiurile proaste.
Restul necorespunzător poate provoca inflamația pleoapelor, deci ar trebui să încercați să dormiți 8-9 ore pe zi, să stați mai puțin la calculator și să urmăriți televizorul.
Femeile ar trebui să încerce să folosească cosmeticele decorative pentru ochi cât mai puțin posibil, iar în timpul bolii și tratamentului este mai bine să scapi de ea și să o folosești din nou numai după recuperarea completă.
În vreme caldă, când ieșiți, este recomandabil să purtați ochelari de soare. Pentru o vedere slabă, este mai bine să purtați ochelari, nu lentile de contact. Trebuie să încercați cel puțin 1 sau 2 ori pe an pentru a vizita un oftalmolog.
Un proces inflamator de lungă durată al pleoapelor poate fi îmbogățit cu consecințe foarte periculoase, în special dacă puroiul intră în canalul lacrimal, se poate dezvolta o boală precum dacryocystita. Blefarita, care este în stadiul avansat, poate duce la o întorsătură a secolului. Corectarea acestui defect este posibilă numai cu ajutorul intervenției chirurgicale.
Orz. Inflamația purulentă acută a glandei sebacee a marginii pleoapelor, localizată la radacina genelor, datorată infecției (de obicei, stafilococ). La marginea pleoapei apare o umflătură limitată, dureroasă, însoțită de umflarea și hiperemia pielii pleoapelor și a conjunctivei. După 2-4 zile, infiltratul se topește purulent și, când se rupe, se eliberează puroi și particule de țesut necrotic. Poate formarea mai multor orz.
Meybomeit. Inflamația glandelor meibomiene ale cartilajului pleoapelor, cauzată de pătrunderea și dezvoltarea florii coccale în ele. Este acut și cronic. În meibomitul cronic există o înrăutățire și o îngroșare a marginii capacului. Prin conjunctiva hiperemică și infiltrate în zona cartilajului pleoapelor, strălucesc glandele meibomiene mărunte și groase. La marginea ciliară și în colțurile pleoapelor se formează cruste galben-cenușiu (datorită hipersecreției glandelor meibomiene). În lumina lămpii cu fantă în spațiul intramarginal al marginii pleoapelor, sunt vizibile gurile dilatate ale glandelor meibomiene. Secretul modificat al glandelor meibomiene, care cade în cavitatea conjunctivală, provoacă conjunctivită cronică. Meibomeita acută în imaginea clinică este similară cu orzul. Cu toate acestea, procesul patologic nu este localizat la marginea pleoapei, ci este adânc în cartilaj, așa cum se poate observa la rotirea pleoapelor. Autopsia spontană este posibilă din partea conjunctivului. Dacă este necesar, o autopsie chirurgicală este de asemenea efectuată din partea conjunctivului, dar în mod necesar de-a lungul glandelor meibomiene. Importanța periodică a prevenirii glandelor meibomiene prin masarea marginii pleoapelor cu o tijă de sticlă este importantă în prevenirea meibomitelor. Această procedură se efectuează după o singură instalare a unei soluții 0,5% de dicain (sau o soluție 3-5% de trimecaină) în sacul conjunctival.
Șalazion. Gradina este o educație densă rotunjită în grosimea cartilajului secolului, care rezultă din inflamația cronică proliferativă a glandei meibomiene. Este posibil să se formeze simultan mai multe halazii pe pleoapele inferioare și superioare.
Impetigo.Boala pustulară contagioasă cauzată de stafilococ sau streptococ. Pleoapele primare sunt rareori afectate, adesea procesul dureros se răspândește de pe pielea feței. Impetigo stafilococică se caracterizează prin apariția pe piele a ulcerelor pleoapelor cu dimensiunea unei cereale de mei, având o bază hiperemică. În centrul abcesului este un păr. Pielea dintre ulcere are un aspect normal, de obicei nu există o senzație subiectivă. Ulcerele dispar în decurs de 7-9 zile, fără a avea cicatrici. Streptococul impetigo este de obicei observat la copii: sunt superficiale, nu sunt asociate cu foliculii de păr, puține mici bule de mărimea unui pinhead la linte. Conținutul bulelor este adesea transparent, mai puțin turbid sau sângeros. Bulele, care se usucă, formează cruste. După 8-14 zile, crustele dispar, iar pete albastru-roșu rămân în locul lor. se pot extinde la conjunctiva tarsală și bulbară, reprezentând mici bule erozive plane. Se observă adesea o combinație de impetigo streptococ și stafilococ.
Erizipel. Adesea cauzate de streptococ hemolitic, rar stafilococ și alte microorganisme. De obicei, procesul inflamator se deplasează din părțile vecine ale pielii feței. Apare sub formă eritematoasă sau gangrenă. Însoțită de durere severă, globul ocular și febra. Tratamentul adecvat se termină de obicei favorabil, uneori cursul este complicat de venele orbitale, nevrita optică, panophthalmita, meningita.
Abces și flegmon al secolului. Inflamația purulentă infiltrativă limitată sau difuză a țesuturilor secolului. Cauzele abscesului și flegmonului sunt furuncul, orzul, meibomita acută purulentă, blefarita ulcerativă, procesul inflamator al sinusurilor paranazale, rănile infectate ale pleoapelor. Un abces sau o celulită a pleoapelor poate, de asemenea, să apară metastază pentru diferite boli infecțioase comune. Hiperremia și umflarea pleoapelor sunt observate. Pleoapa este dureroasă, pielea este tensionată, uneori are o nuanță gălbuie, fluctuația este posibilă. După o incizie sau o deschidere spontană a unui abces și evacuarea puroiului, fenomenul inflamator se scurtează repede. Cu un tratament în timp util și rațional, este posibilă dezvoltarea inversă a unui abces.
Se fierbe. Inflamația acută purulentă-necrotică a foliculului de păr și a țesuturilor pleoapelor înconjurătoare. Agentul cauzal al bolii este stafilococul. Furunculul este mai frecvent localizat în partea superioară a pleoapelor sau în zona sprâncenelor și mai puțin frecvent la marginea pleoapelor. În zona afectată, un nod dens și dureros apare mai întâi cu edem difuz în jurul acestuia. Umflarea captează pleoapa și jumătatea corespunzătoare a feței. După câteva zile, se formează o tijă necrotică în centrul fierbătorului. Boila se deschide cu eliberarea unei mici cantități de puroi, tija necrotică este separată, ulcerul rezultat este umplut cu granulații și se vindecă cu cicatrice. Durata procesului inflamator este de obicei de 8-14 zile; uneori există o stare de rău, febră.
![]()
Blefarita. Cauzele blefaritei sunt multe și variate. Inflamația marginii ciliare a pleoapelor se caracterizează printr-un curs cronic lung, însoțit de mâncărime, senzație de greutate a pleoapelor, oboseală a ochilor, sensibilitatea crescută la lumina strălucitoare. Există blefarită ulterioară, ulcerativă, meibomială și unghiulară.
Leziunile virale ale pleoapelor.
Molluscum contagiosum. Chemat de poxvirusul dermotropic. Această formă nosologică este bine cunoscută nu numai oftalmologilor, ci și pediatrilor și dermatologilor. Trebuie remarcat faptul că termenul de "moluscă infecțioasă sau contagioasă" este în mod fundamental incorect. A apărut într-un moment în care sa crezut că boala se datorează celei mai simple moluște care a fost introdusă în piele. În ciuda faptului că originea virală a bolii este acum exact stabilită, termenul vechi rămâne în vigoare. Virusul dermotropic care provoacă clinica molluscum contagiosum este transmis prin contact direct, precum și prin obiecte, în special jucării. Imaginea clinică a leziunii constă în apariția unor noduli unici sau multipli de pe piele de la pinhead la mazăre. Nodulii sunt dense, fără durere la atingere, au culoarea pielii normale, uneori cu un strălucire ciudat asemănătoare cu luciul unei perle. Prezența unei depresiuni cu găuri microscopice mici în centrul nodulului este tipică pentru o moluscă contagioasă. Atunci când nodulul este presat prin ele, se distinge o masă de culoare albă, constând din elementele regenerate ale dermei. La un moment dat, acest conținut a fost considerat agentul cauzal al bolii - molluscum contagiosum. Molluscum contagiosum poate provoca blefarită virală persistentă, conjunctivită și keratită, iar aceste boli apar indiferent de localizarea moluciorului. În cazurile în care molluscum contagiosum este localizat pe pleoape, originea acestor boli este, fără îndoială, de natură virală. Blefarita și keratita care rezultă din contagiosul molluscum, de obicei, nu diferă în nici o manifestare clinică specifică. În ceea ce privește conjunctivita, prezența unor foliculi destul de mari asemănătoare aspectului foliculilor la trachom este caracteristică pentru aceasta.
Tratamentul bolilor pleoapelor
Tratarea orzului. În stadiul inițial, lubrifierea pielii pleoapelor la locul de infiltrare cu alcool 70% sau soluție de alcool 1% de verde strălucitor. Instilarea soluției de sulfacil-sodiu 20-30%, soluția de sulfapiridazin-sodiu 10%, soluția de penicilină 1%, soluția de eritromicină 1%, soluția de dexametazonă 0,1%, soluția 0,3%, emulsia 1% de 3-4 ori pe zi. Lubrifierea pielii pleoapei în zona de infiltrare și de stabilire pentru unguente pentru pleoape care conțin sulfonamide și antibiotice, 1% din unguent galben de mercur. Căldură uscată, terapie cu UHF. În unele cazuri, este afișată deschiderea orzului. Cu creșterea temperaturii corporale - utilizarea sulfonamidelor în interior și a antibioticelor în interiorul și parenteral. Cu orz recurent - autohemoterapie și detectarea bolilor predispozante comune (diabetul), tratamentul lor.
Orz de tratament Video
Tratamentul cu meibomită. Cronică meibomousită - vezi blefarita. Cu meibomitul acut, tratamentul este același ca și cu inflamația acută purulentă a glandei sebacee a capacului pleoapei (vezi Orzul). Tratamentul halazionului.
În stadiul inițial pentru resorbție și reducere de 3 ori pe zi; uscat cald. Injecții în regiunea de chalazion (după anestezie locală cu o soluție 0,5% de dikaină) soluție 0,4% de dexametazonă (0,2 ml) sau enzima lekozimetică (conținutul flaconului este dizolvat în 2 ml de apă pentru injecție, injectat cu 0,2 ml de soluție). Injecțiile pot fi repetate după 1-1,5 luni. În absența efectului - tratament chirurgical.
Tratamentul cu impetigo. Pielea afectată este frecată cu camfor sau 2% alcool salicilic. Flacoanele proaspete individuale deschise ac sterile, forceps sau foarfeci, puroi eliminat de bumbac steril sau tifon eroziune format lubrifiat cu 1% soluție de verde strălucitor, sau o soluție 1% de albastru de metilen, soluție de alcool 2% iod, 1% furatsilina soluție de permanganat de potasiu (1: 5000). bule multiple nepractic deschis lubrifiate de 1-2 ori pe zi 1-10% emulsie sintomitsina eritromicina sau 1%, 1% tetracicline, 0,5% neomicină, gentamicină 0,5%, polimiksinovoy 2%, 4% gentamicina urmat unguent un dressing steril. După îndepărtarea crustelor, se utilizează 2-5% mercur alb sau 1-2% unguent galben de mercur. Atunci când conjunctiva este implicată în procesul patologic - instilarea unei soluții de benzilpenicilină cu sare de sodiu (10 000-20000 UI în 1 ml), soluție 20-30% sulfat-sodiu (3-6 ori pe zi), soluție 10-20% sulfapiridazin-sodiu De 4 ori pe zi); pentru unguente pentru pleoape care conțin (1% tetraciclină, 1% eritromicină), de 2-4 ori pe zi. În interior - ampicilină la 0,25 g, oletrrin la 0,25 g, sare de sodiu oxacilină la 0,25 g, furacilină la 0,1 g, bactrim, 2 comprimate de 2 ori pe zi. În timpul perioadei de tratament nu este permisă spălarea feței cu apă. În cazul impetigo-ului larg și al recăderilor, bolile sunt administrate intramuscular la 300.000 U de 3 ori pe zi (doza totală de 4.000.000-5.000.000 U), 0.2g ampioc, autohemoterapie prescrisă, în interior - ulei de pește; vitaminele A, Bi, Ve, C (pe cale orală sau intramusculară); recomandă o dietă cu excepția dulciurilor și extractelor. Tratamentul erizipetelor pleoapelor.

Antibioticele cu penicilină sunt cele mai eficiente. Alocați penicilină intramuscular 300 000 UI după 6 ore timp de 5-7 zile. Rezultate bune sunt obținute prin utilizarea fenoximetilpenicilinei pe cale orală de 0,25 g de 4-6 ori pe zi cu 30 de minute înainte de mese timp de 5-7 zile. Cu intoleranță la penicilină, eritromicina este prescrisă pe cale orală de 0,3 g de 4-5 ori pe zi sau de 0,3 g de 4 ori pe zi, cursul fiind de 7 zile. Cu forme adesea recurente, sunt prezentate peniciline semi-sintetice: oxacilină 1 g 3-4 ori pe zi, meticilină 1 g 4-6 ori pe zi, ampicilină 1 g 3-4 ori pe zi; Durata tratamentului este de 5-7 zile. Acestea prescriu, de asemenea, intr-un complex de vitamine, 0,2 g fiecare, catelurail 0,5 g fiecare. Este recomandata autohemoterapia, raze ultraviolete in doze eritemale (3-4 biodoza) in zona afectata cu capturarea unei portiuni din pielea sanatoasa. Cu dezvoltarea conjunctivitei - instilarea soluțiilor antibiotice: 0,5% soluție de sulfat de neomicină, 1% soluție de sulfat de kanamicină, soluție penicilină (20 000 UI în 1 ml), soluție de furacilină 0,02%, soluție de sulfat de sodiu 10-20%. Pacienții cu erizipelul feței și a pleoapelor în perioada acută trebuie să fie spitalizați.
Tratamentul abcesului și flegmonului. Pacienților li se prezintă agenți bactericizi și bacteriostatici: sare de sodiu benzilpenicilină intramusculară, 300.000 U, de 3 ori pe zi, soluție 4% de gentamicină, câte 40 mg, ampioc, câte 0,2 g fiecare; în interior - sare de sodiu oxacilină de 0,25 g, metaciclină 0,3 g, ampicilină 0,25 g, furacilină 0,1 g; Bactrim (2) 2 comprimate de 2 ori pe zi; sulfonamide - la 0,5 g, etazol la 0,5 g, 1 g pe zi (o dată, timp de 4-5 zile). La nivel local: căldură uscată, terapie UHF, instilarea picăturilor de dezinfectant în sacul conjunctival. Când apare o fluctuație, se deschide un abces sau o celulită, urmată de aplicarea de pansamente cu soluție de clorură de sodiu de 10% hipertonică. Tratamentul de fierbere a tratamentului complex de secol. Antibioticele se administrează pe cale orală - sare de sodiu oxacilină 0,25 g fiecare, ampiocuri 0,25 g fiecare, oletetrin 0,25 g fiecare, metaclină 0,3 g fiecare, ampicilină 0,25 g fiecare, penicilină intramusculară 300 000 U, 4 % soluție de gentamicină 1 ml, 0,2 g fiecare Sulfonamide administrate în interior, bacterii. Pielea din jurul furunclei este ștersă cu camfor sau alcool salicilic 2%, peroxid de hidrogen, soluție de furasilină (1: 5000). Este recomandată încălzirea uscată sub formă de încălzitor. Cu umflături și dureri semnificative în stadiul maturării procesului inflamator, se utilizează comprese de apă-alcool. Disecția chirurgicală este indicată numai cu formarea abcesului de fierbere. După deschiderea fierbătorului, o bandă necrotică este îndepărtată cu pensete, un bandaj steril de tifon este aplicat pe suprafața ulcerată a pleoapelor. Pielea din jurul furunclei este șters cu 0,5% neomicină sau 0,1-0,5% unguent gentamicin, 1 ... 10% emulsie de sintomicină. Pentru a preveni noi leziuni în jurul valorii de fierbere, este afișată iradierea ultravioletă. În cazul administrării furunculozei cronice, se recomandă prescrierea unui vaccin stafilococ specific, subcutanat sau intracutanat, de la 0,2 la 1 ml, creșterea dozei cu 0,1-0,2 ml la fiecare 2-3 zile (pe 10-12 injecții) sau imunoterapie nespecifică autohemoterapie, prodigiosan).
În primul rând - eliminarea cauzei bolii. efectuate local ciliar marja capac WC: după ulei de pește vârstă de lubrifiere sau 1% unguent galben mercur îndepărtat și crusta fulg, margine capac tratate cu soluții antiseptice, unguente cu antibiotice sau sulfamide. Sunt de asemenea utilizate 0,5% hidrocortizon, 0,2% furacilin, 1% tetraciclină, 1% dibiomicină, 10% priscola, oletetrin, 10% metiluracil, unguent 0,5% gentamicină și unguent de 1% canndula. Simultan instilat în sacul conjunctival de soluție 0,25% de sulfat de zinc, soluție sulfatsil de sodiu 20-30%, soluție de sulfapiridazina sodiu amidopirina 2% soluție 10%, soluție 0,1% de dexametazonă, prednisolon soluție 0,3%, 1% în cazul blefaritei ulcerative, crustele sunt îndepărtate după înmuierea lor prin lubrifiere repetată cu 10% unguent sulfacil-sodiu, 1% emulsie de sintehomicină 1%, ulei de pește. După îndepărtarea cruste răni lubrifiat cu 1% soluție de verde strălucitor, albastru de metilen, soluție alcoolică 5-10% din gălbenele, 0,02% sodiu furatsilina.Pri meybomievom blefarita tijă masaj efectuate în mod necesar de sticlă vârstă, stoarce conținutul glandelor meibomiană. margine capac șters cu vată îmbibat cu un amestec de alcool și eter, și lubrifiat cu 1% soluție verde briliant sau 5% soluție alcoolică kalenduly.Spetsificheskim tratamentul blefaritei unghiular este utilizarea preparatelor de zinc sub formă de picături pentru ochi și unguente (vezi. Diplobatsillyarny conjunctivită, unghiular) .Lechenie Blefarita cronică este complexă: tonic, reorganizarea focarelor de infecție, o alimentație bună, respectarea condițiilor de muncă igienice și de viață, corecția corectă a erorilor de refracție etc. Tratamentul infecțiilor contagioase Elementele din piele Molluscum sunt distruse prin răzuire sau diatermocoagulare, urmate de zdrobirea patului moluștei cu o soluție verde strălucitoare de 1%. Blefarita, conjunctivita și keratita după eliminarea tuturor nodulilor de moluște dispar fără urmă, fără tratament.
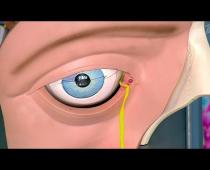
Inflamația pleoapelor este un proces de inflamație a pleoapelor superioare sau inferioare, sau ambelor, ca rezultat al diferitelor cauze traumatice sau infecțioase.
Simptomele bolii sunt diferite și depind de cauza inflamației. Frecvente pentru toate tipurile de simptome ale acestei patologii sunt exprimate prin roșeață, mâncărime și umflarea pleoapelor.
Tratamentul inflamației pleoapelor depinde de natura cursului și de tipul inflamației.
Cauze și tipuri de inflamație a pleoapelor
Cele mai frecvente cauze ale inflamației pe pleoape sunt blefarita, abcesul pleoapelor, infecția cu orz sau herpes:
- Orz - inflamația glandelor meibomiene (meibomita), exprimată în procesul acut purulente al glandei sebacee sau al foliculului de păr. Agentul cauzal al bolii este Staphylococcus aureus. Orzul se poate forma ca un singur proces, dar poate fi exprimat și prin leziuni multiple. În același timp, este posibil să localizați focalizarea inflamației pe oricare dintre pleoape sau ambele.
- Simptomele meibomitei - orzul intern, sunt exprimate prin roșeață, umflarea pleoapelor, secreții purulente de la focalizarea inflamației, durere în timpul palpării și, uneori, dureri de cap. Tratamentul acestei boli constă în tratarea unui loc de inflamație a inflamației cu o soluție de verde strălucitor sau 70% alcool etilic.
- Un abces format ca rezultat al infectării unei părți deteriorate anterior a pleoapelor se numește abcesul pleoapelor. Destul de des, un abces apare ca o consecință a infecției rănilor din orz. O altă cauză a unui abces poate fi un proces purulente care apare în zonele adiacente ochilor - sinusurile nazale și orbite. De asemenea, cauza dezvoltării unui abces poate fi o infecție stafilococică. Simptomele unui abces se aseamănă cu simptomele orzului, adică umflături, roșeață, durere la nivelul pleoapelor și capului, dar ele sunt îmbinate printr-o tentă gălbuie a conjunctivei. Abscesul secundar este tratat cu antibiotice folosind proceduri fizioterapeutice. În cazuri rare, cu indicații adecvate, se utilizează excizia chirurgicală a fuziunii purulente.
Virusul herpes simplex - Herpes Simplex sau herpes zoster - Herpes Zoster este de obicei cauza inflamației herpetice a pleoapelor. O caracteristică caracteristică a acestei inflamații este formarea bulelor apoase pe pleoape. Pe măsură ce procesul avansează, lichidul din bule devine turbid și explodează, suprafața de dedesubt se vindecă și se strânge cu epiteliul.
Cu inflamația herpetică a pleoapelor, se observă mâncărime severă și cel mai mic impact mecanic asupra acestora provoacă răspândirea bacteriilor. Boala este însoțită de dureri moderate. O astfel de inflamație, ca regulă, se repetă periodic.
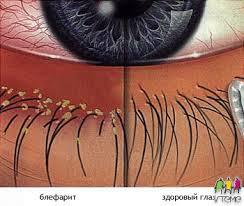
Cea mai frecventă cauză a inflamației pleoapelor este blefarita, inflamarea marginilor pleoapei.
Cauzele blefaritei sunt o slăbire a sistemului imunitar al organismului, o infecție cronică, tulburări ale tractului gastro-intestinal, deficit de vitamine, inflamația sinusurilor nazale și nerespectarea standardelor de igienă de bază.
 Cursul clinic al bolii are o imagine ușor diferită față de inflamațiile anterioare.
Cursul clinic al bolii are o imagine ușor diferită față de inflamațiile anterioare.
Principalele simptome ale blefaritei includ roșeața pleoapelor, însoțită de arsură și senzații de prezență a unui corp străin în ochi. În secole s-au format descărcări purulente sau spumoase.
Există mai multe tipuri de blefarită - demodicoză, scalabilă, meibomiană, unghiulară și ulcerativă:
- Blefarita demodicoză apare atunci când o persoană este infectată cu un acarian de specii Demodex, cel mai adesea de la așternut și în jos de păsări. Piciorul se fixează în bulbii cu genelor și provoacă proces inflamator în pleoape.
- Blefarita scalabilă sau altfel seboreică, manifestată prin formarea de cântare pe pleoape, cum ar fi mătreața, gri, alb sau galben deschis. Cu această inflamație, apar și mâncărime severe și hipersensibilitate la praf, vânt și lumină puternică.
- Forma cea mai severă este ulcerativă, în care senzațiile dureroase se intensifică și se formează ulcere cu secreții sângeroase la marginile pleoapelor. Cu această formă de blefarită este pierderea genelor la locul de formare a ulcerelor.
- Inflamația pleoapei sub formă de blefarită angulară se caracterizează prin localizarea acesteia în colțurile ochilor și este însoțită de secreții spumoase.
- Blefarita meibomiană diferă de celelalte prin implicarea în procesul inflamator al glandelor membranare. Destul de des, boala apare în prezența lui. Cu o astfel de inflamație a pleoapelor se formează acumulări spumoase-purulente în colțurile ochiului și cruste pe pleoape.
Inflamația pleoapelor: tratament
Baza tratamentului proceselor inflamatorii pe pleoape este metoda de eliminare a cauzelor dezvoltării bolii.
Se aplică tratamentul simptomatic și procedurile igienice obligatorii.
Aplicații locale și unguente care conțin antibiotice.
Tratamentul regiunilor afectate cu agenți antiseptici pentru blefarită ulcerativă și balistică. Purjele și baloanele purulente sunt îndepărtate prin metode medicale în conformitate cu normele sanitare.
Pentru tratamentul inflamației pleoapelor, puteți folosi spălarea cu ceai cald, soluții apoase de mușețel, calendula. Aceste tratamente reduc pruritul și înroșirea. În timpul tratamentului, este necesar să se evite zgârierea zonelor bolnave, pentru a nu provoca o infecție suplimentară. În plus, pentru această perioadă este de dorit abandonarea cosmeticelor și utilizarea lentilelor de contact.
Inflamația pleoapelor, aparent la prima vedere, lipsa unei boli grave aduce uneori consecințe negative semnificative. De aceea, tratamentul trebuie efectuat la recomandarea unui medic și sub supravegherea acestuia.
Roșeața și umflarea pleoapelor, secreția mucoasă din colțuri, durerea din nas poate indica inflamația ochiului. Deci, un adult sau un copil manifestă o reacție protectoare la efectele oricărui stimul patogen. Este posibil ca ochiul sau regiunea ochiului să fie afectate. Roșeața proteinelor este însoțită de durere, rupere și deficiență de vedere. Chiar și o ușoară inflamare a retinei sau a unei alte părți a ochiului necesită atenție, deoarece este un organ foarte important, responsabil pentru 90% din informațiile percepute de o persoană.
Ce este inflamația ochiului?
Dacă ochiul este inflamat, atunci acesta este înțeles ca răspunsul adaptiv complex al organului ca răspuns la acțiunea factorilor interni sau externi. Se manifestă un set de simptome. Gradul severității lor depinde de cauza inflamației mucoasei ochiului. Este infecțioasă sau neinfecțioasă. Patologia afectează pleoapele, conjunctiva sau irisul.
Cauze ale ochilor inflamati
Inflamația globului ocular poate fi cauzată de infecție, virus sau ciupercă. Vântul, praful, căldura, frigul, lumina strălucitoare și substanțele chimice au un efect negativ. În condițiile moderne de dezvoltare tehnologică, un alt factor periculos pentru ochi este un calculator. O muncă lungă pentru el din cauza încărcăturii ridicate asupra vederii sale poate duce, de asemenea, la complicații. În general, motivele pot fi împărțite în mai multe grupuri principale:
- factori infecțioși;
- reacție alergică;
- influența factorilor agresivi și a iritanților;
- leziuni ale părților individuale sau întregului ochi.
iris
În oftalmologie, există asemenea boli inflamatorii ale ochiului ca uveita și iridocilita. Acestea reprezintă inflamația părții anterioare a coroidului corpului ciliar și a irisului. Cauzele frecvente ale bolii sunt gripă, tuberculoză, gonoree, herpes, infecție bacteriană și chlamydia. Iridociclită se poate dezvolta datorită gutei, alergiilor, reumatismelor sau leziunilor oculare. Mai des, doar un singur ochi suferă. Irita - o leziune izolată a irisului este mai puțin frecvent diagnosticată. Când boala își poate schimba culoarea. Boala se poate dezvolta ca urmare a:
- tuberculoza;
- gripă;
- sifilis;
- bruceloză;
- boli ale sinusurilor sau amigdalelor;
- leptospiroza;
- carii vechi;
- leziuni corneene cu abces purulent;
- penetrarea infecției.
secol
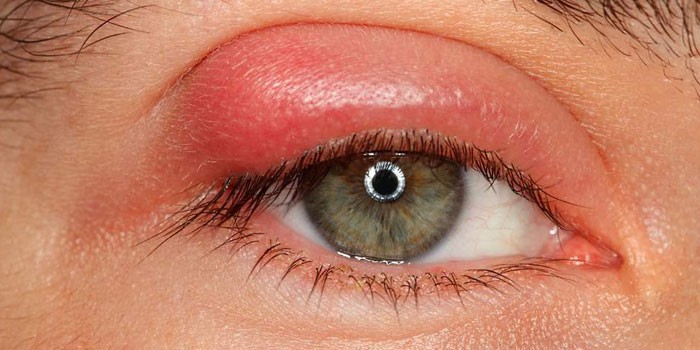
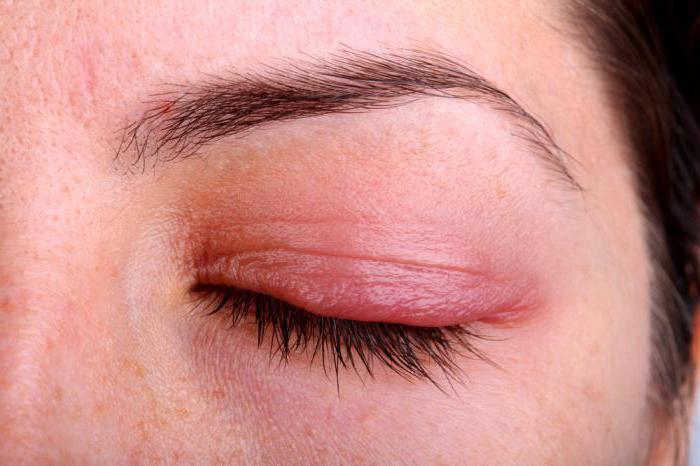
Inflamația pleoapelor se manifestă prin umflături și roșeață, așa cum se arată în fotografie. Procesul îl poate capta complet. Uneori, inflamarea pleoapei inferioare sau superioare. Unele boli conduc la această condiție:
- Herpes. Are multe tipuri, dar aproape toate se caracterizează prin arsuri, roșeață a pleoapelor, mâncărime, tăieturi și umflături în jurul ochilor. Patologia oculară se caracterizează prin apariția unor bule umplute cu fluid.
- Șalazion. Aceasta este o boală cu evoluție lentă care rezultă din blocarea glandei sebacee sau o gastrită rece. Colită sau blefarită. În aparență, boala este similară cu orzul.
- Blefarita. Este o inflamație cronică multiplă a marginilor pleoapelor. Dificil de tratat.
- Orz. Boala se dezvoltă datorită blocării foliculilor de păr din genelor sau glandelor sebacee din pleoapele superioare sau inferioare datorită blocării canalului sau a acțiunii Staphylococcus aureus. Orzul apare adesea la copii, pe fondul unei imunități slăbite, al unei igiene slabe, al murdăriei și al bolilor respiratorii acute.
conjunctivă
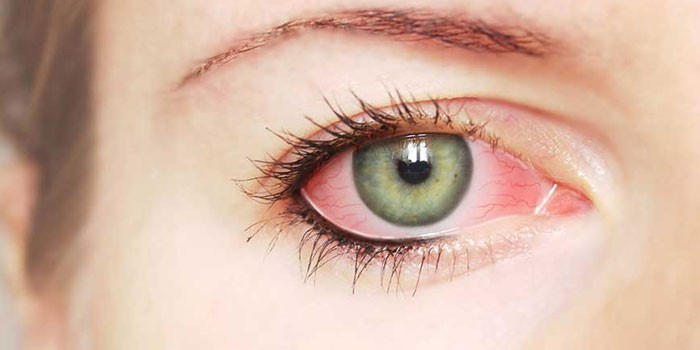
Cochila interioară a globului ocular și a pleoapei din interior este conjunctiva. Inflamația sa se numește conjunctivită. Se pot produce iritații chimice, infecții, alergii sau daune. Inflamația conjunctivală are mai multe tipuri, fiecare caracterizată prin propriile motive:
- Bacteriene. Se observă în cazul în care ochiul este umflat și roșu. Fotofobia, edemul conjunctival și lacrimarea apar, de asemenea, din semne de inflamație. Cauza este bacteria.
- Hemoragică. Se caracterizează prin hemoragie pe globul ocular și pe pleoape. Cauza este picornavirusul, care este infecțios.
- Adenovirus. Se dezvoltă datorită leziunilor tractului respirator superior. Cauza este adenovirusul.
- Alergice. Poate fi cauzată de diverse alergene, cum ar fi ciupercile.
Pustule în ochi
Descărcarea puroiului în zona ochiului este adesea rezultatul infecției în sacul conjunctival. Corpul reacționează la reproducerea rapidă a bacteriilor. Un abces pe ochi poate fi asociat cu:
- Cheratită. Inflamația purulentă a corneei, însoțită de supurație. Simptomele sunt fotofobia, durerea în globul ocular, spasmul pleoapelor, umflarea corneei. Cauzele pot fi arsuri, traume, factori neurogenici.
- Orz. Bolile glandelor sebacee datorate blocajului lor. Agentul cauzal este stafilococul sau demodicoza.
- Alergii. Cauzate de un efect pe termen lung asupra organismului iritant.
- Conjunctivită acută purulentă. Se poate dezvolta datorită bacteriilor, virușilor sau alergiilor.
- Trahom. Infecția cauzată de chlamydia. Se caracterizează prin formarea de fier și eliberarea ulterioară a puroiului de la ei.
Ochii răniți
Chiar și un vânt obișnuit poate să răcească ochiul și să provoace inflamație. Membranele mucoase ale corpului nu sunt protejate de piele, prin urmare, factorii externi sunt afectați în special de starea lor. Riscul de patologie a țesutului ocular crește cu:
- expunerea prelungită la aer condiționat, care funcționează la putere mare;
- plimbați în vânt după înot;
- fiind în transport lângă o fereastră deschisă;
- capul proeminent dintr-o mașină care călătorește cu viteză ridicată;
- ferestre și uși mari deschise, ceea ce duce la apariția de curente.
Inflamarea ochilor la un copil
Conjunctivita bacteriană, hemoragică sau alergică este cea mai frecventă boală, nu numai în rândul adulților, dar și în rândul copiilor. La un copil, aceasta conduce, de asemenea, la inflamarea țesutului ocular. Alte cauze ale acestui simptom sunt aceleași ca cele listate pentru adulți. Acestea sunt boli:
- orz;
- blefarită;
- keratita virală;
- alergii;
- herpes;
- șalazion.
Inflamarea ochilor în timpul sarcinii
În plus față de cauzele principale, modificările hormonale sunt un factor în dezvoltarea inflamației țesuturilor oculare la femeile gravide. Datorită scăderii nivelelor de estrogen și a scăderii cantității de umiditate, funcționarea normală a organelor de vedere este întreruptă. Ochii încep să mânc, să rupă și să se rumeze. Uscăciunea și oboseala lor sunt remarcate. Astfel de modificări hormonale și cauzează inflamație.
Localizarea inflamației în ochi
Ochiul are o structură foarte complexă. Se compune din mai multe părți și țesături, fiecare având funcții proprii. Sub inflamarea organelor de vedere înțeleg totalitatea diferitelor patologii inflamatorii ale acestora. Acestea afectează una sau alta parte a organului de viziune. Când inflamația globului ocular există un model vascular pronunțat. Motivul este pletor. Procesul patologic cronic poate să vizeze pleoapele, glandele lacrimale sau colțurile ochilor. În general, inflamația afectează:
- conjunctivă;
- priză pentru ochi;
- cornee;
- iris;
- cabluri de rupere;
- nave.
Este necesar să se facă distincția între această inflamație și roșeața ochiului, cauzată de factori fizici. Acestea includ praf, lentile, nisip, strălucire, vânt, fum și chiar dureri de cap. Roșeața ca rezultat al acțiunii acestor factori este comparabilă cu simpla iritare, care deseori trece pe cont propriu. Acesta poate deveni o adevărată inflamare numai ca urmare a adăugării unei infecții cauzate de viruși, bacterii sau ciuperci.
Cum se trateaza
Terapia este prescrisă luând în considerare cât de mult a fost afectat ochiul și ce a cauzat procesul patologic. Dacă este prezentă puroi, sunt necesare antibiotice orale precum oxacilina sau ampicilina. Nu mai puțin eficace sunt pregătirile locale. Acestea sunt reprezentate de unguente de ochi cu antibiotice în compoziție. Inflamațiile locale pot fi tratate cu soluții antiseptice. În funcție de agentul cauzal al bolii, sunt prescrise medicamente cu efect antifungic sau antiviral.
Unele boli grave care provoacă inflamații necesită o abordare specifică a tratamentului. Terapia este determinată în funcție de patologie și severitatea simptomelor:
- Conjunctivita. În funcție de agentul patogen, sunt prescrise picături antivirale, antifungice sau antibacteriene. În conjunctivita cronică se utilizează antibiotice și antiseptice. Eficace sunt medicamentele hormonale. Numele unora dintre ele sunt: - Prednisolone, Hydrocortisone.
- Uveită, iridocilită. Pentru formele bacteriene sau virale se utilizează terapie antibacteriană sau antivirală locală și sistemică. În plus, arătat înseamnă extinderea elevului și fizioterapie.
- Cheratită. În cazul formelor bacteriene, ulcerele corneene sunt tratate cu o soluție antiseptică și apoi se aplică unguent antibacterian.
- Orz exterior sau interior. Bazele tratamentului sunt picăturile antibacteriene, de exemplu, Albucid. În schimb, acestea vor ajuta la soluția de penicilină sau eritromicină.
- Blefarita. În acest caz, tratamentul local se efectuează cu unguent cu mercur, apoi pleoapele sunt șterse cu unguent gentamicin, furacilin sau tetraciclină. În plus, se utilizează picături de sulfacil sodic sau Sofradex.
- Dacriocistita. Forma acută este tratată în condiții staționare prin injecții intramusculare de sare de sodiu benzilpenicilină sau prin administrarea de sulfadimezină. Pentru a preveni dezvoltarea ulterioară a infecției, ajutați la picăturile antibacteriene - Levomycetin, Sulfacyl-sodium, Miramistin.
picături
Aceste medicamente dau un efect local, care afectează membrana mucoasă a ochilor. Picturile diferă în ceea ce privește compoziția și principiul acțiunii. Dintre cele mai eficiente picături se evidențiază:
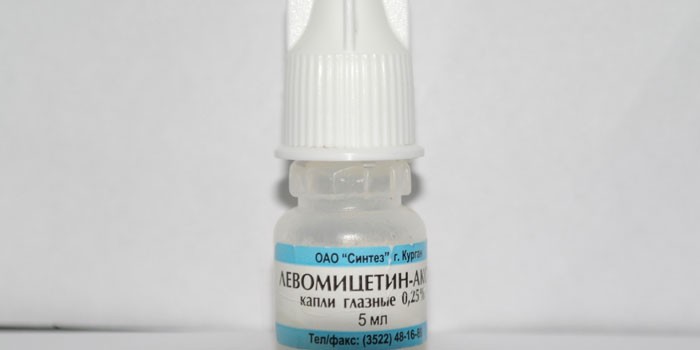
- Cloramfenicol. Acesta aparține grupului de picături oftalmice antibacteriene. Îndepărtează și vindecă inflamația. Este necesar să picurăți 1 picătură în sacul conjunctival. Repetați procedura de 3-4 ori pe zi.
- Visine. Vasoconstrictive picături care ajută la ameliorarea chiar umflarea severă. Aplicați prin insuflarea a 1-2 picături în ochiul afectat. Repetați procedura de până la 4 ori pe zi.
- Sulfacetamide. Creează un efect bacteriostatic. În ochi este necesar să picurăți 1-2 picături în colțul interior. În timpul zilei, puteți folosi drogul de până la 6 ori.
Ochea provoacă inflamația
Lotiunile pentru a elimina inflamația la domiciliu sunt convenabile pentru a face cu tampoane de bumbac, care sunt umezite cu o soluție terapeutică și plasate pe ochi. Deci trebuie să te culci 10-15 minute. Se recomandă repetarea procedurii de până la 4 ori pe zi. Există diferite mijloace eficiente cu care se aplică loțiunea:
- Med. O lingurita pentru a turna 250 ml de apa calda, apoi asteptati sa se raceasca.
- Luați o lingurita de seminte de planta, adaugati 2 linguri de apa fiarta. Se amestecă amestecul, se toarnă o jumătate de cești de apă clocotită, se lasă câteva ore și se tensionează.
- Se toarna cateva flori de albastru albastru cu un pahar de apa clocotita, se toarna intr-un balon termos, se lasa aproximativ 1 ora.
Tratamentul remediilor populare
Ca o compresă sau pentru spălarea sacii lacrimali, se recomandă un decoct cald de trandafir de ceai, de șoricel sau de frunze de dafin. Infuzie de frunze de aloe - aceasta este ceea ce clatiti ochii cu inflamație, chiar recomandat. Pentru a face acest lucru, planta trebuie să fie zdrobită, adăugați un pahar de apă clocotită și lăsați timp de câteva ore. Ceaiul de musetel este considerat cel mai eficient plante pentru spălarea ochilor inflamați. O lingurita de materii prime trebuie doar sa toarna apa clocotita si apoi sa lasi timp de 20 de minute si sa se tina.
video
Inflamația pleoapelor (blefarita) este o boală oftalmologică foarte neplăcută și periculoasă. Este un proces inflamator care afectează partea superioară, inferioară sau ambele secole și este foarte dificil și de lungă durată. Inflamația pleoapelor nu este doar un semn flagrant pentru majoritatea bolilor oculare, ci și un simptom al unui număr de tulburări comune care apar în organism.
Blefarita provoacă un mare inconvenient pacientului, perturbând activitatea de vedere și provocând disconfort sub formă de durere și mâncărime.
simptomatologia
Blefarita poate fi atât o boală independentă, cât și boala, concomitent cu infecții, boli virale, precum și reacții alergice.
Simptomele pleoapelor superioare ale blefaritei
Simptomele blefaritei pleoapelor inferioare
- roșeața marginii pleoapei (în funcție de gradul de deteriorare - intensă sau ușoară);
- umflătură și roșeață;
- la baza genelor pot apărea cruste mici de culoare galbenă;
- senzație de mâncărime sub genelor;
- pierderea genelor;
- fotofobie, sensibilitate crescută la aerul rece și vântul;
- ochii se obosesc rapid și apoși.
Cauze ale inflamației
O persoană care suferă de blefarită poate fi recunoscută de marginile îngroșate și roșii ale pleoapelor, ruperea și, uneori, lipsa genelor.
Cele mai frecvente cauze ale bolii sunt:
- afectarea ochilor de către microbi, ciuperci, căpușe;
- alergii;
- distrugerea învelișului lacrimal al corneei;
- imunitate slăbită, cauzată de nutriție deficitară și tulburări metabolice;
- reticența de a purta ochelari cu strălucire.
Cauzele pleoapelor superioare ale blefaritei
- infecții virale și cronice;
- tulburările metabolice și sistemul endocrin;
- nerespectarea condițiilor de viață sanitare și igienice;
- reacții alergice;
- imunitate redusă;
- tulburări ale stomacului și intestinelor;
- lipsa de nutrienți în organism;
- infecții oculare streptococice și stafilococice;
- molluscum contagiosum;
- demodecie;
- deteriorări mecanice, termice sau chimice.
Printre altele, procesul inflamator se deplasează adesea la ochi din canalul lacrimal și din sinusurile paranasale. Prin urmare, infecțiile nazofaringe pot fi, de asemenea, cauzele bolii.
Cauzele pleoapelor inferioare ale blefaritei
diagnosticare
Pentru a efectua un diagnostic, trebuie să vizitați biroul oftalmologic Un oftalmolog va examina vizual ochiul afectat și va efectua, de asemenea, o biomicroscopie. Blefarita este acută și cronică.
Deci, cu o boală cronică care nu este supusă terapiei, poate fi necesară o biopsie. Acest studiu va elimina bolile tumorale. Pentru a confirma sau respinge diagnosticul etiologiei demodectice, medicul poate comanda un examen microscopic.
Blefarita la un copil
Inflamația pleoapelor se dezvoltă nu numai la adulți, dar și la copii. Elevii și copiii de vârstă preșcolară sunt în pericol. Cauza principală a bolii la un copil este lipsa de igienă personală.
Blefarita se poate dezvolta deja, iar copilul nu se plânge încă de senzații neplăcute. Orice părinte poate identifica boala în stadiul inițial pentru a eradica problema în timp.
Printre semnele caracteristice ale inflamației se numără:
- jale;
- frecvent clipește;
- refuzul de a mânca;
- lăcrimare.
Dacă bănuiți că copilul dvs. are un proces inflamator pe ochi, consultați imediat un medic.
Cum să tratați inflamația?
Durerea în ochi, formarea rănilor, fisurilor sau rănilor în zona de creștere a genelor, precum și modificări ale acuității vizuale - semnale pentru a consulta un oftalmolog. Tratarea blefaritei nu este foarte dificilă, dar de ceva timp.
Cel mai adesea, tratamentul inflamației oculare include:
- igiena obligatorie: îndepărtarea sistematică a crustelor formate, spălarea ochilor cu soluții medicale sau perfuzii pe bază de plante;
- utilizarea antisepticelor pentru suprimarea activității bacteriene;
- utilizarea medicamentelor pentru uz extern cu un antibiotic: creme și unguente;
- utilizarea steroizilor slabi topic.
 Toate acestea veți numi un oftalmolog, evaluând gradul de dezvoltare a bolii.
Toate acestea veți numi un oftalmolog, evaluând gradul de dezvoltare a bolii.
Tratamentul ulterior al inflamației poate duce la faptul că, după îndepărtarea lor, baloanele purulente se formează la marginea pleoapelor, expunând ulcerul hemoragic purulent. Vindecarea unor astfel de răni duce la deformarea pleoapelor, ceea ce duce, la rândul său, la o creștere greșită a genelor. În plus, pe locul de cicatrizare a ulcerelor se formează țesut conjunctiv, pe care părul care înconjoară partea superioară și inferioară a inciziei nu crește deloc.
Tratamentul remediilor blefaritelor populare
Tratamentul acestei boli oftalmologice nu necesită ca pacientul să fie în spital.
În plus, împreună cu medicamentele și, eventual, fără ele (consultați-vă medicul), puteți utiliza cel puțin metodele tradiționale eficiente de tratare și prevenire a inflamației pleoapelor superioare și inferioare. De exemplu, loțiune. Vă atragem atenția asupra câtorva rețete eficiente.
loțiuni
- loțiune cu perfuzie pe bază de plante. Luați 1 linguriță. albastru albastru, musetel, trifoi, calendula, semințe de mărar sau frunze mari de plantain. Din amestecul finit se toarnă 1 lingură. l. și se toarnă un pahar de apă clocotită. Permiteți 1 oră să se infuzeze și să se răcească. Îndepărtați două discuri de bumbac în perfuzia de apă preparată și aplicați-le în ochii închise. Actualizarea se comprimă la fiecare 10-15 minute timp de o jumătate de oră;
- pungi de ceai pentru lotiune. Pungile de ceai ușor umplute cu ceai negru, fără aditivi, se aplică pe pleoape. Puteți să vă culcați cu ei timp de 15-20 de minute. Încercați să faceți procedura cât mai des posibil: nu numai că va ameliora inflamația, dar va reîmprospăta în mod semnificativ pielea din jurul ochilor;
- comprese calde din berii răcoritoare. Trebuie să se facă de cel puțin patru ori pe zi. Frunzele de ceai vor curăța ochii de descărcare purulentă și vor reduce disconfortul dureros;
- comprimă decoctarea semințelor de crustă de chimen sau de mei. Gatiti o lingura de ciuperci de chimen sau de mei in 250 ml de apa, straina bulionul. Îndepărtați o bucată de lână de vată sterilă în produsul rezultat și aplicați pe pleoapă.
Asigurați-vă că nu utilizați cosmetice și lentile de contact pe durata tratamentului.
- VKontakte 0
- Google+ 0
- în regulă 0
- Facebook 0